Lungenfibrose: Von wegen nur eine schlechte Kondition
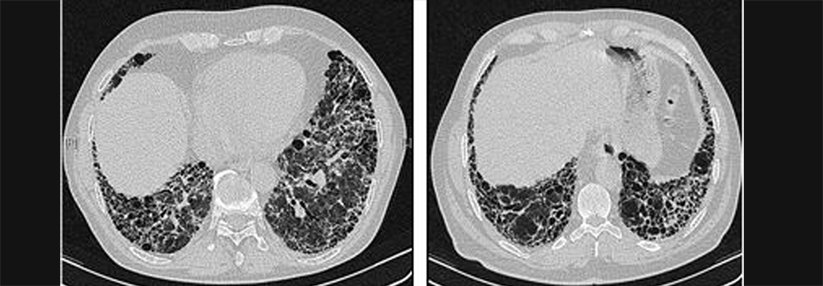
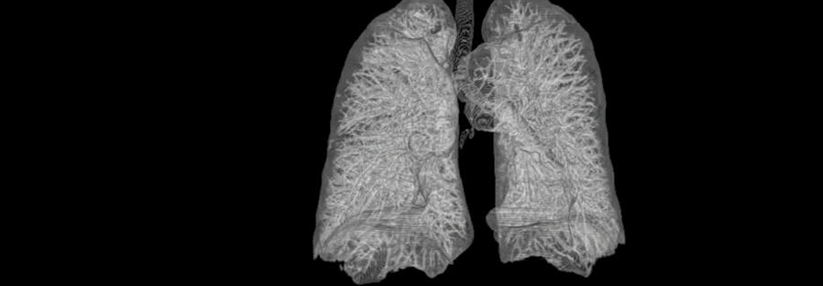
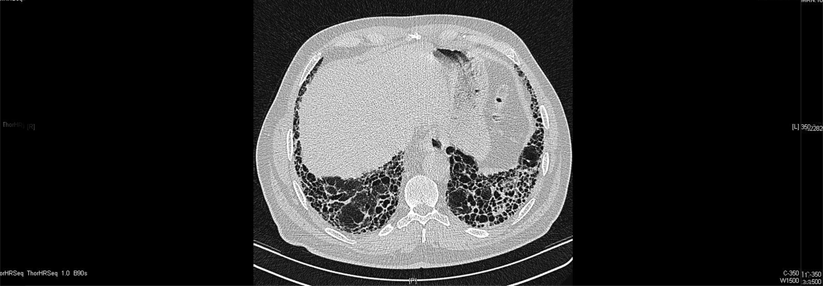 Der Begriff Honigwabenlunge trifft es ganz gut: Viel Fläche für einen adäquaten Gasaustausch bleibt in den zystenartigen Hohlräumen nicht mehr.
© wikimedia/IPFeditor
Der Begriff Honigwabenlunge trifft es ganz gut: Viel Fläche für einen adäquaten Gasaustausch bleibt in den zystenartigen Hohlräumen nicht mehr.
© wikimedia/IPFeditor
Belastungsdyspnoe mit oder ohne trockenen Husten – das sind die unspezifischen Zeichen einer idiopathischen Lungenfibrose (idiopathic pulmonary fibrosis, IPF). Gemeinhin gilt sie als selten, schreiben Professor Dr. Luca Richeldi von der Pneumologie der Fondazione Policlinico Universitario Agostino Gemelli in Rom und seine Kollegen.
So verbreitet wie Magenkrebs und Hirntumoren
Tatsächlich aber sei sie mit einer aktuell steigenden Inzidenz von 2 bis 18 pro 100 000 Personen pro Jahr etwa so verbreitet wie Magenkrebs oder Hirntumoren und die häufigste Form einer interstitiellen Pneumonie. Und auch wenn sie variabel und unvorhersehbar verläuft: Die mittlere Überlebenszeit nach der Diagnose beträgt nur zwei bis vier Jahre.
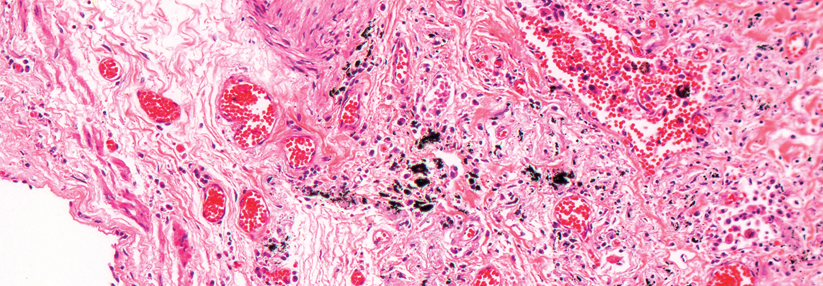
Dabei zerstört die Fibrose die Architektur der Alveolen und beeinträchtigt den Gasaustausch, was schließlich im Atemversagen endet. Im Gegensatz zu Patienten mit COPD und Asthma fällt den IPF-Kranken besonders das Einatmen schwer, denn bedingt durch die mangelhafte Elastizität der Lunge müssen sie dafür viel Kraft aufwenden. Die Erkrankung, die Männer etwas häufiger trifft als Frauen, beginnt meist nach dem 50. Lebensjahr, zunächst schleichend und über Jahre unerkannt. Als Auslöser werden genetische Faktoren und Umwelteinflüsse diskutiert, verstärkt durch Mikroverletzungen des alternden Epithels. Mit bestimmten Mutationen lässt sich etwa ein Drittel des Risikos erklären.
Weil die Symptome so unspezifisch sind, besteht die Herausforderung darin, die IPF von anderen interstitiellen Pneumonien mit bekannter Ursache abzugrenzen, etwa eine Therapie mit Zytostatika oder die Inhalation von Tabakrauch, Schimmel, Federn (Vogelzüchterlunge), Stäuben und Gasen. Allerdings: Diese Noxen spielen bei der idiopathischen Variante vermutlich ebenfalls eine Rolle, zum Beispiel haben die meisten Patienten eine Raucheranamnese.
Pathogenese und Biomarker im Fokus der Forschung
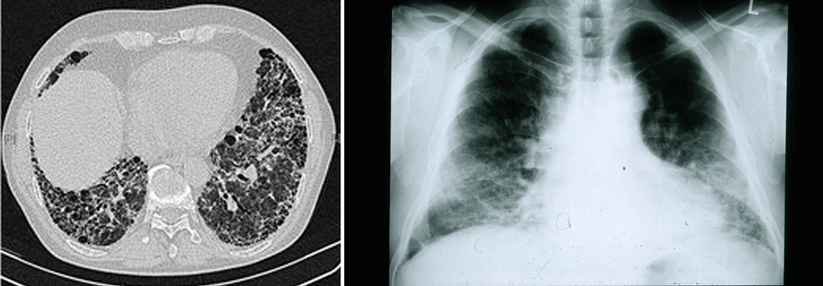
Als charakteristisch gelten darüber hinaus die Traktionsbronchiektasen. Diese Ausweitungen der Bronchien entstehen durch die Zugkräfte, die sich bei der Schrumpfung der Lunge entwickeln. Dagegen fehlen weitgehend die sogenannten Milchglastrübungen, helle Areale, die auf Entzündungen hindeuten. Schon beim geringsten Verdacht auf eine idiopathische pulmonale Fibrose sollten die Patienten an ein spezialisiertes Zentrum überwiesen werden.
Während man früher erfolglos rein antiinflammatorisch oder immunsuppressiv behandelte, stehen seit einigen Jahren krankheitsmodifizierende Medikamente zur Verfügung, die jedoch lediglich die Progression verlangsamen.
Vitalkapazität schwindet langsamer unter Pirfenidon
Pirfenidon vereint antientzündliche, antioxidative und antifibrotische Effekte, die sowohl Entzündungen als auch die Synthese von Fibroblasten und Kollagen hemmen. In klinischen Studien verlangsamte sich die Abnahme der forcierten Vitalkapazität. Zu den Nebenwirkungen gehören Hautausschläge und Magen-Darm-Probleme. Bei Nintedanib handelt es sich um einen Tyrosin-Kinase-Inhibitor, der Signalrezeptoren etwa für den Fibroblasten-Wachstumsfaktor unterdrückt.Symptomatische Therapie mit Opioiden
Er bremst etwa in gleichem Maße wie Pirfenidon die Abnahme der forcierten Vitalkapazität und reduziert die Inzidenz von Exazerbationen. Häufige Nebenwirkungen sind gleichfalls gastrointestinale Beschwerden, vor allem Durchfälle. Sowohl Pirfenidon als auch Nintedanib vermindern tendenziell die Mortalität.Zur symptomatischen Therapie gehören Opioide, weil sie den von Reflux begleiteten chronischen Husten sowie Angst und Atemnot abschwächen. In ausgewählten Fällen kann eine Lungentransplantation infrage kommen, mit der sich eine postoperative 5-Jahres-Überlebensrate von circa 50 % erreichen lässt.
Quelle: Richeldi L et al. The Lancet 2017; 389: 1941-1952
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).