Wunde am Oberschenkel: Leishmania aus Mallorca
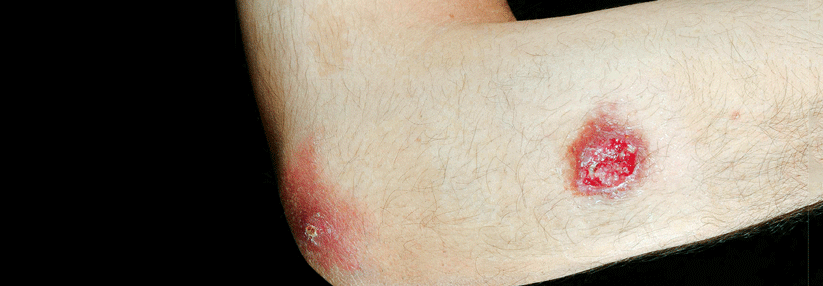
 Für manche Infektionen muss man nicht weit reisen – wie für diesen Ulkus durch Leishmaniose.
© Gebhardt M et al. Wehrmedizinische Monatsschrift 2018; 62: 390-391
Für manche Infektionen muss man nicht weit reisen – wie für diesen Ulkus durch Leishmaniose.
© Gebhardt M et al. Wehrmedizinische Monatsschrift 2018; 62: 390-391
Vor etwa einem Jahr hatte es mit einer schmerzlosen Läsion angefangen, berichtete der 67-jährige Patient den Ärzten vom Bundeswehrkrankenhaus in Hamburg. Was der multimorbide Mann – unter anderem mit insulinpflichtigem Diabetes mellitus und schwerer Psoriasis vulgaris – dem Team von Oberstabsärztin und Dermatologin Dr. Maria Gebhardt an seinem Oberschenkel präsentierte, war mittlerweile aber zu einer etwa 11 x 8 cm großen Plaque mit stark nässendem Ulkus fortgeschritten. Außerdem gab der Patient an, bereits vor zehn Jahren an derselben Stelle unter einer ähnlichen Blessur gelitten zu haben. Diese wurde damals als Druckulkus bei diabetischer Polyneuropathie gewertet und war nur langsam abgeheilt. Traditionell verbrachte er seinen Urlaub seit Jahren nur auf Mallorca.
Da seine Psoriasis auf lokale Maßnahmen nicht mehr angesprochen hatte, erhielt der Mann seit einiger Zeit zusätzlich zu seinen anderen Medikamenten wöchentlich 12,5 mg Methotrexat (MTX). Die Schuppenflechte hatte sich damit gut gebessert, der Befund am Bein dagegen deutlich zugenommen.
In der Biopsie aus der Oberschenkelläsion konnten Dr. Gebhardt und Kollegen das Protozoon Leishmania infantum nachweisen. Die Experten vermuten, dass sich der Mann schon vor 10 Jahren bei einer seiner Mallorca-Reisen ansteckte. Zunächst habe der Organismus die Infektion kontrollieren können, unter der Immunsuppression mit MTX kehrte sie jedoch an der gleichen Stelle als komplexe, kutane Leishmaniasis recidivans zurück.
Als Erstes wurde das MTX abgesetzt. Zur kausalen Behandlung der Leishmaniose erhielt der multimorbide Patient systemisch liposomales Amphotericin B und lokal ein topisches Aminoglykosid (Paromomycin-Salbe). Darunter ging zwar der kutane Befund am Oberschenkel zurück, die Psoriasis verschlechterte sich aber wiederum: den Ärzten blieb als nicht-immunsupprimierende Alternative gegen die Psoriasis nur Apremilast, Fumarsäureester hatten nicht gewirkt.
Dieses Regime besserte den Hautbefund. Die Leishmaniasis blieb zwar aktiv, aber exazerbierte nicht. Drei Monate später wurde der Infektionsherd mit Meglumin-Antimonat unterspritzt und blieb in der Folge stabil.
Quelle: Gebhardt M et al. Wehrmedizinische Monatsschrift 2018; 62: 390-391
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
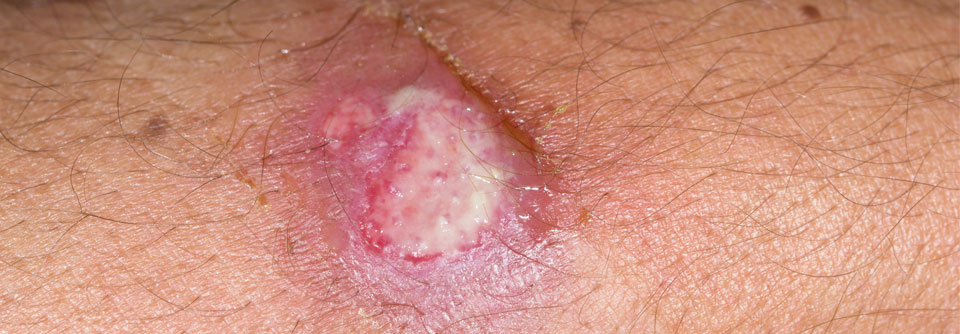
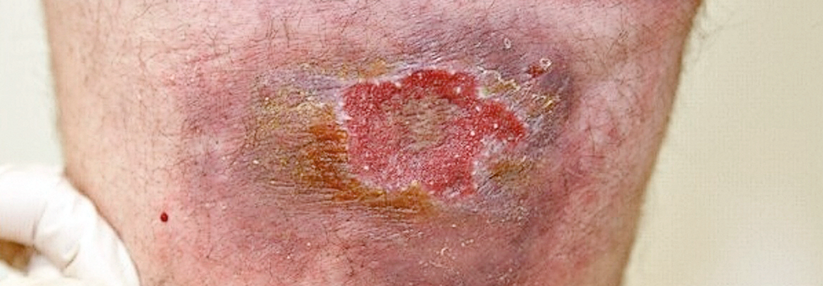
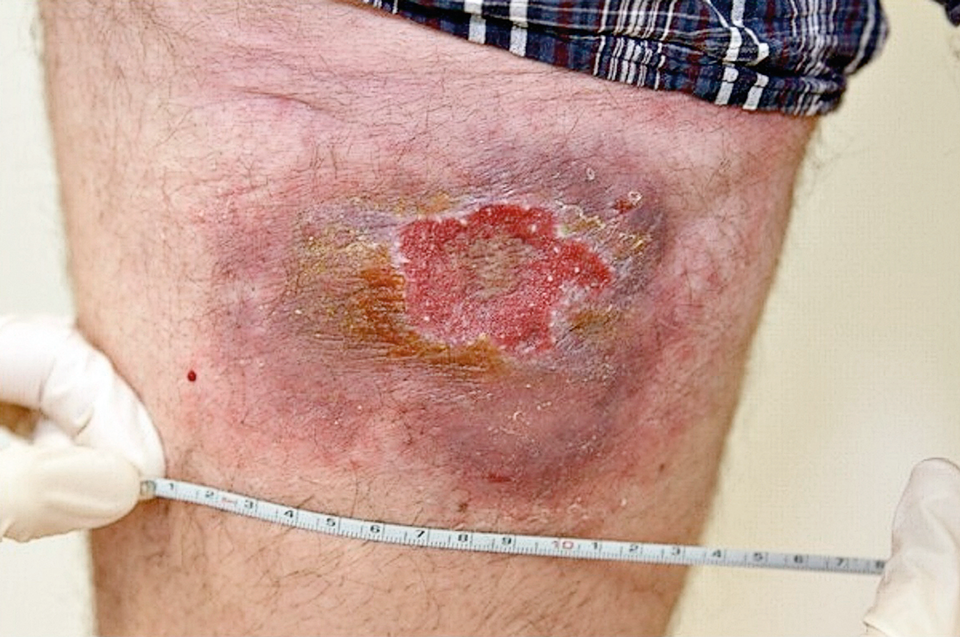 Nach zehn Jahren wurde die Leishmaniasis wieder aktiv. Der Grund war eine immunsupprimierende Psoriasis-Therapie. An der ursprünglichen Infektionsstelle bildete sich eine erythematöse, bläuliche Plaque (11 x 8 cm) mit nässendem zentralem Ulkus auf 4,5 x 3 cm.
© Gebhardt M et al. Wehrmedizinische Monatsschrift 2018; 62: 390-391
Nach zehn Jahren wurde die Leishmaniasis wieder aktiv. Der Grund war eine immunsupprimierende Psoriasis-Therapie. An der ursprünglichen Infektionsstelle bildete sich eine erythematöse, bläuliche Plaque (11 x 8 cm) mit nässendem zentralem Ulkus auf 4,5 x 3 cm.
© Gebhardt M et al. Wehrmedizinische Monatsschrift 2018; 62: 390-391