Medikamente und Wundauflagen als Ulkusursache in Betracht ziehen
 Bei einem Ulcus cruris sollte gezielt nach Wundauflagen und Medikamenten gefragt werden.
© iStock/Besiki Kavtaradze
Bei einem Ulcus cruris sollte gezielt nach Wundauflagen und Medikamenten gefragt werden.
© iStock/Besiki Kavtaradze
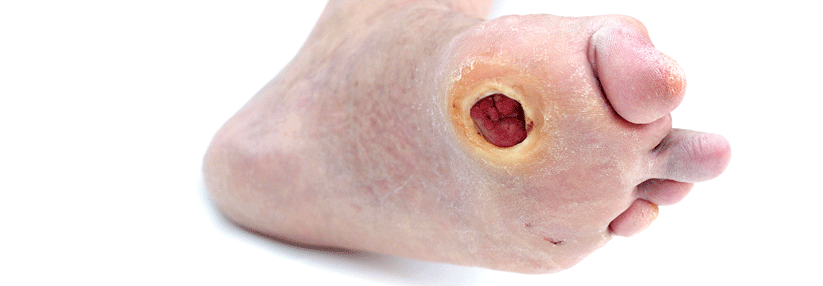
Medikamentenbedingte Ulzera beruhen auf immunologischen oder toxischen Reaktionen. Ein bekannter Auslöser ist Hydroxyurea, ein zytotoxischer Wirkstoff, der zur Therapie hämatologischer Erkrankungen genutzt wird. Vermutlich kommt es bei langfristiger Einnahme des Hydroxyharnstoffs zu einer megaloblastären Erythrozytose mit Hyperviskosität, die die Mikrozirkulation in der Haut stört. Zudem schädigt das Medikament die basalen Keratinozyten.
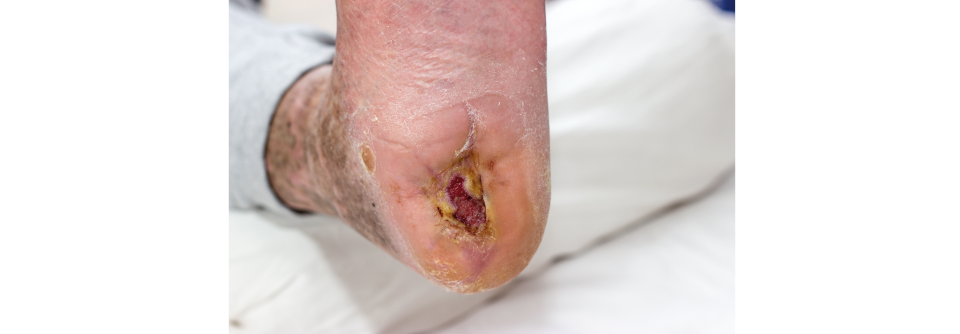
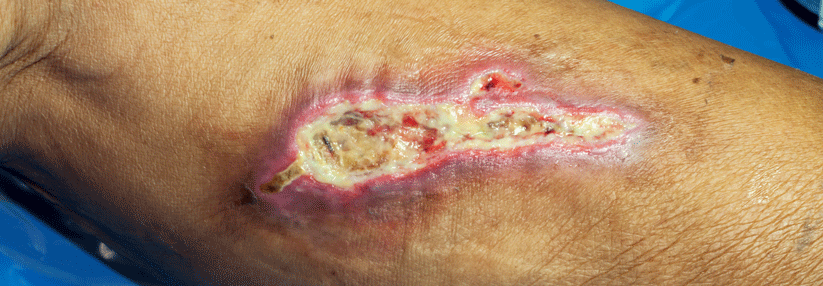
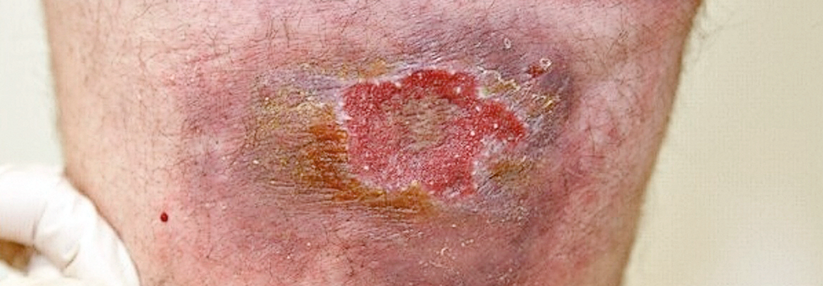
Eine typische Folge sind scharf begrenzte und hoch schmerzhafte Ulzera an den Knöcheln, umgeben von einer Atrophie blanche. Die Geschwüre bestehen häufig noch Jahre nach dem Ende der Hydroxyharnstoff-Therapie, schreiben Dr. Janine Knupfer und ihre Kollegen von der Universitätsklinik Bochum. Außerdem muss man mit Rezidiven rechnen, falls nach dem Absetzen von Hydroxyurea eine vergleichbare Therapie aufgenommen wird.
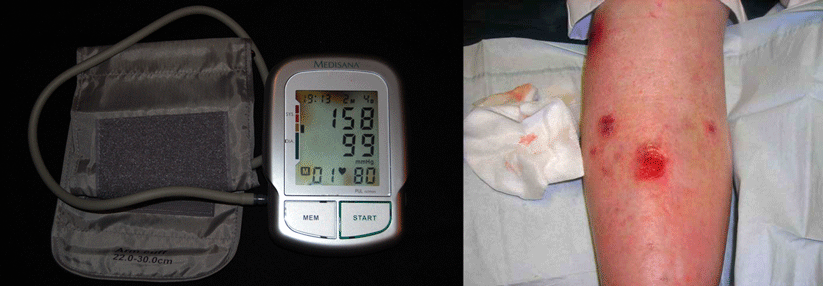
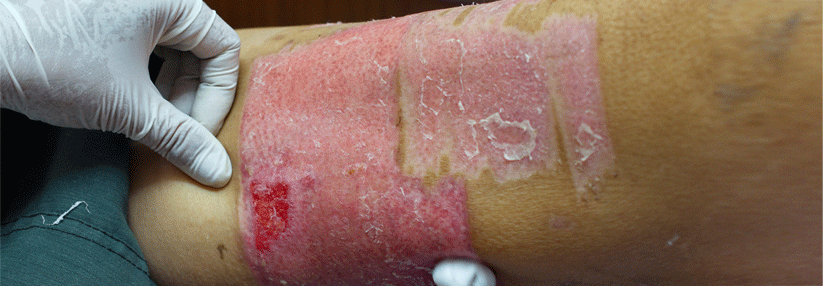
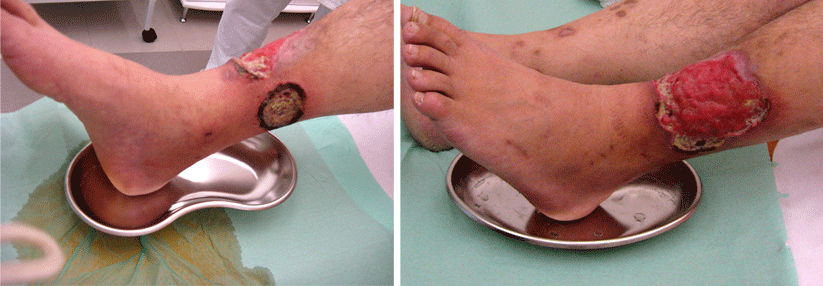
Ein weiterer möglicher Auslöser für Ulcera crurum ist die orale Antikoagulation. Nach dem Beginn einer Behandlung mit Phenprocoumon oder Warfarin kann es in seltenen Fällen zu Nekrosen kommen. Dabei führt ein Ungleichgewicht in der Hämostase zu kutanen Thromboembolien. Zu beachten ist ferner, dass zahlreiche Immunsuppressiva (z.B. Methotrexat, Leflunomid) zwar nicht selbst zu Beingeschwüren führen, deren Abheilung aber verzögern.
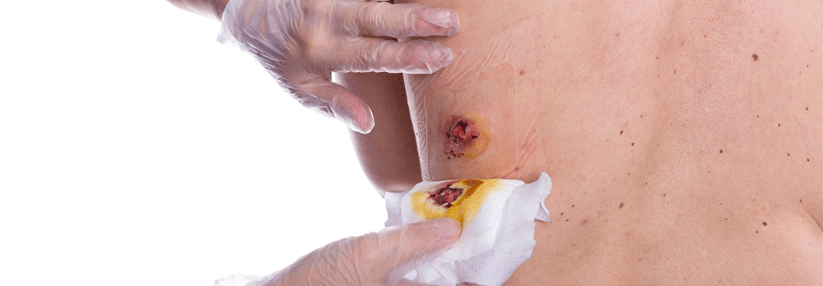
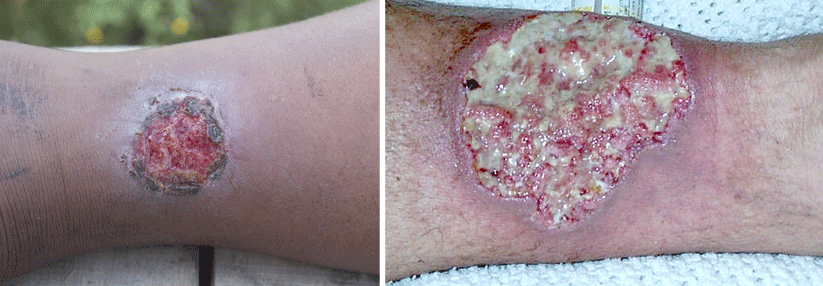
Auch eine chronische Kontaktdermatitis löst mitunter ein Ulcus cruris aus, gleichzeitig fördert das Vorliegen eines chronischen Geschwürs die Entwicklung einer Kontaktallergie. Deshalb raten die Autoren bei fehlendem Ansprechen auf die Behandlung zu einer allergologischen Abklärung. Schließlich zeigt mehr als die Hälfte der Patienten mit einem Ulcus cruris eine Sensibilisierung gegen moderne Wundauflagen, vor allem Hydrogele.
Quelle Text: Knupfer J, Stücker M, Reich-Schupke S. „Differenzialdiagnosen von Ulzerationen an Bein und Fuß“, Akt Dermatol 2018; 44: 164-179, DOI 10.1055/a-0588-9036 © Georg Thieme Verlag, Stuttgart
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).