Wurzelkompressionssyndrom verlangt nicht unbedingt den Facharzt
 Wissen, wo der Reflexhammer hängt: Nicht für jede Diagnose muss der Patient direkt zum Radiologen.
© bnenin – stock.adobe.com
Wissen, wo der Reflexhammer hängt: Nicht für jede Diagnose muss der Patient direkt zum Radiologen.
© bnenin – stock.adobe.com
Hausärzte werden zunehmend mit degenerativen Wirbelsäulenveränderungen konfrontiert, den Hauptverantwortlichen für Rückenschmerzen und Radikulopathien. Ihnen kommt daher eine ganz erhebliche Rolle bei der Versorgung der immer älter werdenden Bevölkerung zu, schreiben Dr. Ralph T. Schär von der Universitätsklinik für Neurochirurgie am Inselspital Bern und seine Kollegen.
Zunächst müssen während der Anamnese mögliche Warnsignale („Red Flags“) beim Patienten zügig abgeklärt werden, die z.B. auf einen Tumor oder inflammatorische Prozesse hinweisen könnten.
Red Flags
- Fieber/Schüttelfrost (Infektion?)
- ungewollter Gewichtsverlust in den unmittelbar zurückliegenden Wochen oder Monaten (Malignom?)
- nachts auftretende Schmerzen
- Immunsuppression
- Patienten mit intravenösem Drogenmissbrauch
Mit Physiotherapie ist den meisten sehr gut geholfen
Bei zervikalen Radikulopathien klagen die Patienten oft über Nacken- und Schulterschmerzen, die manchmal in den Arm und bis in die Finger ausstrahlen, dazu können sensible Ausfälle, Parästhesien und eine eingeschränkte Beweglichkeit kommen. Die Ursache der Schmerzen ist bei drei von vier Patienten eine Stenose der Foramina intervertebralia (vor allem auf Höhe C6/C7), durch die der Spinalnerv komprimiert wird, zum Beispiel bei Osteophyten oder Spondylarthrose. Bandscheibenvorfälle sind auf dieser Ebene seltener (20 %).Patienten sollen den Kopf drehen
Ein diagnostisch wichtiger Fakt ist, ob sich die Schmerzen bessern, wenn der Betroffene den Kopf zur Gegenseite dreht bzw. verstärken bei umgekehrter Richtung. Diese Bewegungen reduzieren bzw. erhöhen den Druck auf die Nervenwurzeln. Außerdem kommt es zu sensiblen Ausfällen, die den Dermatomen der betroffenen Wurzel entsprechen. Schmerzen und motorische Defizite dagegen folgen den entsprechenden Myotomen.- C6-Radikulopathie: Schmerzen und Kribbeln am seitlichen Oberarm, Daumen und Zeigefinger und ein beeinträchtigter Bizepssehnenreflex. Betroffen sind M. biceps brachii und M. brachioradialis, dadurch hat der Patient mitunter Schwierigkeiten bei der Armbeugung.
- C7-Radikulopathie: Schmerzen und Kribbeln am dorsalen Oberarm, Unterarm und dem Mittelfinger, abgeschwächter Trizepssehnenreflex. Einschränkungen des Triceps brachii und des Pronator teres verursachen Probleme bei der Armstreckung.
- L5-Radikulopathie: Parästhesien bzw. Schmerz seitlich am Oberschenkel, prätibial und im großen Zeh, sowie eingeschränkter Tibialis-posterior-Reflex. Da M. tibialis anterior und M. extensor hallucis longus betroffen sind, wird es für Patienten schwieriger den Fuß oder den großen Zeh zu heben.
- S1-Radikulopathie: Es zieht und kribbelt vom hinteren Oberschenkel bis zur seitlichen Fußkante. Der Achillessehnenreflex ist abgeschwächt oder fehlt. Bei Schwäche der Mm. peronei und des M. triceps surae kann der Kranke den Fuß nicht mehr senken.
Was es sonst noch sein kann
- peripheres Nervenkompressionssyndrom, z.B. Karpaltunnelsyndrom,
- Läsion der Rotatorenmanschette oder Schulter
- Plexusneuritis
- Thoracic-outlet-Syndrom
- Herpes Zoster
- langsam wachsende Meningeome oder Schwannome
- Knochenmetastasen – auch wenn bislang kein Primärtumor bekannt
- Wirbelkörperfrakturen, vor allem bei Osteoporose-Patienten oder nach einem Trauma
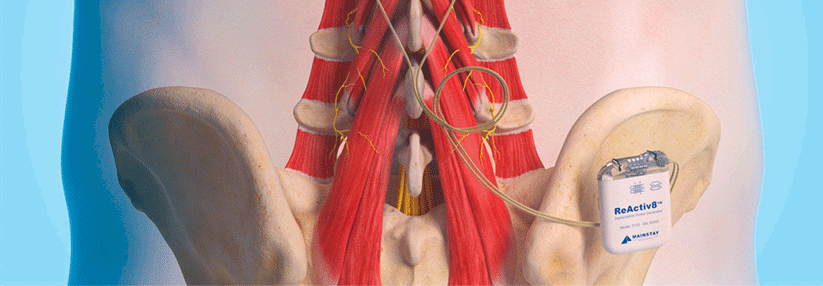
Das Rückenmark lässt sich minimalinvasiv entlasten
Besteht aber eines der genannten Alarmzeichen, sollte der Patient ins MRT. Zwar ist nicht jeder auffällige Befund auch die Ursache der Schmerzen, wenn aber Beschwerden und MRT-Darstellung übereinstimmen, überweisen Sie Ihren Patienten zum Neuro- oder orthopädischen Wirbelsäulenchirurgen. Die Kollegen können – oft in minimalinvasiver Technik – das Rückenmark dekomprimieren und so die Beschwerden zum Verschwinden bringen.Quelle: Schär RT et al. Swiss Med Forum 2019; 19: 411-417; DOI: 10.4414/smf.2019.08296
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).