Zervixkarzinom: Nach HPV-Test weniger Läsionen als nach Zytologie
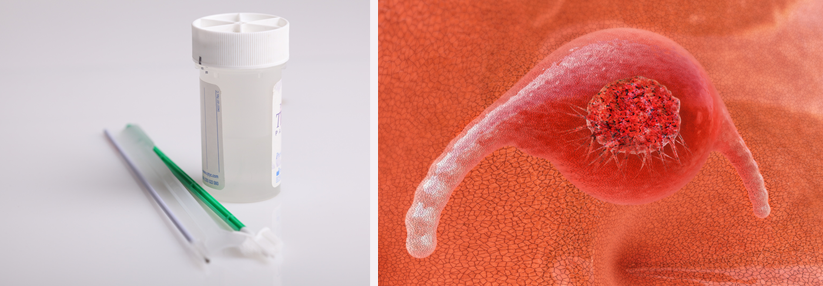
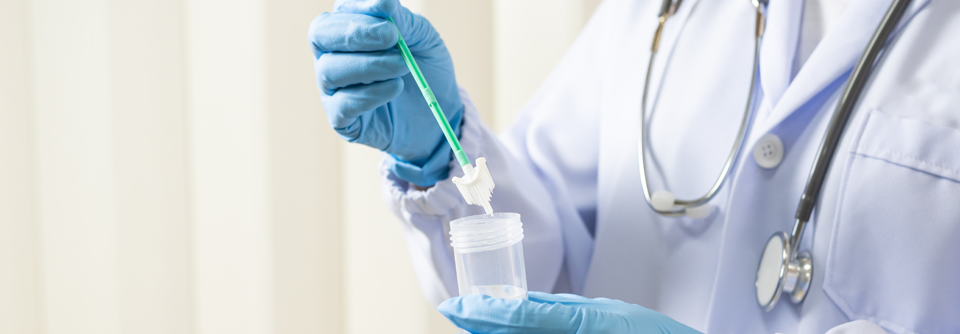
 Im HPV-Test wird die Probe auf das HPV-Genom geprüft.
© fotolia/hakat
Im HPV-Test wird die Probe auf das HPV-Genom geprüft.
© fotolia/hakat
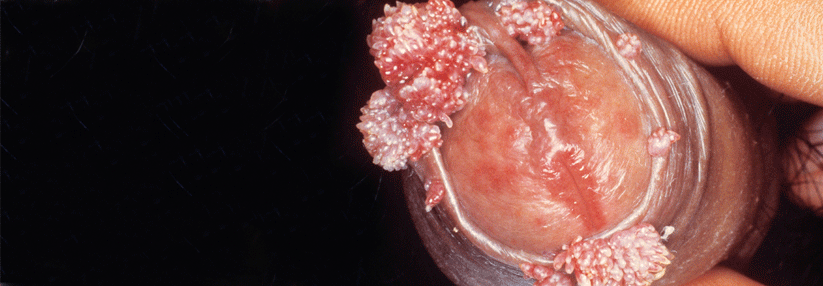
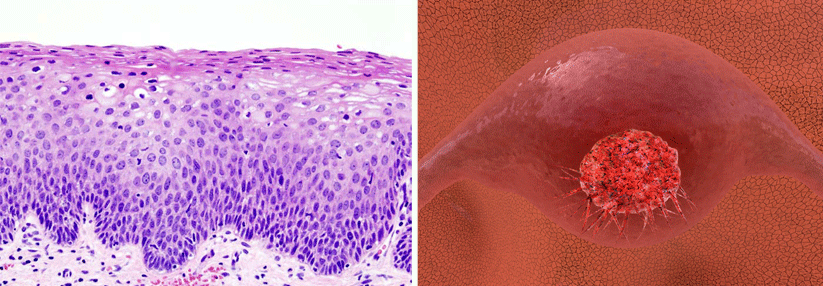
Das Zervixkarzinom-Screening ist in entwickelten Ländern eine der am meisten verbreiteten Vorsorgeuntersuchungen. Mithilfe der strukturierten Programme konnten die Morbidität und Mortalität durch diesen Tumor deutlich gesenkt werden. Dennoch sind alleine in den USA im Jahr 2017 mehr als 4000 Frauen daran verstorben, sodass Anstrengungen zur weiteren Verbesserung des Screenings in jedem Fall gerechtfertigt sind. Die zu fast 100 % virale Genese des Zervixkarzinoms bietet möglicherweise die Chance, Screening-Programme noch effektiver zu machen, denn der Nachweis des HPV-Genoms scheint sensitiver zu sein als die Zytologie. Fachgesellschaften wie die ASCO fordern allerdings zusätzliche Studien, in denen die alleinige HPV-Testung bei mehreren konsekutiven Terminen ihre Leistungsfähigkeit unter Beweis stellt.
Screening-Programm in mehrjähriger Testphase
Genau das war der Schwerpunkt der randomisierten kanadischen Studie HPV FOCAL, in der im Rahmen eines organisierten Screening-Programms von 2008 bis 2012 über 19 000 Frauen eingeschlossen wurden. Sie durften in den vergangenen fünf Jahren anamnestisch keine zervikale intraepitheliale Neoplasie vom Grad 2 oder höher (CIN2+) sowie kein invasives Zervixkarzinom und in den letzten zwölf Monaten keinen Papanicolaou-Test gehabt haben.
Die Hälfte der Frauen wurde randomisiert, im Interventions-Arm eine HPV-Testung zu erhalten. Im Fall eines negativen Ergebnisses wurden sie nach vier Jahren wieder einbestellt. Im Kontrollarm erhielten die Probandinnen eine Testung mittels Dünnschichtzytologie. Bei negativem Resultat wurde dieser Test nach zwei Jahren wiederholt; war er dann wieder negativ, so wurden die Frauen nach wiederum zwei Jahren erneut einbestellt.
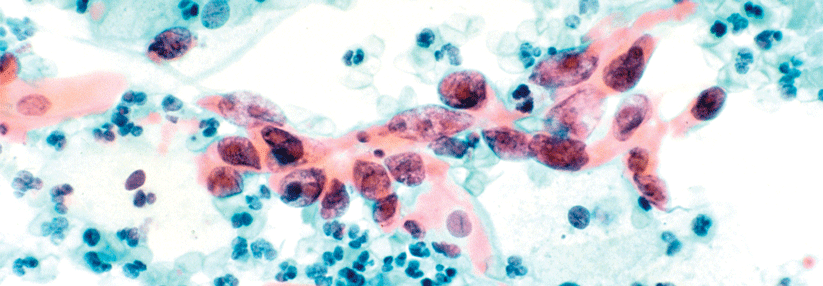
Zu diesem Zeitpunkt, also vier Jahre nach der Randomisierung, wurde bei allen sowohl der HPV-Test als auch die Dünnschichtzytologie durchgeführt. Bei jedem positiven Befund erfolgte eine standardisierte Triage und Kolposkopie.
HPV-Test kann Neoplasien frühzeitiger aufdecken
Mehr als 85 % aller Probandinnen absolvierten die Untersuchungen zu allen Zeitpunkten. In der ersten Untersuchungsrunde wurden im Interventions-Arm um 61 % mehr CIN3+-Läsionen gefunden. Primärer Endpunkt war die kumulative Inzidenz von CIN3+-Läsionen vier Jahre nach Randomisierung und hier war der HPV-Test deutlich überlegen: Mit 2,3 Fällen pro 1000 Teilnehmerinnen waren solche Befunde hier nur halb so häufig wie im Kontrollarm (5,5 Fälle/1000; Risk Ratio 0,42; 95%-Konfidenzintervall 0,25–0,69). Ähnliches galt für den sekundären Endpunkt, die Inzidenz von CIN2+-Läsionen: 5,0 vs. 10,6/1000 Teilnehmerinnen (HR 0,47; 95%-KI 0,34–0,67).
Diese Befunde belegen, dass die primäre HPV-Testung zervikale Neoplasien früher und präziser detektieren kann als die Zytologie, wodurch sich die Häufigkeit neuer Nachweise nach vier Jahren etwa halbieren lässt. Zum Verständnis der klinischen Langzeitentwicklung und des Aspekts der Kosteneffektivität sind jedoch weitere Untersuchungen erforderlich, räumen die Autoren ein.
Quelle: Ogilvie GS et al. JAMA 2018; 320: 43-52
Was ändert sich hierzulande?
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).