Die Relevanz des Coronavirus in der Kardiologie
 SARS-CoV-2 nutzt ACE2 (blau), um in Kardiomyozyten einzudringen.
© Science Photo Libray/Gaertner, Juan
SARS-CoV-2 nutzt ACE2 (blau), um in Kardiomyozyten einzudringen.
© Science Photo Libray/Gaertner, Juan
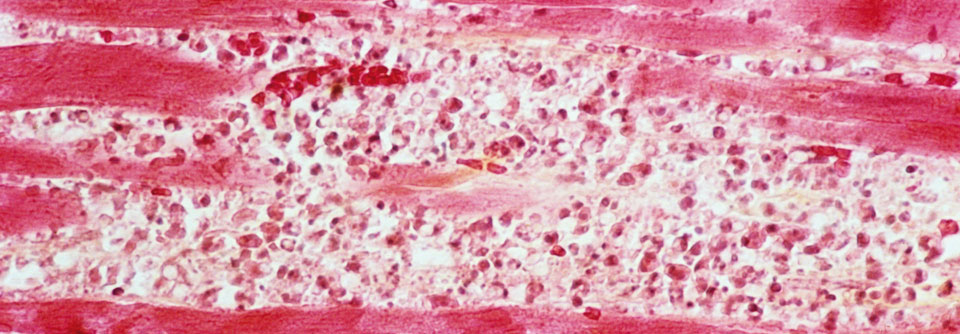
SARS-CoV-2 greift das Myokard sowohl direkt als auch indirekt an, erklärte Professsor Dr. Andreas Zeiher, Klinik für Kardiologie, Angiologie, Nephrologie am Universitätsklinikum Frankfurt. Die direkten Effekte beruhen auf einer Infektion der Kardiomyozyten über die Bindung an das transmembranäre Angiotensin-Converting-Enzym 2 (ACE2). Die Folgen: Zellapoptose und eine Herzfrequenzabnahme. Indirekt kommt es durch die systemische Inflammation mit Freisetzung von Zytokinen zur endothelialen Entzündung. Zudem bilden sich mikrovaskuläre Thromben, die wohl den größten Schaden anrichten, wie Autopsiebefunde ergaben.
Die Mortalität steigt durch die kardiale Beteiligung signifikant. Kennzeichnend für den Mitbefall ist die Troponinfreisetzung – je höher die Werte, umso schlechter die Prognose. Prof. Zeiher riet, bei einem messbaren Release des Markers unbedingt ein Echo durchzuführen.
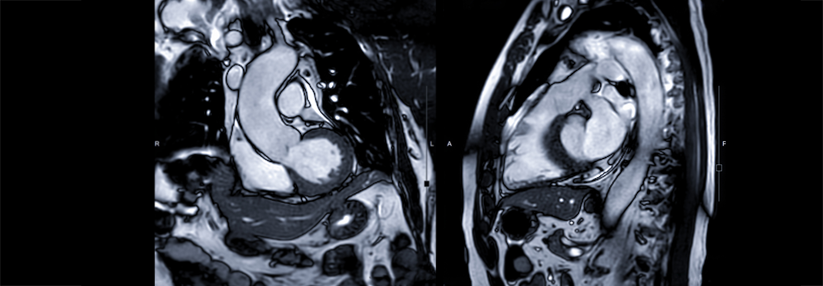
60 % der Genesenen hatten ein entzündetes Myokard
In einer MRT-Studie unter Leitung der Uniklinik Frankfurt mit 100 kürzlich Genesenen zeigten sich noch bei 78 % infektbedingte Veränderungen, 60 % hatten weiterhin eine Inflammation des Myokards. Ein wesentlicher Funktionsverlust lag aber nicht vor. Inzwischen konnten fast 300 Patienten gescannt werden. „Bei der Mehrzahl haben wir nach drei bis sechs Monaten eine Erholung beobachtet“, sagte Prof. Zeiher. Über den Langzeitverlauf lässt sich natürlich noch nichts sagen.
Nicht nur im Zuge der Infektion, sondern bereits im Vorfeld spielt das Herz-Kreislauf-System eine Rolle. Die schlechteste Prognose haben neben alten Menschen Patienten mit Hypertonie oder KHK. Die Deutsche Gesellschaft für Kardiologie hält die Impfung von Herzpatienten daher für besonders wichtig. COPD, Diabetes, Karzinome oder das Rauchen verschlechtern den Verlauf weniger deutlich. Liegen kardiovaskuläre Komorbiditäten vor, weisen – bei unkompliziertem Verlauf – erhöhte Entzündungsmarker auf ein ungünstiges Outcome hin (CRP, IL-6).
Blocker des Renin-Angiotensin-Systems erhöhen die Menge an ACE 2 auf den Kardiomyozyten. Das schürte die Angst, Menschen würden unter der Einnahme von Sartanen oder ACE-Hemmern schwerer an COVID-19 erkranken. „Da können wir Entwarnung geben“, meinte der Kollege. „Es gibt keinerlei Evidenz für eine schlechtere klinische Entwicklung.“ Im Gegenteil: Sartane bessern vielleicht sogar die Aussichten.
Welche Auswirkungen der erste Lockdown 2020 auf die kardiologische Versorgung in Deutschland allgemein hatte, zeigte eine Beobachtungsstudie. Das erschreckende Ergebnis: 35 % weniger Katheterinterventionen, 8 % höhere kardiovaskuläre Mortalität und 12 % mehr Herztote im Vergleich zum Vorjahr.
„Alle antiviralen Medikamente sind gescheitert“
„Unsere große Aufgabe ist, dafür zu sorgen, dass die kardiovaskuläre Gesundheit nicht vernachlässigt wird“, mahnte Prof. Zeiher.
Abschließend widmete sich der Kardiologe noch Therapie und Vorbeugung der Infektion. Und seine Bilanz fiel – abgesehen von der Impfung – ernüchternd aus. „Alle antiviralen Medikamente sind gescheitert. Ebenso Interferon, das sogar eine Übersterblichkeit ausgelöst hat.“ Die Interleukin-6-Blockade kann man noch nicht final beurteilen, bis jetzt zeigt sich eine geteilte Datenlage. Den Einsatz von Antikörpern bei Patienten nannte Prof. Zeiher „nicht überzeugend“. Einzig mit Steroiden lassen sich definitiv Erfolge erzielen – allerdings nur bei Schwerkranken.
Kongressbericht: Rhein-Main Herztage 2021*
* Online-Veranstaltung