Erste europäische Leitlinie zum Nebennierenkarzinom erschienen
 Die Seltenheit des prognostisch ungünstigen Tumors macht einheitliche Richtlinien umso wichtiger.
© iStock/erhui1979
Die Seltenheit des prognostisch ungünstigen Tumors macht einheitliche Richtlinien umso wichtiger.
© iStock/erhui1979
Jährlich werden etwa 0,7–2,0 neue Fälle eines Nebennierenkarzinoms pro eine Million Menschen diagnostiziert. Vor allem Erwachsene zwischen 40 und 60 Jahren erkranken an diesem bösartigen Tumor, dessen Prognose als schlecht bewertet wird. Auch nach kompletter Tumorresektion entwickeln 60–70 % der Patienten ein Rezidiv. Von der nach wie vor einzigen zugelassenen Pharmakotherapie mit Mitotan profitieren außerdem nur etwa 20–30 % der Betroffenen langfristig.
Die jetzt erschienene Leitlinie der Europäischen Gesellschaft für Endokrinologie zum Management des Nebennierenkarzinoms ist sehr pragmatisch darauf ausgerichtet, ein strukturiertes Vorgehen bei Diagnostik und Therapie zu fördern. Federführend beteiligt an der Entwicklung der Leitlinie waren Professor Dr. Martin Fassnacht und Kollegen vom Universitätsklinikum Würzburg, wo ein international renommiertes Zentrum zur Erforschung und Behandlung von Erkrankungen der Nebenniere angesiedelt ist.
Die Leitlinie versammelt laut den Autoren das aktuell zum Nebennierenkarzinom vorhandene Wissen, wobei die Evidenzbasis im Vergleich zu häufiger vorkommenden Tumorerkrankungen allerdings deutlich schwächer ist.
Alle Fälle in multidisziplinärem Tumorboard besprechen
Am Anfang der Leitlinie steht die Empfehlung, dass jeder Patient mit vermutetem oder nachgewiesenem Nebennierenkarzinom in einem multidisziplinären Tumorboard mit entsprechender Expertise vorgestellt werden sollte, in dem Endokrinologie, Onkologie, Pathologie, Radiologie und Chirurgie vertreten sind.
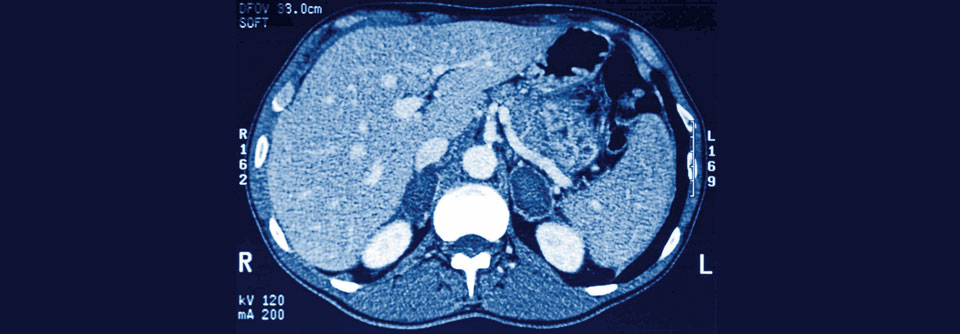
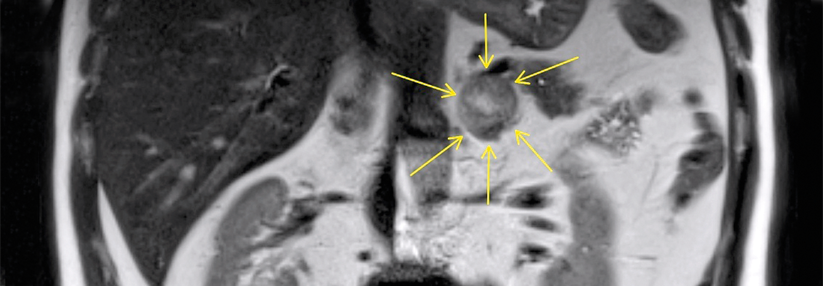
Zur Routinediagnostik vor Therapiebeginn gehören in jedem Fall ein Thorax-CT sowie ein CT oder MRT des Abdomens mit Blick auf Lungen- und Lebermetastasen. Die Autoren betonen weiterhin die Bedeutung einer umfassenden hormonellen Diagnostik. Eine routinemäßige Biopsie der Nebenniere im Rahmen der diagnostischen Abklärung wird jedoch nicht empfohlen.
Anzustreben ist grundsätzlich eine komplette En-bloc-Resektion des Tumors, die nur von entsprechend erfahrenen Chirurgen vorgenommen werden sollte. Standard ist die offene Operation, allenfalls bei Tumoren unter 6 cm ohne Evidenz einer lokalen Invasion ist eine laparoskopische Adrenalektomie vertretbar. Gelingt es nicht, den Tumor komplett zu entfernen (R2-Resektion), ist in einem multidisziplinären Expertenteam die Option eines zweiten Eingriffs zu beraten. Bei Patienten mit Hypercortisolismus ist vor einem chirurgischen Eingriff eine Hydrocortison-Substitution angezeigt.
Engmaschige Nachbeobachtung von großer Bedeutung
- zwei Jahre lang alle drei Monate
- weitere drei Jahre alle drei bis sechs Monate
- Weiss-Score
- Ki67-Index
- Resektionsstatus
- Tumorinvasion
- Lymphknotenbefall
Quelle: Fassnacht M et al. Eur J Endocrinol 2018; doi: 10.1530/EJE-18-0608