Es gibt keine milde Präeklampsie
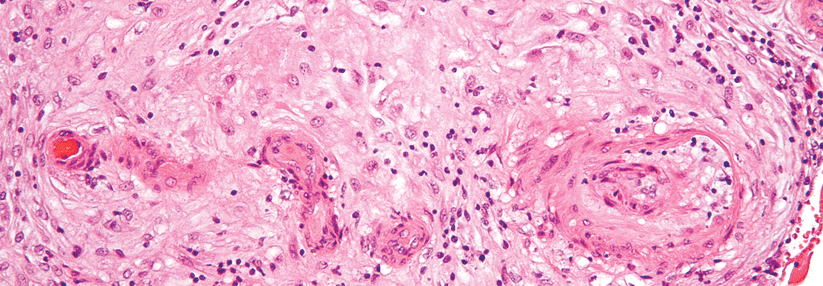 Histologisches Korrelat eines Bluthochdrucks in der Schwangerschaft: Hypertrophe Vaskulopathie im Endometrium.
© wikipedia/Nepron
Histologisches Korrelat eines Bluthochdrucks in der Schwangerschaft: Hypertrophe Vaskulopathie im Endometrium.
© wikipedia/Nepron
Schätzungen zufolge sind weltweit 4,6 % der Schwangeren von einer Präeklampsie betroffen. Bis dato fehlt eine eindeutige Definition des Syndroms, schreiben Forscher um Professor Dr. Graham J. Burton, Department of Physiology, Development & Neuroscience, University of Cambridge. Die Plazentationserkrankung geht meist mit einer neu auftretenden Hypertonie (> 140/90 mmHg), unter anderem auch mit Proteinurie, organischen Dysfunktionen (Uterus, Plazenta, Leber, Niere) sowie neurologischen oder hämatologischen Symptomen einher.
Erkrankung tritt selten vor der 20. SSW auf
Bisher wurden zwei Subtypen definiert: der frühe und der späte. Vermutlich existieren jedoch weitere Zwischenformen, merken die Wissenschaftler an, denn die detaillierte Pathophysiologie bleibt unklar. Da alle Varianten in einen lebensbedrohlichen inflammatorischen Zustand münden können, ist die Unterscheidung in „milde“ und „schwere“ Präeklampsie obsolet, betonen die Autoren. Selten tritt das Syndrom vor der 20. Gestationswoche zutage. Als Risikofaktoren für eine Präeklampsie gelten:
- Erkrankungen: Diabetes, chronische Hypertonie oder Nierenerkrankung, systemischer Lupus erythematodes, Antiphospholipid-Syndrom
- Gestation betreffend: Nulliparität, multifetale Schwangerschaft, vorherige Totgeburt, > 5 Jahre zwischen Schwangerschaften, frühere Präeklampsie, Plazentalösung oder intrauterine Wachstumsretardierung, assistierte Reproduktion
- Weitere Faktoren: BMI > 30 kg/m², Alter > 40 Jahre, geringe Schulbildung
Das Risiko steigt mit dem Verlauf der Schwangerschaft. Deshalb wird im dritten Trimenon öfters darauf getestet. Bis vor Kurzem lag das Augenmerk auf „neuer“ Hypertonie und Proteinurie. Die Autoren kritisieren jedoch, dass dies maternale Marker seien und damit ungenauer als in der Kombination mit fetalen Faktoren.
Im Falle der frühen Präeklampsie empfehlen sie daher, neben der Blutdruckmessung nach einem erhöhten Quotienten der Biomarker sFLT-1* und PIGF** zu suchen oder einen Doppler-Ultraschall von Uterus und Plazenta durchzuführen. Zusätzliche klinische Faktoren verbessern die Aussagekraft. Die späte Form lässt sich damit allerdings nicht identifizieren.
Bei einer Erkrankung müssen Mutter sowie Ungeborenes unter engmaschigem Monitoring stehen. Verschlechtert sich der Zustand, heißt es abwägen, ob die Gefahren für Mutter und Kind durch die Erkrankung jene einer Frühgeburt übersteigen. Um die Entbindung etwas hinauszuzögern und damit eine weitere fetale Reifung zu ermöglichen, kommen Antihypertensiva und Magnesiumsulfat (antikonvulsiv wirkend) zum Einsatz. Da Überdosen potenziell Atem- oder Herzstillstand auslösen, soll die Patientin beobachtet werden.
Vorbeugende Maßnahmen
- Acetylsalicylsäure: Eine Metaanalyse ergab einen geringen Benefit durch die Gabe von 165 mg ASS in der frühen Gestation. Die Empfehlung gilt aktuell für Frauen mit mittlerem bis hohem Risiko.
- Kalzium: 1,5–2 g/d für Regionen mit unterdurchschnittlicher Kalziumversorgung durch die positive Wirkung auf den Blutdruck der Mutter
Apoplexrisiko nach einer Präeklampsie verdoppelt
Das Risiko für kardiovaskuläre Erkrankungen und kardiovaskulären Tod verdoppelt sich nach einer Präeklampsie. Ist das Syndrom bereits bei mehreren Schwangerschaften der Patientin oder vor der 37. Gestationswoche aufgetreten, klettert die Wahrscheinlichkeit rasant bis auf das Neunfache. Das Risiko für einen Bluthochdruck steigt um den Faktor 3,7, das für einen Apoplex um 1,8. Doch was ist Henne und was Ei, fragen sich die Autoren. So besitzen z.B. laut einer norwegischen Studie Betroffene häufiger kardiomyopathieassoziierte Genvarianten.Psychische Beschwerden im Kindesalter möglich
Der Nachwuchs weist ebenfalls ein erhöhtes Risiko für kardiovaskuläre Erkrankungen wie Hypertonie oder Schlaganfall auf. Gleiches gilt für psychische Beschwerden wie Ängste – die sich bereits im Kindesalter manifestieren. Jedoch sei unklar, ob Präeklampsie, Umwelt oder Genetik dahinterstecken.* soluble Fms-like thyrosinkinase-1 (anti-angiogen)
** placental growth factor (angiogen)
Quelle: Burton GJ et al. BMJ 2019; 366: l2381; DOI: doi.org/10.1136/bmj.l2381
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).