Nicht-alkoholische Fettleber: Noch immer keine spezifische Behandlung
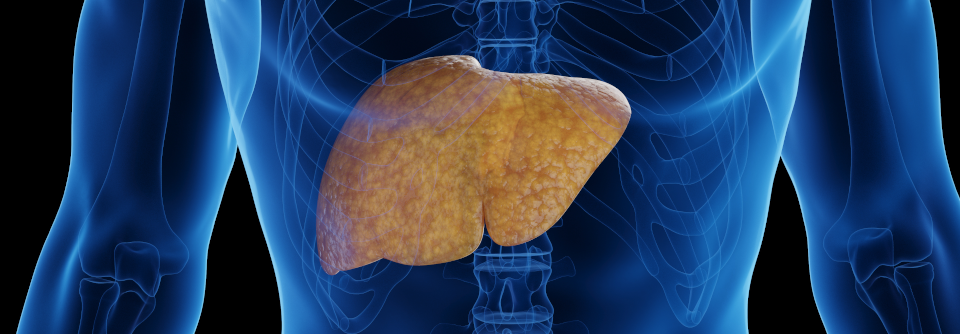
 Größtes Problem bleibt derzeit die fehlende spezifische Therapie der nicht-alkoholischen Fettleber. An erster Stelle stehen Modifikationen des Lebensstils.
© iStock/Moussa81
Größtes Problem bleibt derzeit die fehlende spezifische Therapie der nicht-alkoholischen Fettleber. An erster Stelle stehen Modifikationen des Lebensstils.
© iStock/Moussa81
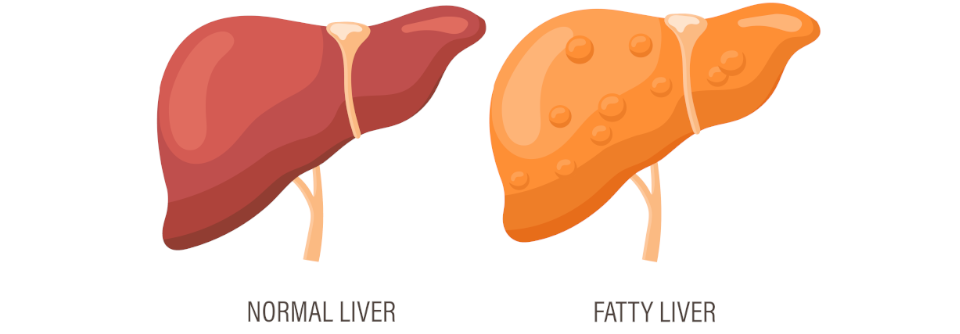
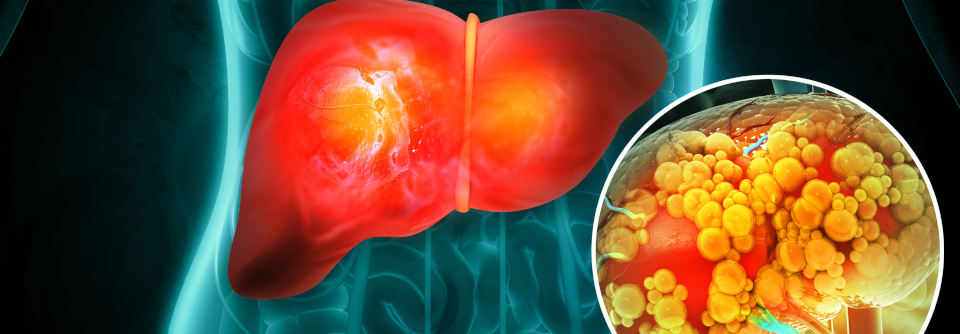
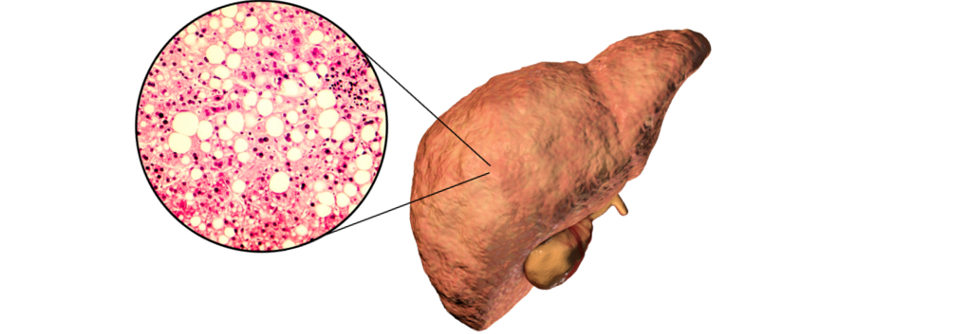
Die gute Nachricht ist: Die nicht-alkoholische Fettlebererkrankung (NAFLD) kann im Fettleberstadium bleiben, ohne dass sie sich zur Steatohepatitis, Fibrose, Zirrhose und schließlich zum Karzinom weiterentwickelt. Die entsprechende Progression ist aber leider ebenso möglich und kardiovaskuläre Begleiterkrankungen, ein metabolisches Syndrom bzw. ein manifester Diabetes verbessern die Prognose auch nicht gerade.
Zweifelsfreier Nachweis nur mit Leberbiopsie möglich
Die NAFLD wird oft erst spät diagnostiziert. Dabei leidet in der Allgemeinbevölkerung etwa jeder Vierte daran, unter Adipösen ist es sogar mehr als die Hälfte, schreiben Dr. Maria Petroni vom Department of Medical and Surgical Sciences der Universität Bologna und ihre Kollegen. Besorgniserregend dabei: Immer mehr Kinder und Jugendliche gehören zu den Betroffenen – und gerade sie haben noch viele Jahre vor sich, in denen die Krankheit fortschreiten kann.
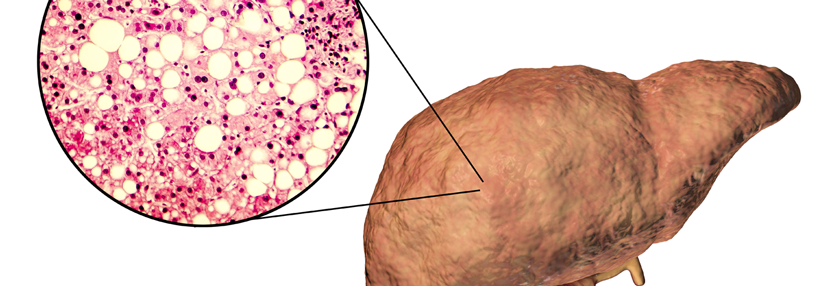
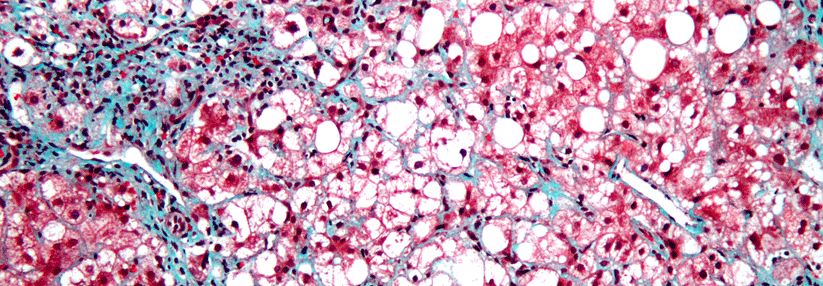
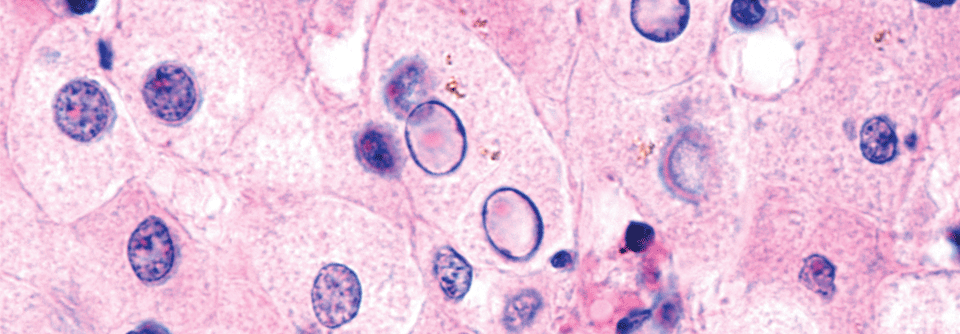
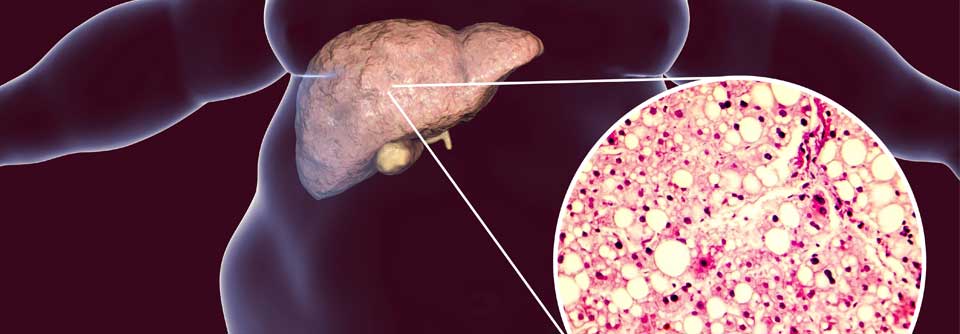
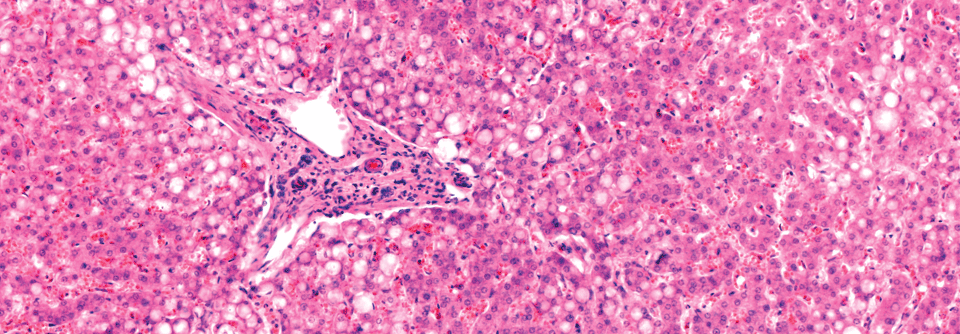
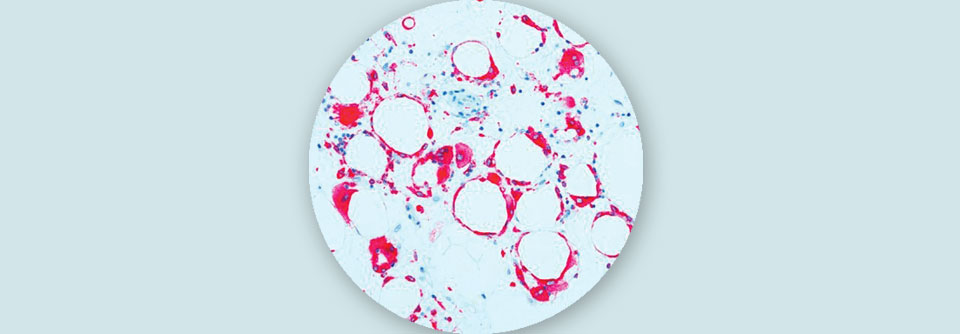
Mit einer Literaturübersicht haben die Forscher das derzeitige Wissen zum Umgang mit der NAFLD zusammengetragen. Die Krankheit ist schwer zu erfassen, denn zweifelsfrei nachweisen lässt sie sich nur mittels Leberbiopsien, aussagekräftige Surrogatmarker fehlen. Nun kann man aber nicht jeden Patienten mit erhöhten Leberwerten und Übergewicht zur Gewebeentnahme schicken. In klinischen Studien wird die Magnetresonanz-Spektroskopie angewandt, die den Gesamtfettgehalt der Leber misst – im Alltag ist die aber auch nicht brauchbar. Erhöhte Konzentrationen der Transaminasen, vor allem der ALT*, können ein Hinweis sein, ebenso Veränderungen in der Standard-Abdomensonographie. Mittels transienter Elastographie (Fibroscan) wird der Anteil des Bindegewebes in der Leber gemessen. Ihr Einsatz ist aber derzeit noch auch auf größere Zentren beschränkt.
Screening auf eine NAFLD
- Fatty Liver Index (FLI), BMI, Taillenumfang, Triglyzerid- und Gamma-GT-Konzentration
- Fibrosis-4 Index (Fib-4): Alter, Transaminasen, Thrombozyten
- NAFLD Fibrosis Score (NFS): Alter, BMI, Glukosekonzentration, Thrombozyten
- Enhanced Liver Fibrosis (ELF): Hyaluronsäure, Gewebeinhibitor der Metalloproteinase- 1 [TIMP-1], aminoterminales Propeptid von Kollagen Typ III
- Gewicht runter, wenn nötig und möglich
- Verzicht auf einfache Zucker, Produkte mit zugesetzter industriell hergestellter Fruktose und gesättigte Fettsäuren – z.B. im Rahmen einer mediterranen Kost
- körperliche Aktivität (sowohl Kraft- als auch Ausdauertraining sind angesagt)
Pioglitazon als Off-Label-Option für Nicht-Diabetiker
Wenn es gar nicht anders geht, kann bei schwer Adipösen (BMI ab 40 oder ab 35 bei Begleiterkrankungen) ein bariatrischer Eingriff angesagt sein, mit dem sich eine stärkere Gewichtsreduktion erreichen lässt als mit Diäten. Davor sollte man allerdings die Leberfunktion klären. Eine Zirrhose per se stellt keine Kontraindikation dar. Spezifische Medikamente für die NAFLD sind derzeit noch nicht zugelassen, obwohl die Hersteller einiges in der Pipeline haben und die klinischen Studien dazu laufen. Dazu gehören z.B. Obeticholsäure, Elafibranor und Resmetirom. Die Ergebnisse werden aber noch einige Zeit auf sich warten lassen. Bis dahin besteht die Möglichkeit, Pioglitazon zu verschreiben – bei Nicht-Diabetikern off label. Unter der Gabe verbesserten sich in Studien die Fibrosewerte deutlich und eine bestehende Leberentzündung ging in vielen Fällen zurück. Das Medikament ist eher für die Langzeittherapie gedacht, bei abruptem Absetzen steigen die Werte der ALT teils massiv an. Ungünstig sind die mit Pioglitazon verbundene Gewichtszunahme und ein erhöhtes Frakturrisiko. Die US-amerikanischen Leitlinien empfehlen – im Gegensatz zu den europäischen – Vitamin E (800 IU/d) für Patienten mit Steatohepatitis. Die früher einmal befürchtete höhere Sterblichkeit durch die Einnahme gilt heute als widerlegt. Vor allem bei Kindern mit NAFLD ist Vitamin E Mittel der Wahl.* Alanin-Amino-Transferase (früher GPT)
Quelle: Petroni ML et al. BMJ 2021; 372: m4747; DOI: 101136./bmj:m4747
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).