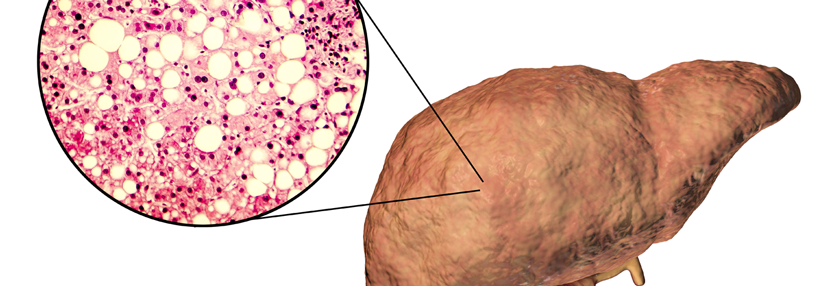
Nicht-alkoholische Fettleber nur bei signifikanter Fibrose facharztrelevant
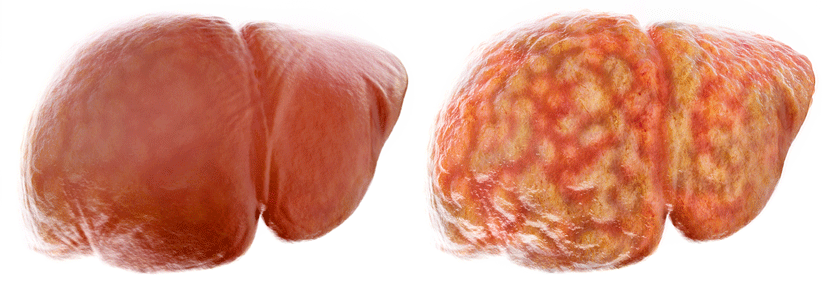
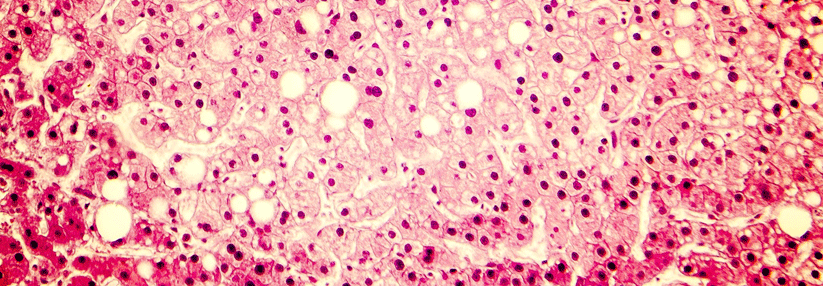
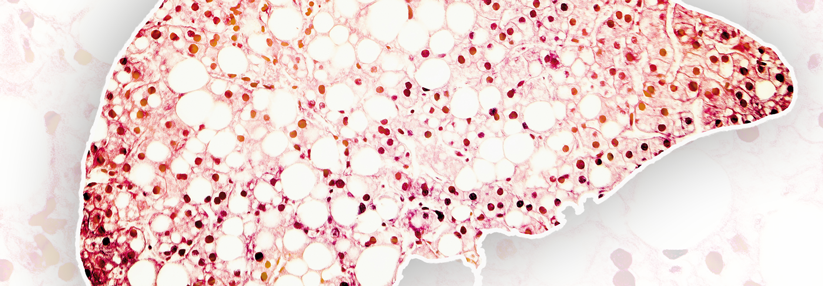
 Schätzungen zufolge leidet mehr als jeder Fünfte an einer Fettleber.
© Kateryna_Kon – stock.adobe.com
Schätzungen zufolge leidet mehr als jeder Fünfte an einer Fettleber.
© Kateryna_Kon – stock.adobe.com
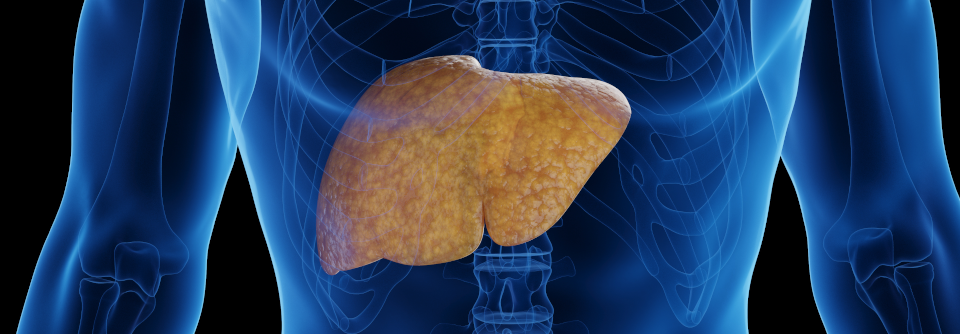
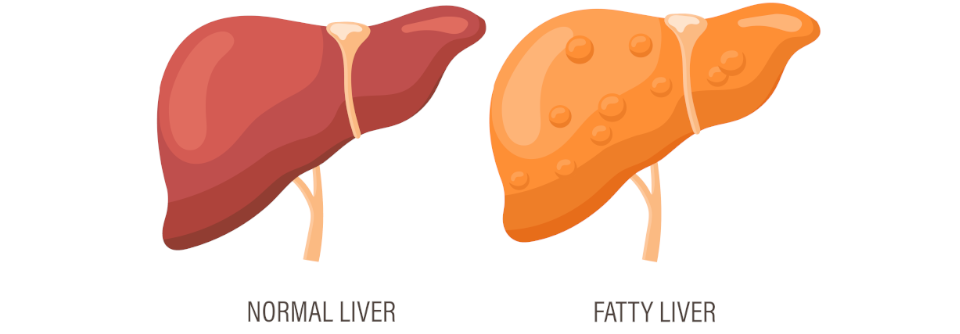
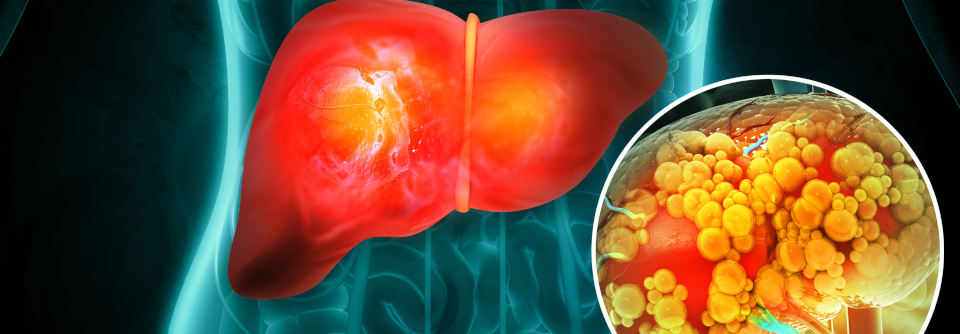
Die nicht-alkoholische Fettlebererkrankung (NAFLD) soll jetzt MAFLD heißen. Das steht für „metabolisch-assoziierte Fettlebererkrankung“, erklärte Professor Dr. Frank Lammert, Klinik für Innere Medizin II, Universitätsklinikum des Saarlandes in Homburg. Der neue Terminus bilde die Ursachen ab: Übergewicht, Diabetes und andere stoffwechselrelevante Veränderungen. Aus Prof. Lammerts Sicht wäre es aber am pragmatischsten, einfach von einer chronischen Fettlebererkrankung zu sprechen.
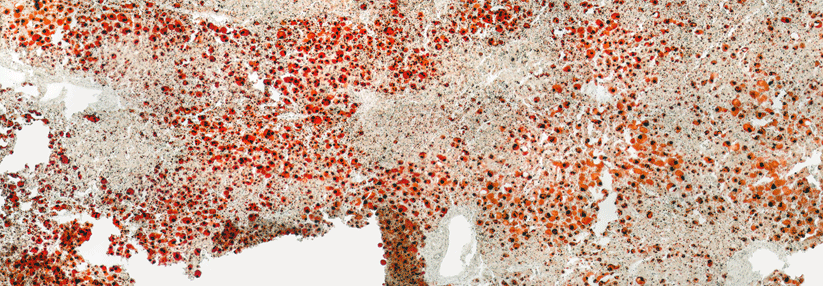
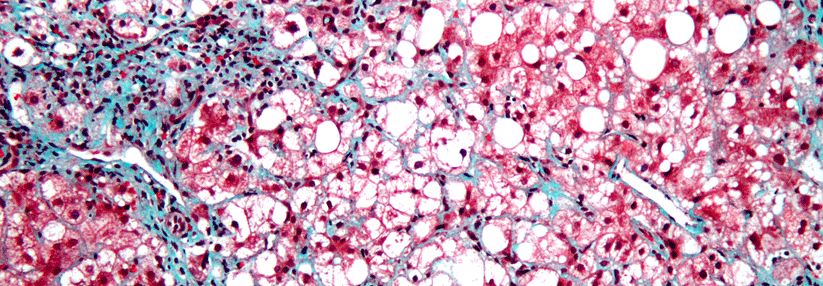
Wie auch immer man sie nennt: Ihre Prävalenz ist hoch und liegt nach Schätzungen aus Kohortenstudien in der Allgemeinbevölkerung bei etwa 20 %. Tatsächlich dürfte es aber deutlich mehr Betroffene geben, da die…
Bitte geben Sie Ihren Benutzernamen und Ihr Passwort ein, um sich an der Website anzumelden.