Primär- und Sekundärprävention Dem Schlaganfall im Alter die Stirn bieten
 Statine empfehlen Fachgesellschaften auch älteren Gebrechlichen zur Primärprävention nicht eindeutig.
© freshidea – stock.adobe.com
Statine empfehlen Fachgesellschaften auch älteren Gebrechlichen zur Primärprävention nicht eindeutig.
© freshidea – stock.adobe.com
Eine der häufigsten Ursachen für bleibende Beeinträchtigung oder Tod – der Schlaganfall – trifft ältere Menschen häufiger als jüngere. Zugleich liegen die meisten Daten zu geeigneten Präventionsstrategien für die jüngere Altersgruppe vor, ältere und speziell über 80-Jährige sind kaum vertreten. Welche Empfehlungen zur Prävention sich für Seniorinnen und Senioren trotzdem aus den vorhandenen Studien ableiten lassen, beschreiben Prof. Dr. Bernhard Iglseder und PD Dr. Johannes Mutzenbach vom Uniklinikum Salzburg.
Auch ältere Personen sind demnach zur Vorbeugung kardiovaskulärer Ereignisse zunächst davon zu überzeugen, nicht zu rauchen, sich regelmäßig zu bewegen und auf eine ausgewogene Ernährung zu achten. Eine Influenzaimpfung senkt das Risiko für einen Schlaganfall ebenfalls. Für weitgehend gesunde alte Menschen gelten inhaltlich die Leitlinien-Empfehlungen zur Primär- und Sekundärprävention. Insbesondere für gebrechliche Personen ist jedoch eine individualisierte Therapie nach geriatrischer Beurteilung von Frailty, Mobilität und kognitivem Status wichtig.
Für gesunde Patientinnen und Patienten, die das 70. oder 80. Lebensjahr erreicht haben, soll für die Primärprävention eine blutdrucksenkende Behandlung ab einem systolischen Wert von > 150 mmHg beginnen. Bei Vorhofflimmern schützt eine orale Antikoagulation deutlich. Es sollten direkte orale Antikoagulanzien zum Einsatz kommen.
Trotz eines möglicherweise günstigen primärpräventiven Effekts einer Statintherapie auch im Alter werden diese Präparate für ältere Personen u. a. aufgrund der möglichen Nebenwirkungen von den Fachgesellschaften nicht eindeutig empfohlen. Abgeraten wird bei über 70-Jährigen von Thrombozytenfunktionshemmern, denn mit ihnen überwiegt das Blutungsrisiko.
Bei gebrechlichen Personen ist zur Primärprävention bei einer antihypertensiven Therapie Vorsicht geboten; ein systolischer Druck von < 130 mmHg unter Medikation ist mit einer ungünstigen Prognose assoziiert. Vor der Entscheidung zur Therapie ist eine Blutdruckmessung in Orthostase wichtig. Eine orale Antikoagulation ist im Alter insbesondere bei Personen mit mehreren kardiovaskulären Begleiterkrankungen angezeigt. Zwar ist die altersbedingte Sturzgefahr zu beachten, aber erst bei rund 300 Stürzen liegt das Blutungsrisiko höher als der potenzielle Schutz der Antikoagulanzien vor einem Schlaganfall.
Keine klare Empfehlung zum Einsatz von Statinen
Statine empfehlen Fachgesellschaften auch älteren Gebrechlichen zur Primärprävention nicht eindeutig. Nicht angezeigt sind Thrombozytenfunktionshemmer. Bei Vorliegen einer Hyperglykämie oder eines Diabetes schützen − allerdings basierend auf sehr begrenzten Daten − Natriumglukose-Kotransporter-2-Hemmer (SGLT2-Hemmer) sowie Semaglutid primärpräventiv vor einem Schlaganfall.
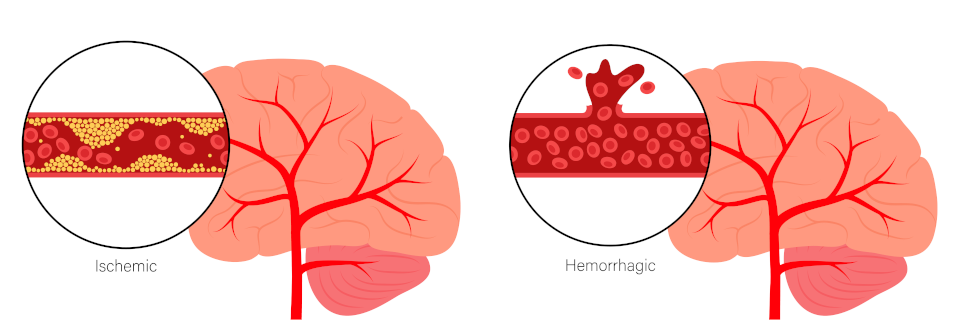
Für die Sekundärprävention steht nach einem ersten hämorrhagischen Schlaganfall die Blutdrucksenkung im Fokus. Nach einer Ischämie sind die antithrombotische Therapie, eine Kontrolle der Risikofaktoren für Arteriosklerose und ggf. eine Operation an den Karotiden am wichtigsten.
Eine antihypertensive Therapie mit einem Ziel von < 130 bis 139 mmHg (je nach Art des Infarkts) schützt auch Ältere deutlich, insbesondere vor intrakraniellen Blutungen. Außerdem wird eine Statintherapie in der Sekundärprävention empfohlen. Allerdings sind bei älteren Patientinnen und Patienten die LDL-Zielwerte nicht einheitlich festgelegt und die mögliche Beeinträchtigung der Muskelfunktion mit Sturzgefahr ist individuell zu berücksichtigen. Das Sturzrisiko ist auch bei Gabe der bei Vorhofflimmern grundsätzlich empfohlenen oralen Antikoagulanzien zu beachten.
Thrombozytenfunktionshemmer sind bei allen nicht-kardioembolischen und atherosklerotisch bedingten Schlaganfällen indiziert. Die Therapie sollte möglichst früh nach dem Schlaganfall beginnen. Für Glukosezielwerte nach stattgehabtem Schlaganfall liegen für die ältere Population nur wenige Daten vor: Für ansonsten fitte ältere Personen mit Diabetes wird ein HbA1c-Wert von ≤ 7,5 % angestrebt, während bei Gebrechlichkeit zur Vermeidung von Hypoglykämien ein Zielwert von bis zu < 8,5 % gilt.
Stent kann primärpräventiv durchaus sinnvoll sein
In Bezug auf chirurgische Interventionen ist nach einer transitorischen ischämischen Attacke oder nach einem leichten Schlaganfall und entsprechender Karotisstenose eine Endarterektomie oder ein Stent indiziert. Auch primärpräventiv ist symptomatischen Betroffenen mit einer Karotisstenose von ≥ 70 % eine Operation anzuraten. In diesen Fällen könnte der Vorteil für ältere Menschen sogar höher ausfallen als bei jüngeren – schließlich unterliegen sie einem erhöhten absoluten Schlaganfallrisiko.
Quelle: Iglseder B, Mutzenbach JS. Z Gerontol Geriatr 2024; 57: 402-410; doi: 10.1007/s00391-024-02336-x