Invasive Neurostimulation Nerven unter Strom
 Die tiefe Hirnstimulation wird vor allem bei Parkinson-Patienten angewendet.
© Teeradej – stock.adobe.com
Die tiefe Hirnstimulation wird vor allem bei Parkinson-Patienten angewendet.
© Teeradej – stock.adobe.com
Hat sich die konservative Therapie bei Schmerzpatienten als unwirksam oder schlecht verträglich erwiesen, bleibt die Möglichkeit der invasiven Neurostimulation. Hierbei kommt es vor allem auf die richtige Indikationsstellung an, erklärte Privatdozent Dr. Dirk Rasche von der Klinik für Neurochirurgie am Universitätsklinikum Schleswig-Holstein.
Grundsätzlich kann die Stimulation am peripheren Nerven, Rückenmark oder direkt im Gehirn erfolgen, so der Experte. Zu den peripheren Methoden gehört z.B. die okzipitale Nervenstimulation (ONS). Ursprünglich für die Okzipitalneuralgie entwickelt, wird sie heute vor allem bei austherapierten, therapierefraktären Formen von Migräne und chronischem Clusterkopfschmerz angewandt. Klinische Beobachtungen zeigten, dass sich neben den Schmerzen auch Nachtschlaf und Übelkeit bessern, weniger Medikamente nötig sind und diese zudem besser wirken. Nach der Erfahrung von Dr. Rasche werden einige Patienten mit dieser Methode komplett schmerzfrei, bei anderen wirkt es dagegen gar nicht.
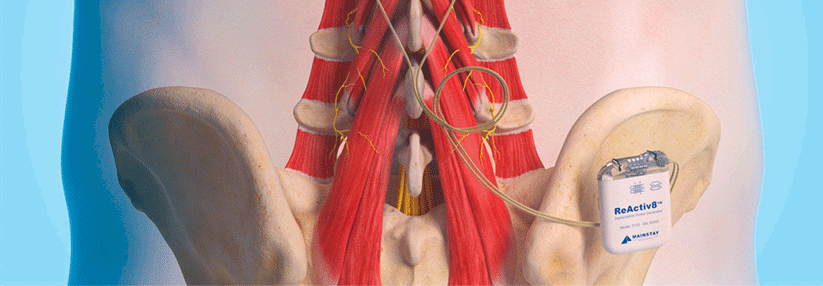
Bei der spinalen Neuromodulation kann z.B. das Hinterwurzelganglion stimuliert werden (DRG-Stimulation), das für die neuropathische Schmerzweiterleitung von Bedeutung ist. Diese Methode ist vor allem bei „Mono-Neuropathien“ wie CRPS I (II), Phantom- und Stumpfschmerzen oder Interkostalneuralgien geeignet. Bei postherpetischen Neuropathien funktioniert die DRG-Stimulation erfahrungsgemäß nicht.
Die Stimulation am Hinterhorn (SCS) ist vor allem bei ausstrahlenden Nervenschmerzen angezeigt. Dazu gehören z.B. postoperative Schmerzen nach Rücken-OP, Stumpf- und Phantomschmerzen. Aber auch Schmerzen bei Durchblutungsstörungen (z.B. PAVK, Sklerodermie, Raynaud-Syndrom) und die schmerzhafte diabetische Polyneuropathie stellen mögliche Indikationen dar, wenn die konservative Therapie an ihre Grenzen stößt. Eine solche Schmerzreduktion kann bis zu fünf Jahre anhalten.
Die Motorkortexstimulation mit kontralateraler Stimulation epidural über dem Gyrus praecentralis setzt an Thalamus, Hirnstamm, Cingulum und Inselregion an. Als mögliche Indikationen nannte Dr. Rasche ein thalamisches Schmerzsyndrom, Deafferenzierungsschmerz nach Trigeminusläsionen, Phantomschmerzen und Schmerzen nach Wurzel- oder Plexusausrissen.
Nur wenige Zentren bieten eine tiefe Hirnstimulation
Eine weitere Möglichkeit ist die tiefe Hirnstimulation (DBS), die bei Bewegungsstörungen wie Parkinson gut etabliert ist. Patienten mit chronischen Schmerzen haben für eine DBS bundesweit allerdings nur drei bis fünf Zentren als Anlaufstelle. Mögliche Indikationen sind gemischte Schmerz-Syndrome nach Schlaganfall („post-stroke pain“), Trigeminus-Neuropathien, zentrale Schmerzen nach Rückenmarksverletzungen oder auch Phantomschmerz.
Quelle: Deutscher Schmerzkongress 2021