Periphere arterielle Verschlusskrankheit (PAVK)
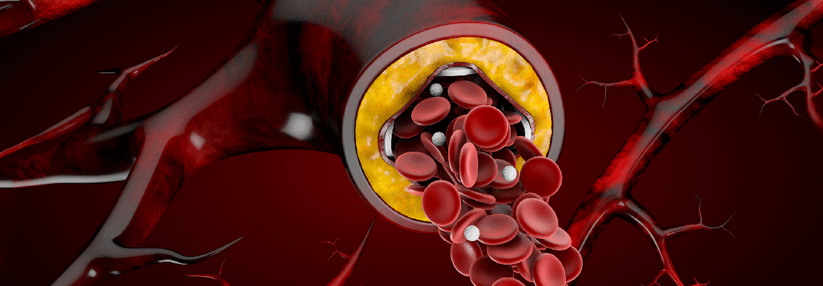
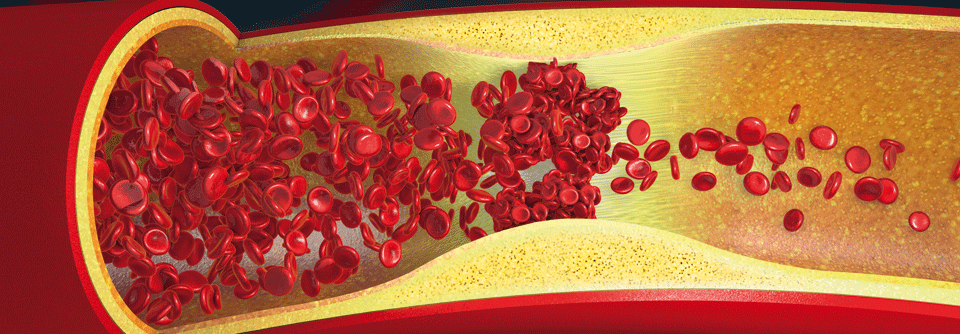
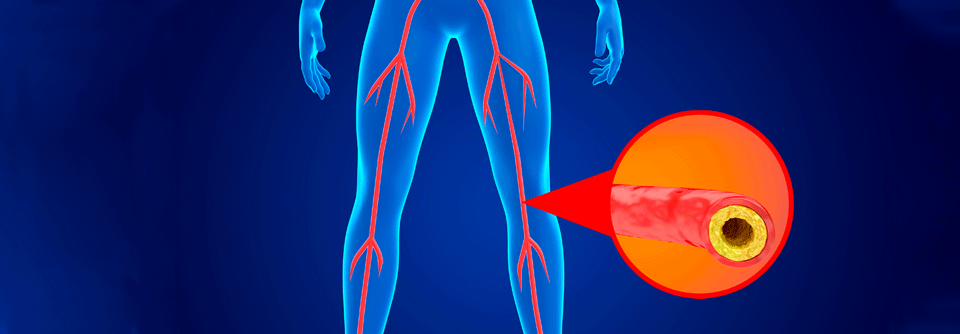
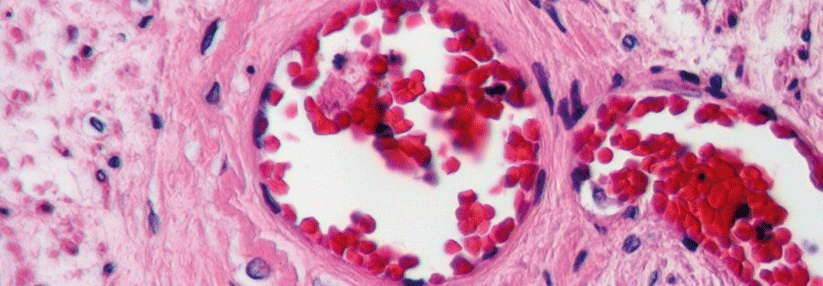
Unter peripherer arterieller Verschlusskrankheit (PAVK) versteht man den meist chronischen teilweisen oder völligen Verschluss der Extremitäten-versorgenden Arterien. In etwa 95 % der Fälle wird die chronische PAVK durch Arteriosklerose bzw. ihre symptomatische Form Atherothrombose verursacht. Damit sind Herzinfarkt, Schlaganfall und PAVK lediglich unterschiedliche Manifestationen ein und derselben Erkrankung.
Entzündliche, genetische, traumatische und seltene sekundäre Ursachen machen nur etwa 5 % der PAVK-Fälle aus und werden mit zunehmendem Lebensalter immer seltener. Dafür findet man bei Älteren häufiger embolische Ereignisse (kardial oder arteriell) als Ursache einer PAVK.
Insgesamt steigt die Prävalenz der PAVK mit höherem Lebensalter an und erreicht bei über 70-Jährigen einen Anteil von 15–20 %. Die symptomatische Form im Sinne einer Claudicatio intermittens findet man bei etwa 6 % der über 60-Jährigen.
Frauen sind bei Diagnose einer PAVK älter, häufiger übergewichtig und haben häufiger eine kritische Extremitätenischämie (CLI) sowie einen Gefäßverschluss, Männer sind häufiger Raucher. Ab 75 Jahre scheint die Prävalenz der PAVK bei Frauen höher zu sein als bei Männern.
Neben dem Rauchen ist der Diabetes mellitus ein wichtiger Risikofaktor: Er erhöht das Risiko für eine PAVK um das vier- und für eine Claudicatio um des zweifache.
Verlauf:
Bei ungefähr einem Viertel aller Patienten mit Claudicatio verbessern sich die Symptome spontan. In etwa einem Drittel bis zur Hälfte aller Patienten bleibt die Erkrankung unverändert; in etwa einem Viertel verschlechtert sich die Symptomatik. Der Übergang der Claudicatio in eine kritische Extremitätenischämie ist eher selten – nur 2 % müssen innerhalb der nächsten zehn Jahre amputiert werden. Kommt es doch zur CLI, ist die Prognose hinsichtlich Beinerhalts schlecht und die Mortalität hoch (10–20 % in einem Jahr).
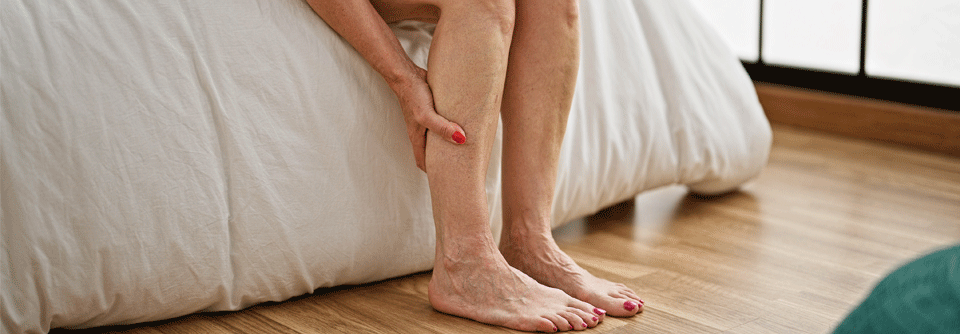
In vielen Fällen verursacht die PAVK gar keine Symptome. Typisches Symptom ist ansonsten die Claudicatio intermittens mit Schmerzen in Wade, Oberschenkel oder Gesäß beim Gehen und baldiger Besserung in Ruhe.
Je nach Ausprägung der Symptomatik werden verschiedene Stadien nach Fontaine unterschieden:
I: asymptomatisch
IIa: schmerzfreie Gehstrecke > 200 m
IIb: schmerzfreie Gehstrecke < 200 m
III: ischämischer Ruheschmerz
IV: Ulkus, Gangrän
Weitere Anzeichen können sein:
- kühle, bleiche und marmoriert aussehende Haut
- trockene Haut der Beine und Füße
- sandpapierartige Hyperkeratosen der Fußsohlen
- ungewöhnlich langsam wachsende Fußnägel, Hyperonychie
- Verlust der Beinbehaarung
- Erektionsstörungen
- verschlechterte Wundheilung
- livide Verfärbung, akrale Läsionen
Zur körperlichen Untersuchung gehören Inspektion, seitenvergleichende Palpation, Auskultation der Extremitätenarterien sowie der Ratschow-Test.
Weiterhin sollte der Hautstatus der Extremitäten überprüft werden (Integrität, Turgor, Schweißbildung, Farbe, Muskelatrophie, Deformität und Temperatur).
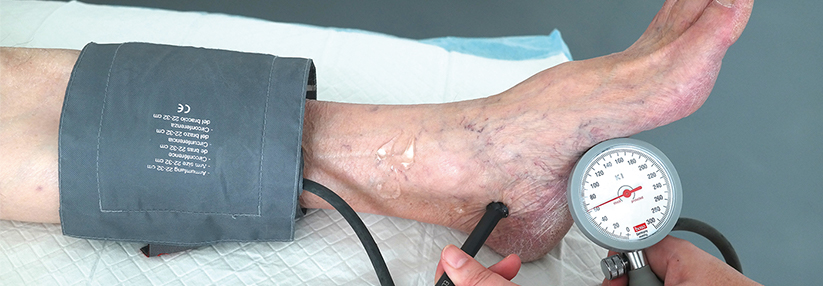
Bei jedem Patienten mit Verdacht auf PAVK sollte der Knöchel-Arm-Index (ABI - Quotient aus Blutdruck am Unterschenkel und Blutdruck am Oberarm) bestimmt werden. Ein ABI-Wert von < 0,9 gilt als beweisend für das Vorliegen einer relevanten PAVK.
ABI 0,75–0,9: leichte PAVK
ABI 0,5–0,75 mittelschwere PAVK
ABI < 0,5: schwere PAVK (kritische Ischämie)
ABI > 1,3: falsch hoher Wert (→ Verdacht auf Mediasklerose)
Ergänzende Untersuchungen bei nicht plausiblem ABI:
- Messung der ABI unter Belastung: Absinken peripherer Druckwerte > 20 % unter den Ausgangsruhedruck und Dauer bis zur Normalisierung > 1 min spricht für PAVK
- bei Verdacht auf Mediasklerose Zehendruckmessung (TBI) und Pulsatilitätsindex
- Oszillografie und Lichtreflexrheografie (LRR) bei Mediasklerose und akralen Durchblutungsstörungen
- zur Abschätzung des Amputationsrisikos bei kritischer Ischämie ggf. Bestimmung des transkutanen Sauerstoffpartialdrucks (tcPO2)
Bildgebende diagnostische Verfahren
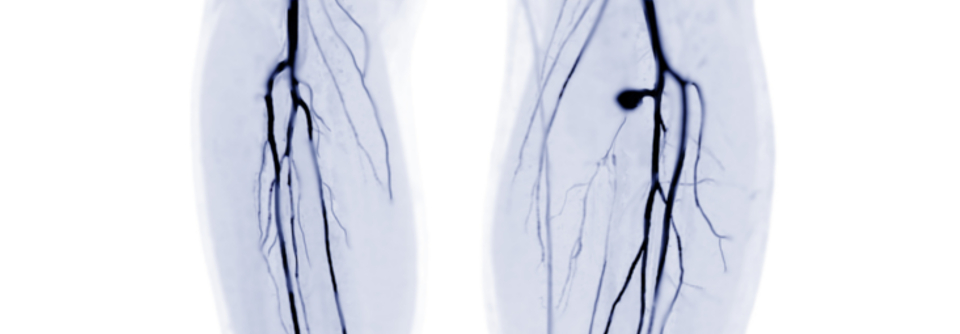
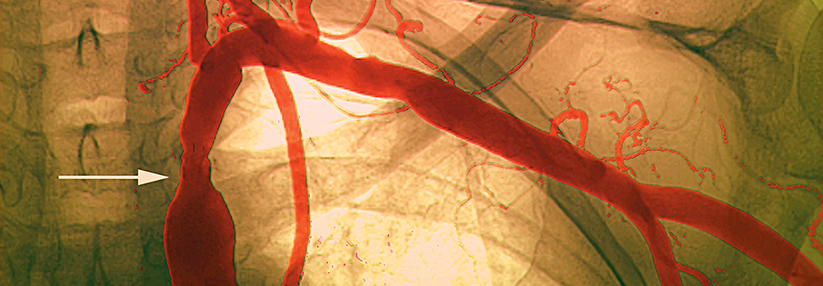
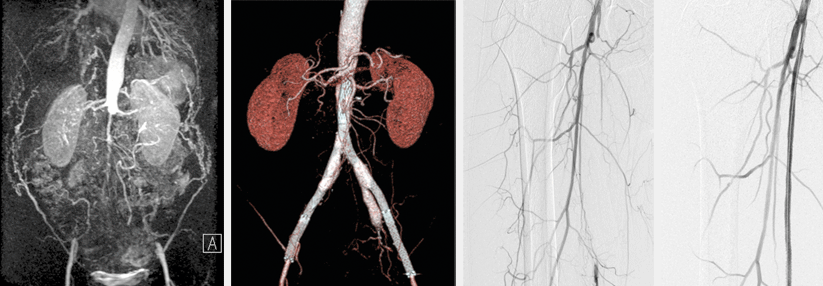
Mittel der Wahl bei pathologischen ABI oder Verdacht auf Mediasklerose zur Darstellung der Aorta und ihrer Äste ist die farbkodierte Duplexsonografie (FKDS). Sind die duplexsonografischen Befunde nicht eindeutig, sollten vor geplanten invasiven Maßnahmen zusätzliche bildgebende Verfahren erfolgen (MR- oder CT-Angiographie, digitale Substraktionsangiographie).
Bei allen Patienten mit PAVK sollten kardiovaskuläre Risikofaktoren und Erkrankungen abgeklärt werden.
Mögliche Differenzialdiagnosen bei Schmerzen in den Beinen sind:
- Polyneuropathie
- chronisches Kompartment-Syndrom
- venöse Claudicatio
- Nervenwurzelkompression
- symptomatische Baker-Zyste
- Spinalstenose
- Fuß-/Knöchel-Arthrose
Konservative Therapie:
- in allen Fontaine-Stadien Management der Risikofaktoren: Behandlung der Hypertonie (bevorzugt ACE-Hemmer und Calciumantagonisten, Betablocker aber nicht kontraindiziert), Nikotinkarenz, optimierte Diabeteseinstellung, Statine bei allen PAVK-Patienten zur Senkung der Morbidität und Mortalität
- Thrombozytenfunktionshemmer ASS oder Clopidogrel (vor allem Stadien II bis IV)
- strukturiertes Gehtraining (Stadien I und II) – mindestens 3x wöchentlich über mindestens drei Monate
- evtl. medikamentöse Therapie mit Cilostazol oder Naftidrofuryl (Stadium II) – bei eingeschränkter Lebensqualität und nicht durchführbarem Gehtraining
- strukturierte Wundbehandlung (Stadium IV)
Patienten mit Claudicatio intermittens (Stadium II), bei denen ein Gehtraining unmöglich bzw. wenig Erfolg versprechend ist (oder nicht erfolgreich war), kann bei geeigneter Gefäßläsion und hohem Leidensdruck der Patienten eine interventionelle Behandlung mit endovaskulärer Revaskularisierung zur Verbesserung der Lebensqualität angeboten werden.
Kommt ein endovaskulärer Eingriff aufgrund der Gefäßverhältnisse nicht in Frage (oder war nicht erfolgreich), gilt das auch für eine Gefäßoperation. Bei kritischer Extremitätenischämie sollte immer eine möglichst schnelle endovaskuläre oder gefäßchirurgische Revaskularisierung erfolgen.
Alle Patienten sollen prä-, peri- und postinterventionell ASS erhalten. Die Behandlung soll langfristig fortgesetzt werden, wenn keine Kontraindikationen bestehen. Außerdem müssen nach invasiven Gefäßeingriffen regelmäßige nicht-invasive Kontrolluntersuchungen erfolgen und die Patienten sollten in ein strukturiertes Bewegungsprogramm eingebunden werden.
Wichtigste präventive Maßnahme ist das Verzicht auf das Rauchen.
Ansonsten kann zur Prävention alles empfohlen werden, was einer Arteriosklerose vorbeugt. Dazu gehören u.a.:
- ausreichende körperliche Bewegung
- gesunde Ernährung
- optimale Einstellung von Risikofaktoren wie Hypertonie, Dyslipidämie und Diabetes
Ein Notfall ist der akute arterielle Verschluss einer Extremität, der unbehandelt rasch zur irreversiblen Gefäßnekrose führen kann. In 80 % der Fälle handelt es sich um arterielle Embolien.
Symptome sind:
6 "P" nach Pratt
- Pain (Schmerz)
- Paleness (Blässe)
- Pulselessness (Pulslosigkeit)
- Paralysis (Bewegungsstörung)
- Paresthesia (Sensibilitätsstörung)
- Prostration (Schock)
Hier sollte sofort interventionell oder gefäßchirurgisch behandelt werden.
Deutsche Gesellschaft für Angiologie - Gesellschaft für Gefäßmedizin e.V. (DGA):
Periphere arterielle Verschlusskrankheit (PAVK), Diagnostik, Therapie und Nachsorge
Deutsche Gesellschaft für Gefäßchirurgie (DGG):
Erkrankungen der Oberschenkelarterien
Deutsche Gesellschaft für Gefäßchirurgie (DGG):
Bauchaorten-/ und Beckenarterienverschlüsse
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Zum Gebühren-Handbuch digital »
Fortbildungen
Keine Fortbildung für diesen Fachbereich gefunden
Alle FortbildungenDiese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.