Thrombophlebitis
Unter Thrombophlebitis versteht man eine Entzündung oberflächlich gelegener (epifaszialer), ansonsten gesunder Venen mit sekundärer Ausbildung von Thrombosen. Von Varikophlebitis spricht man dagegen, wenn varikös degenerierte Venen thrombosieren.
Am häufigsten findet man eine Thrombophlebitis im Bereich des Beines. Je nach Lokalisation sollten hier vier Formen der Thrombophlebitis unterschieden werden:
a) Thrombophlebitiden in kleinkalibrigen Astvarizen
b) Varikothrombosen der Vena saphena magna oder parva oder grobkalibriger Varizenäste
c) Annäherung des Thrombus an eine Mündungsregion auf weniger als 3 cm
d) Progredienz der Thrombose in das tiefe Venensystem
Risikofaktoren der oberflächlichen Thrombophlebitis am Bein sind:
- chronische Schäden der Venenwand (z.B. Krampfadern)
- entzündliche und systemische Erkrankungen (z.B. Krebsleiden, Thrombangiitis obliterans)
- Gerinnungsstörungen
- Nikotinkonsum
- höheres Alter
- längere Bettlägerigkeit
- Bewegungsmangel
- bestimmte Medikamente (z.B. Pille)
- Herzschwäche
- Übergewicht
- Verletzungen
- lokale Traumen
Am Arm sind die Lokalisationen wechselnd, meistens ausgehend von einer Venenverweilkanüle oder der Injektion venenreizender Medikamente.
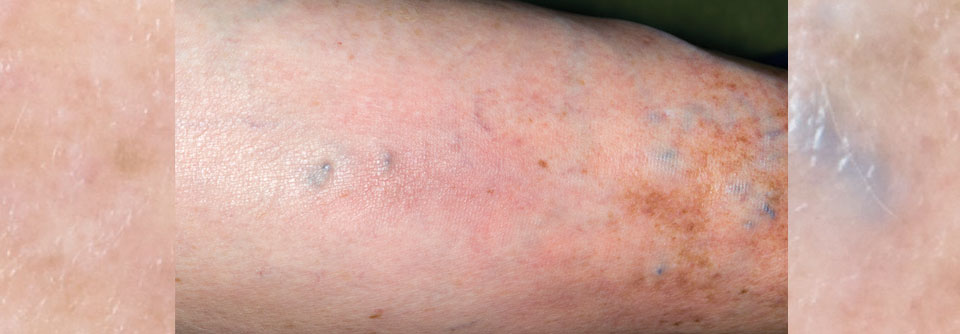
Es kommt zu klassischen Entzündungszeichen wie Rötung und Schmerz im Bereich der betroffenen Vene, wobei eine Schwellung im Rahmen einer Thrombophlebitis zumeist rein oberflächlich bleibt.
Oft lässt sich ein harter Strang im Verlauf der Vene ertasten. Zu einer nennenswerten Störung des venösen Abflusses kommt es in der Regel nicht, da dieser zum größten Teil über die tiefen Venen erfolgt.
Komplikationen
Besteht bei Thrombophlebitis gleichzeitig eine Insuffizienz der Perforansvenen, kann sich die Thrombophlebitis zur Phlebothrombose der tiefen Venen ausweiten. Diese Gefahr besteht vor allem bei Lokalisation in der Vena saphena magna und bei Annährung des Thrombus an eine Mündungsregion.
Bei unhygienischen Bedingungen und weiteren begünstigenden Faktoren droht eine bakterielle Infektion der betroffenen Vene (vor allem am Arm nach Verletzung der Vene).
Im Bereich der betroffenen Vene sieht man eine Rötung und oberflächliche Schwellung. Zusätzlich kann ein harter Strang getastet werden.
Die Diagnosesicherung sollte mittels Kompressionssonographie erfolgen, da klinische Ausdehnung und die tatsächlich vorhandene duplexsonographische Ausdehnung des Thrombus nicht immer korrelieren.
Grundsätzlich sollte jeder Verdacht auf eine oberflächliche Venenthrombose der Vena saphena magna oder parva bzw. deren akzessorischen Venen sonografisch abgeklärt werden, um die Gesamtausdehnung und den Abstand des proximalen Thrombusteils zur Einmündung in das tiefe Venensystem darzustellen und eine tiefe Venenthrombose auszuschließen.
Wichtigste Differenzialdiagnose ist das gleichzeitige Vorhandensein einer tiefen Beinvenenthrombose.
Bei Phlebitis kleinkalibriger Astvarizen reichen zur Beschwerdelinderung Kühlung, Kompressionstherapie (Kompressionsstümpfe) und bei Bedarf nicht-steroidale Antirheumatika (NSAR) meist aus.
Besonders wichtig ist die Prüfung zur Indikation einer Antikoagulation. Ab einer Thrombuslänge von 5 cm wird eine Antikoagulation empfohlen – gut belegt ist hier die Wirksamkeit von Fondaparinux in prophylaktischer Dosierung.
Bei einem Abstand des Thrombus von < 3 cm bis zur Mündungsklappe zum tiefen Venensystem sollte eine Antikoagulation in therapeutischer Dosierung wie bei einer tiefen Beinvenenthrombose erfolgen. Begleitend zur Antikoagulation wird eine Kompressionsbehandlung bis zum Abklingen der Symptome (in der Regel für 3 Monate) empfohlen..
Eventuell kann auch Stichinzision mit Thrombusexpression zur raschen Schmerzfreiheit führen. Bei thrombosierten Varizen kann eine Sanierung im beschwerdefreien Intervall in Erwägung gezogen werden.
Zur Prävention können ausreichende Bewegung, die Vermeidung von Übergewicht und der Verzicht auf das Rauchen empfohlen werden.
Deutsche Gesellschaft für Angiologie - Gesellschaft für Gefäßmedizin e.V. (DGA):
Venenthrombose und Lungenembolie: Diagnostik und Therapie
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
Keine Fortbildung für diesen Fachbereich gefunden
Alle FortbildungenDiese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.