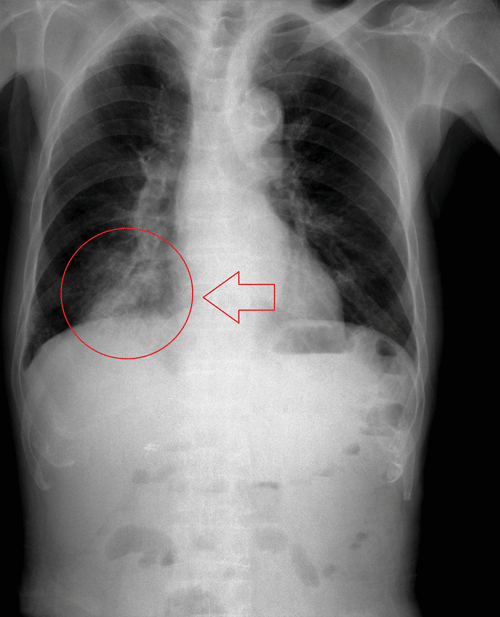
Aspirationspneumonie: Wenn Essen in die Lunge gelangt
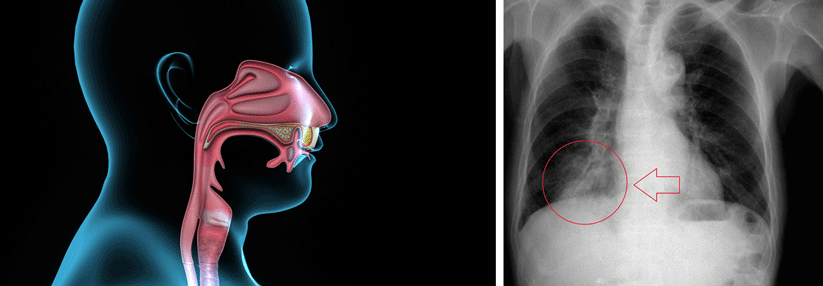 Viele Patienten bemerken es nicht, wenn das Essen die falsche Abfahrt nimmt.
© iStock/7activestudio; wikimedia/melvil (CC BY-SA 4.0)
Viele Patienten bemerken es nicht, wenn das Essen die falsche Abfahrt nimmt.
© iStock/7activestudio; wikimedia/melvil (CC BY-SA 4.0)
Schätzungen zufolge entstehen bis zu 15 % der ambulant erworbenen Pneumonien durch eine Aspiration. Das „Einatmen“ geringer Mengen oropharyngealen Sekrets im Schlaf gilt bei Gesunden als normal, auch wenn es bei vielen Pneumonien eine pathogenetische Rolle spielt. Von einer Aspirationspneumonie im engeren Sinn spricht man erst, wenn größere Mengen von bakteriell kontaminiertem „Speisebrei“ die Lunge erreichen (Makroaspiration). Bei den bakteriellen Auslösern scheinen sich die früher dominierenden Anaerobier auf dem Rückzug zu befinden, schreiben Dr. Lionel A. Mandell von der McMaster University in Hamilton und Dr. Michael S. Niederman vom Weill Cornell Medical College in New York.
Ebenfalls durch eine Makroaspiration verursacht wird die chemische Pneumonitis. Allerdings stammt der Auslöser aus dem oberen Gastrointestinaltrakt. Irritativer Mageninhalt mit niedrigem pH sorgt für eine Entzündungsreaktion in der Lunge. Eine bakterielle Kontamination findet nicht statt. Gefährdet sind vor allem Patienten mit Reflux oder Sondenernährung.
Dysphagie verzehnfacht das Pneumonierisiko
Einer der wichtigsten Risikofaktoren für die Aspirationspneumonie ist ein gestörter Schluckmechanismus. Bei älteren Patienten wird das Pneumonierisiko durch eine Dysphagie mehr als verzehnfacht. Auch neurologische Erkrankungen können die Speisen auf Abwege bringen (s. Kasten). Schlaftabletten und Antipsychotika erhöhen die Aspirationsgefahr ebenfalls.
Risikofaktoren für eine Aspiration
- Schluckstörung: Ösophaguserkrankungen (Dysphagie, Krebs, Striktur, COPD), neurologische Erkrankungen (Epilepsie, Multiple Sklerose, Parkinson, Schlaganfall, Demenz) und Beatmung
- Bewusstseinsstörung: Schlaganfall, Herzstillstand, Medikamente, Narkose, Alkoholgenuss etc.
- Magensaft-Aspiration: Reflux, Sondenernährung etc.
- Geschwächter Hustenreflex: Medikamente, Alkohol, Schlaganfall, Demenz, degenerative neurologische Erkrankungen, eingeschränktes Bewusstsein
So gelingt die Prävention
- 24-stündige Antibiotikatherapie für Patienten im Koma nach Notfallintubation
- Keine Nahrungsaufnahme mindestens acht Stunden und keine klaren Flüssigkeiten mindestens zwei Stunden vor einer Vollnarkose
- Obligatorische Untersuchung des Schluckvermögens nach einem Schlaganfall bzw. nach Extubation bei mechanischer Beatmung
- Blutdrucksenkung nach Schlaganfall vorzugsweise mit ACE-Hemmer
- Sorgfältige Mundhygiene und Exzision kranker Zähne
- Schlaganfall-Patienten in halbsitzender Position füttern
Glukokortikoide haben keinen Platz
Die meisten Patienten mit ambulant erworbener Aspirationspneumonie sprechen gut auf die Behandlung mit Ampicillin-Sulbactam, einem Carbapenem oder einem Fluorchinolon (Levofloxacin bzw. Moxifloxacin) an. Bei hohem Risiko für eine überwiegend anaerobe Infektion (schwere Parodontitis, nekrotisierende Pneumonie, Lungenabszess) empfehlen die Autoren die Kombination von Clindamycin mit einem der genannten Antibiotika. Bei Resistenzen raten sie zu Breitspektrumantibiotika. Glukokortikoide haben keinen Platz in der Therapie der Aspirationspneumonie. Das Risiko einer chemischen Pneumonitis infolge von Magensaft-Aspiration lässt sich durch Anheben des Magen-pH senken. Antibiotika sollten zur Behandlung von milden und mittelschweren Verläufen nicht routinemäßig eingesetzt werden, es sei denn, der Patient nimmt säurehemmende Medikamente ein oder leidet unter einer Dünndarmobstruktion. In schweren Fällen sollte die Antibiotikatherapie empirisch begonnen und je nach klinischem Verlauf für mehr als zwei oder drei Tage fortgeführt werden, so die Autoren. Glukokortikoide gehören auch hier nicht zum therapeutischen Arsenal.Quelle: Mandell LA, Niederman MS. N Engl J Med 2019; 380: 651-663
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).