Bei Pneumonieverdacht liegt Röntgen oft falsch
 An der ambulant erworbenen Pneumonie (CAP) sterben deutlich mehr Patienten als an einem Herzinfarkt.
© SciePro – stock.adobe.com
An der ambulant erworbenen Pneumonie (CAP) sterben deutlich mehr Patienten als an einem Herzinfarkt.
© SciePro – stock.adobe.com
Auf rund 600 000 beläuft sich in Deutschland die jährliche Fallzahl der ambulant erworbenen Pneumonie (CAP) – Tendenz steigend. Die Hälfte davon muss stationär behandelt werden, die Mortalität ist erheblich: 17 % der betroffenen Patienten sterben im Krankenhaus – das sind viel mehr als beim akuten Myokardinfarkt (8 %). Weitere 5 % überleben die ersten Wochen nach der Entlassung nicht, berichtete Privatdozent Dr. Bernhard Schaaf, Klinik für Pneumologie, Infektiologie und internistische Intensivmedizin am Klinikum Dortmund. Gefährdet sind vor allem Senioren, Männer und Patienten mit Begleiterkrankungen.
Neue Forschungsergebnisse zeigen, dass Pneumokokken ins Myokard einwandern und dort Apoptose, Nekroptose und Narbenbildung auslösen. Das erhöhte Troponin, das sich bei der CAP oft nachweisen lässt, könnte eine latenten Myokarditis anzeigen.
Bei schwerer CAP mindestens vier Wochen lang ASS geben
Noch Wochen nach der Pneumonie bleibt das kardiovaskuläre Risiko erhöht, insbesondere bei septischem Krankheitsbild. Deshalb wäre es ein Fehler, eine laufende ASS-Therapie abzubrechen – im Gegenteil: Bei schwerer CAP sollte man erwägen, ASS für mindestens vier Wochen anzusetzen, vor allem wenn beim Patienten weitere kardiovaskuläre Risikofaktoren vorliegen.
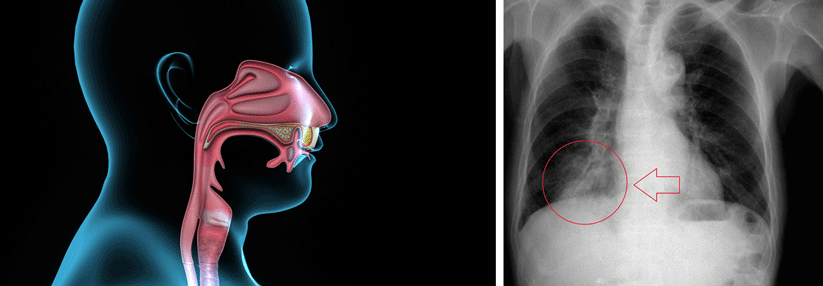
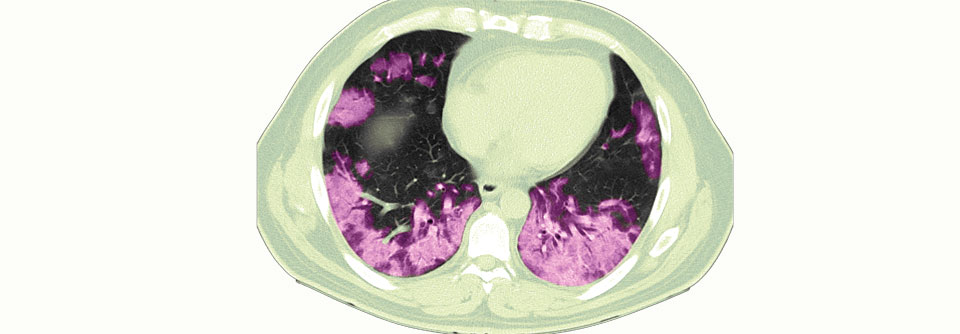
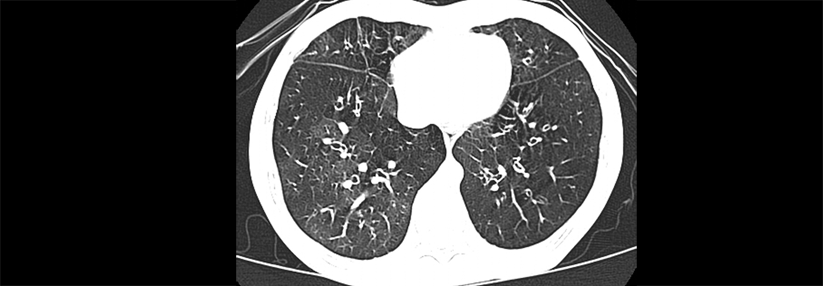
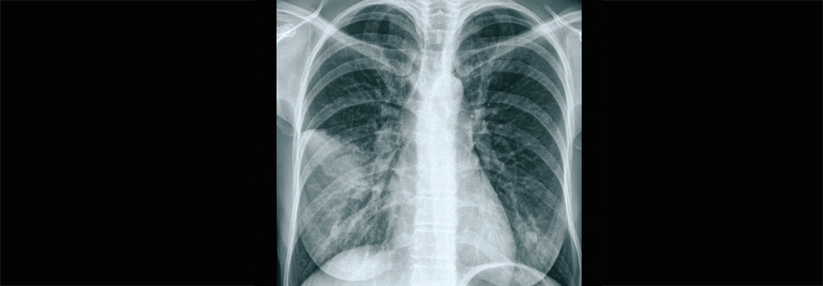
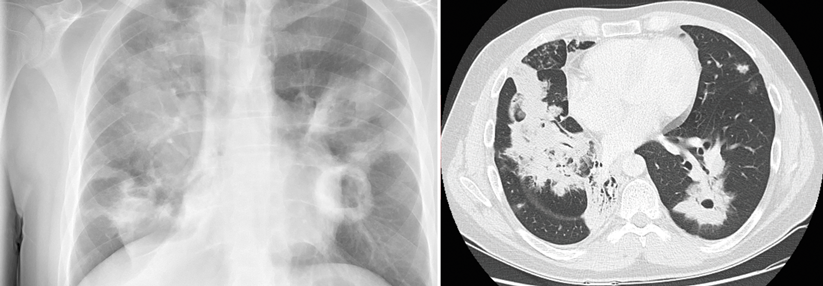
Diagnostisch setzen viele Kollegen weiter aufs Thoraxröntgen, doch dessen Erfolgsbilanz sieht mager aus. Im Vergleich zum Goldstandard CT liefert das Röntgenbild erschreckend viele falsch positive und falsch negative Resultate – alles in allem dürfte jeder dritte Befund fehlerhaft sein. Eine Schweizer Studie, die nur Patienten über 65 Jahre einschloss, kam sogar auf 45 % Fehldiagnosen. Wichtig: Auch wenn ein Patient nur im CT ein Infiltrat zeigt, im Röntgen aber nicht, ändern sich weder Pneumonieschweregrad noch Prognose oder Liegedauer.
Eine selten genutzte, aber vergleichsweise zuverlässige und dabei strahlenfreie Alternative ist der Ultraschall. Außerdem eignet sich die Sono gut zur Verlaufskontrolle. „Wenn man das gut kann, ist die Sensitivität sehr hoch und die Spezifität ordentlich“, meinte Dr. Schaaf. Er schlug vor, die Diagnostik anhand von individuellen Parametern zu planen.
Pneumonie-Diagnostik à la Dr. Schaaf
- älterer Raucher, 20–30 Packungsjahre, Infiltrat im Röntgenbild: CAP behandeln, nach vier Wochen ein CT nachschieben
- respiratorische Symptome, hohes CRP, kein Infiltrat im Röntgen: wie CAP behandeln, aber (kardiale) Differenzialdiagnosen im Hinterkopf behalten und abklären.
- älterer Patient mit Infiltrat im Röntgen, aber niedrigem CRP: (Angio-)CT erwägen, Sono der Lunge, kardiale Diagnostik
Zur Risikostratifizierung den Laktatspiegel nutzen
Infarktpatienten profitieren davon, dass der Biomarker Troponin für die Risikostratifizierung etabliert ist. Die Pneumologie könnte Laktat als Parameter nutzen. Liegt der Spiegel über 1,8 mmol/l, wird der Patient mit 50%iger Wahrscheinlichkeit intensiv- oder sogar beatmungspflichtig werden. „Da sollte man ganz genau überlegen, ob man diesen Patienten auf die Normalstation legt“, so Dr. Schaaf. Die Mikrobiologie braucht man nur, wenn damit zu rechnen ist, dass das Resultat die Therapie beeinflusst. „Für Hausärzte oder Pneumologen ist es schwer, eine vernünftige Mikrobio zu bekommen“, räumte der Pneumologe ein. Eventuell ist zu erwägen, den Patienten zum Mikrobiologen zu schicken, damit die Probe adäquat genommen und weiterverarbeitet wird. Sonst findet das Labor am Ende Zufallskeime, die nichts mit dem Krankheitsbild zu tun haben.Cave, Aspergillen an Bord!
Kongressbericht: 9. Kongress der Westdeutschen Gesellschaft für Pneumologie (WdGP)
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).