Ösophageales Adenokarzinom im Aufwärtstrend
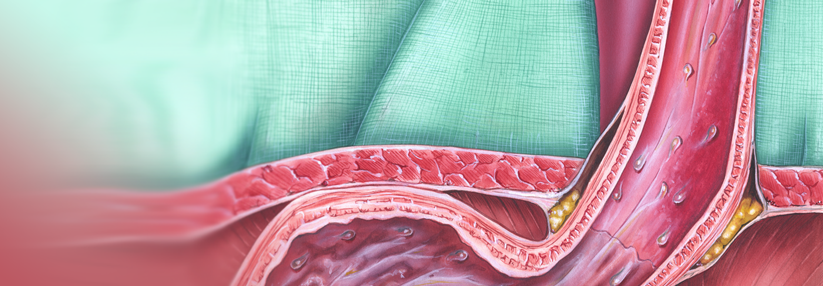
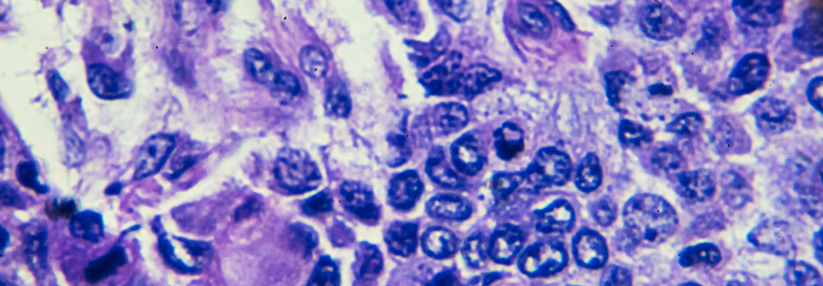
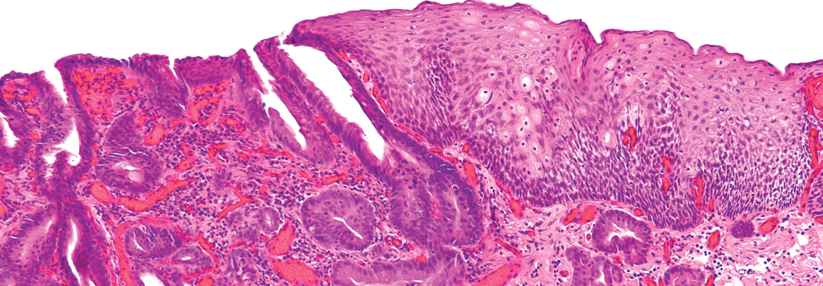 Intramukosale Karzinome werden in einem Rutsch endoskopisch reseziert.
© wikimedia/Nephron
Intramukosale Karzinome werden in einem Rutsch endoskopisch reseziert.
© wikimedia/Nephron
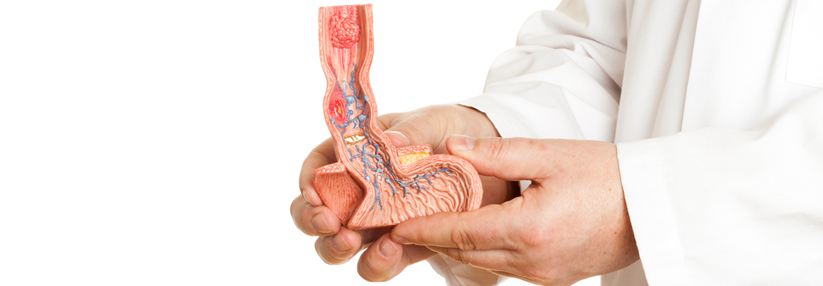
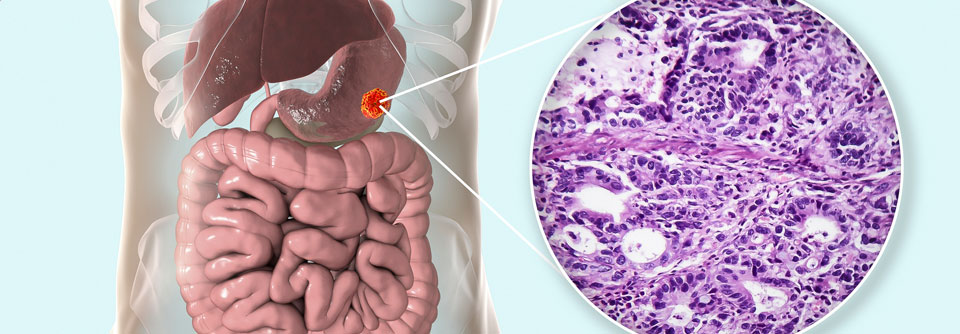
Eine der am stärksten zunehmenden Krebserkrankungen in Europa und Nordamerika ist das Adenokarzinom des Ösophagus. In den vergangenen 20 Jahren hat sich die Inzidenz dieser Tumorerkrankung in Deutschland mit 6500 Neuerkrankungen pro Jahr versiebenfacht. Männer sind ungefähr fünfmal häufiger betroffen als Frauen.
Präventive Maßnahmen gibt es bis dato so gut wie keine. In einer großen britischen multizentrischen Studie wird derzeit die präventive Wirksamkeit von PPI und ASS bei einem Barrett-Ösophagus untersucht, schreiben Forscher um Professor Dr. Jens Hoeppner vom Universitätsklinikum Freiburg, Klinik für Allgemein- und Viszeralchirurgie.
Da ein Barrett-Ösophagus mit einem erhöhten Risiko für die Entwicklung eines Adenokarzinoms des Ösophagus einhergeht, fordern die Leitlinien ein bioptisches histologisches Mapping bei einem solchen Befund. Abhängig von den Ergebnissen empfehlen die Experten auch ohne ein bestehendes invasives Adenokarzinom programmierte Überwachungs-Endoskopien und/oder lokal-therapeutische Maßnahmen.
Symptome treten erst im späten Stadium auf
Die Früherkennung ist umso wichtiger, da sich Adenokarzinome der Speiseröhre anfangs meist symptomlos entwickeln. Oftmals kommt es erst in einem späteren Stadium im Zuge des lokalen Tumorwachstums zunächst zu einer Dysphagie für Speisen, später dann auch für Flüssigkeiten. Die Patienten haben häufig Schmerzen beim Schlucken, eine Anämie und verlieren an Gewicht.
Die therapeutische Planung basiert v.a. auf den Ergebnissen der Ösophago-Gastro-Duodenoskopie (Biopsie und histologische Tumorsicherung). Weitere Untersuchungen im Rahmen des Stagings umfassen die Endosonographie und die CT von Thorax und Abdomen. Welche Therapievariante infrage kommt, hängt von der Tumorausdehnung bzw. dem Risiko der lymphatischen Metastasierung ab. Frühkarzinome (Mucosa- und Submucosakarzinome; T1a-Karzinome*) mit einem Durchmesser ≤ 20 mm können mittels der endoskopischen Mucosaresektion komplett in einem Schnitt entfernt werden. Größere Karzinome erfordern die sogenannte Piece-meal-Technik, es besteht jedoch eine erhöhte Rezidivgefahr.
Sind jedoch Lymphgefäße, Venen oder tiefe Submucosabereiche infiltriert, ist aufgrund des erhöhten Rezidivrisikos eine chirurgische Ösophagusresektion indiziert, so die Autoren. Spätestens ab dem Stadium einer tiefen tumorösen Infiltration der Tunica submucosa (T1b sm2/3) sollte eine abdomino-thorakale Ösophagusresektion mit D2-Lymphadenektomie (Zwei-Feld-Lymphadenektomie) erfolgen. Für Tumoren ohne Fernmetastasen, die über die Submucosa hinausgewachsen sind (T2- bis T4a-Karzinome), stellt diese radikale chirurgische Maßnahme die einzige kurative Behandlungsmöglichkeit dar.
Übergewichtige Raucher mit Reflux besonders gefährdet
Ein Ösophagusstent kann die Lebensqualität verbessern
Momentan beträgt die postoperative Letalität bei der Ösophagusresektion in spezialisierten Zentren etwa 1–3 %. Der Trend geht jedoch immer mehr zu den minimalinvasiven Ösophagusresektionsverfahren, die gleich in mehreren Studien bezüglich intra- und postoperativer Komplikationen deutlich besser abschnitten als die konventionellen Methoden. Patienten mit einem lokal fortgeschrittenen Adenokarzinom (≥ cT3 und/oder cN+) profitieren hinsichtlich ihrer Langzeitprognose von den mittlerweile weltweit etablierten multimodalen Protokollen. Diese basieren auf den Ergebnissen verschiedener Studien, die sowohl für die neoadjuvante Radiochemotherapie als auch für die perioperative Chemo Überlebensvorteile nachweisen konnten. Ab einer Infiltration der Nachbarorgane (T4b) durch den Tumor oder im Fall einer Fernmetastasierung kann sich eine palliative Chemotherapie, die endoskopische Einlage eines Ösophagusstents oder eine Bradytherapie lebensverlängernd auswirken bzw. die Lebensqualität verbessern.* TNM-Klassifikation der Union internationale contre le cancer (T1a-T4b)
Quelle: Hoeppner J et al. Dtsch Med Wochenschr 2017; 142: 1453-1460
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).