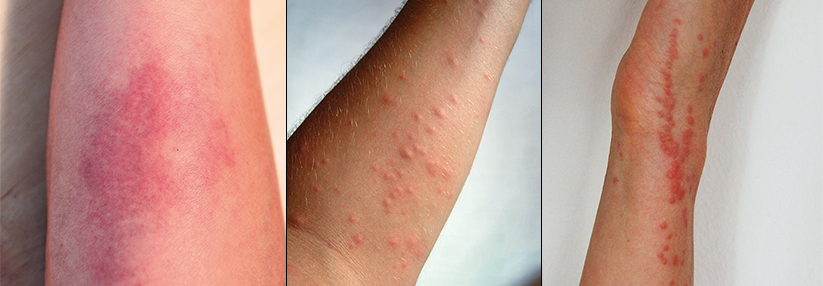
Was tun beim Wespenstich? So schützen Sie Insektengiftallergiker
 Insektenstich: Kollegen brechen Lanze fürs Notfallset und die spezifische Immuntherapie
© thinkstock
Insektenstich: Kollegen brechen Lanze fürs Notfallset und die spezifische Immuntherapie
© thinkstock
Die Prävalenz für allergische Systemreaktionen nach einem Hautflügler-Stich z.B. von Bienen oder Wespen liegt bei Erwachsenen bei etwa 0,3–8,9 %. Reagiert der Betroffene mit einer Allgemeinreaktion, erhöht sich das Risiko für eine erneute Systemreaktion beim nächsten Stich auf 30 %, nach einer initial schweren Reaktion sogar auf 50–70 %. Zusätzlich zu Personen, die wie Imker oder Bäcker oft Insekten ausgesetzt sind, gehören zur Risikogruppe: Menschen ab 70 Jahren, Patienten mit erhöhter basaler Serumtryptase, Mastozytose, ACE-Hemmer- oder Betablocker-Behandlung und mit chronischen Erkrankungen wie schwerem Asthma. Atopiker sind per se nicht stärker gefährdet, schreiben Dr. Anna Gschwend und Kollegen von der Universitätsklinik Bern.
In Deutschland wird vorwiegend die Einteilung des Schweregrads einer anaphylaktischen Reaktion nach Ring und Meßmer verwendet. Die Akuttherapie erfolgt abhängig von den Symptomen. Bei milden Reaktionen wie leichten Gesichtsschwellungen oder einer isolierten Urtikaria reicht ein Antihistaminikum aus. Die Wirkung bei oraler Gabe tritt frühestens nach 30 Minuten ein.
Keine Kontraindikation für Adrenalin im Ernstfall
Bei schweren allergischen Reaktionen sollte Adrenalin verabreicht werden, es besteht in diesem Fall keine absolute Kontraindikation. Adrenalin ist immer i.m. (0,1 mg/10 kg Körpergewicht) zu injizieren, am besten in den anterolateralen Teil des Oberschenkels. Wirkt es innerhalb von drei bis fünf Minuten nicht, ist eine erneute Gabe notwendig.
Das muss mit ins Set
Diagnostik meist drei bis vier Wochen nach dem Stich
Meist erfolgt die Diagnostik drei bis vier Wochen nach dem Stich. Sie umfasst den Pricktest und/oder einen IgE-Antikörper-Test. Weitere Methoden wie der Basophilen-Aktivierungstest können in Erwägung gezogen werden. In seltenen Fällen ist das Ergebnis negativ. Dann sollte die Abklärung erneut erfolgen. Von einem diagnostischen Provokationstest mit lebenden Tieren raten die Autoren ab. Wurde eine Insektenallergie festgestellt, sollte eine spezifische Immuntherapie (SIT) eingeleitet werden. Auch Patienten mit Immundefiziten wie HIV-Infizierte können mit einer SIT therapiert werden. Schwangere sollten nur in ausgewählten Fällen mit einer „Hypo“ starten. Bereits begonnen, können die Patientinnen sie jedoch weiterführen, falls sie sie gut vertragen. Die Einleitungstherapie erfolgt innerhalb eines Tages (Ultra-Rush) oder einer Woche. Die Erhaltungsdosis mit meist 100 µg Gift wird im ersten Jahr alle vier Wochen appliziert, im zweiten Jahr bei problemlosem Verlauf alle sechs Wochen. In der Regel dauert die Therapie fünf Jahre. Der Schutz einer SIT gegen Bienengift beträgt danach 80–85 %, gegen Wespenvenom über 95 %. Machmal kann sogar eine lebenslange „Hypo“ notwendig sein, z.B. bei:- schwerer Indexreaktion
- sehr hoher basaler Serumtryptase
- Mastozytose
- kardiovaskulären oder pulmonalen Komorbiditäten
Gschwend A. et al. Swiss Medical Forum 2017;17:194-200
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).