Dupilumab: Einsatz bei atopischer Dermatitis sollte dauerhaft sein
 Was sind die Risiken und Wirkungen des Antikörpers?
© iStock/Iri-s
Was sind die Risiken und Wirkungen des Antikörpers?
© iStock/Iri-s
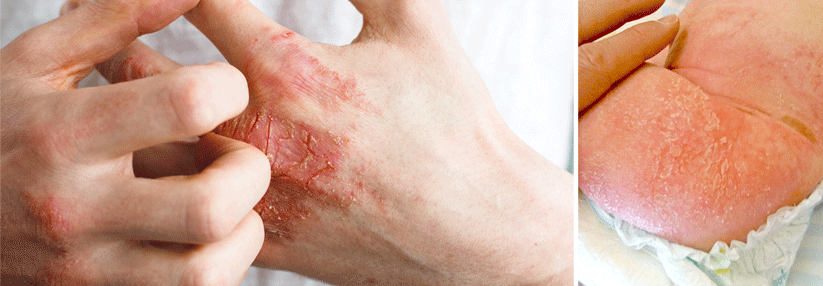
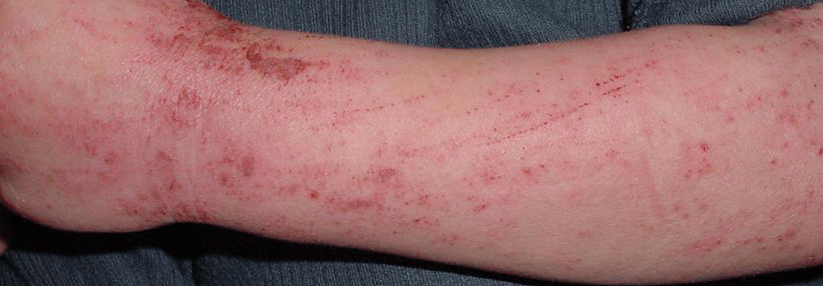
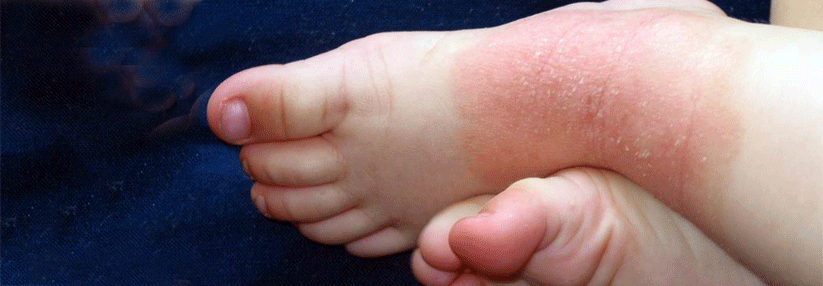
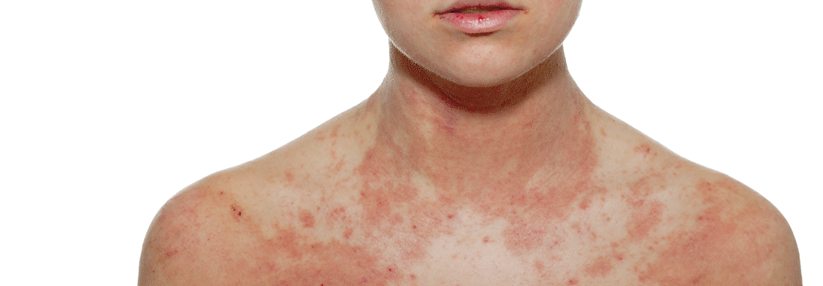
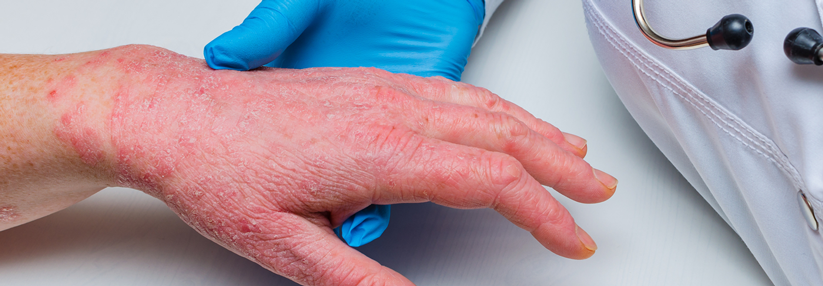
Wie eine Auswertung der TREATGermany zeigt, wird Dupilumab seit 2018 vermehrt als First-line-Systemtherapeutikum bei atopischer Dermatitis (AD) eingesetzt. Außerdem liegen die Ergebnisse der Real-Life-Daten hinsichtlich des EASI 75 % (Eczema Area and Severity Index; Besserung um mindestens 75 %) kaum hinter den Zulassungsstudien zurück, erklärte Professor Dr. Thomas Werfel von der Klinik für Dermatologie, Allergologie und Venerologie an der Medizinischen Hochschule Hannover. Nachdem feststand, dass der Antikörper bei Jugendlichen ähnlich gut wirkt und sicher ist, wurde die Zulassung außerdem auf Patienten ab zwölf Jahren erweitert, freute sich der Referent.
Zusätzlich darf das Biologikum jetzt auch in der Erhaltungstherapie bei schwerem Asthma zum Einsatz kommen. Voraussetzung: Es handelt sich um eine Typ-2-Inflammation, die sich auch mit hochdosierten inhalativen Steroiden (ICS) plus einem weiteren Erhaltungstherapeutikum nicht kontrollieren lässt. Parallel eingenommene orale Steroide können nach Therapiestart reduziert werden, sobald es zu einer klinischen Verbesserung gekommen ist.
Plant man danach ein Absetzen von Dupilumab, sollte das nicht ohne Rücksprache mit dem behandelnden Pneumologen geschehen, warnte Prof. Werfel. Denn es besteht die Gefahr, dass sich die Atemwegssymptome ohne Antikörper und mit weniger Kortison wieder dramatisch verschlimmern.
| Therapieplan | ||
|---|---|---|
| Diagnose | Dupilumab Startdosis | Folgeinjektionen alle zwei Wochen |
| Asthma (ab 12 Jahren) | 400 mg (2x 200 mg) | 200 mg |
| Atopische Dermatitis bei Erwachsenen | 600 mg (2x 300 mg) | 300 mg |
| Jugendliche zwischen 12 und 17 Jahren mit atopischer Dermatitis < 60 kg KG | 400 mg (2x 200 mg) | 200 mg |
| Jugendliche zwischen 12 und 17 Jahren mit atopischer Dermatitis ab 60 kg KG | 600 mg (2x 300 mg) | 300 mg |
| Schweres Asthma alleine oder in Kombi mit (mittel)schwerer atopischer Dermatitis | 600 mg (2x 300 mg) | 300 mg |
Der Dermatologe berichtete über den Fall einer Patientin mit AD und Morbus Crohn aus einer Datenbank, die durch die Dupilumabtherapie (im Rahmen einer Studie) ein schweres Rezidiv des Crohns erlitt. Der Wechsel auf Ustekinumab führte zu einer Besserung der gastrointestinalen Symptome. Allerdings dürfte es sich um einen Einzelfall unter hoher Dosis (300 mg pro Woche) handeln.
Weitere Betroffene werden zwar erwähnt, aber nicht konkreter beschrieben, der Zusammenhang bleibt also unklar. Daher sollte es derzeit vollkommen ausreichen, wenn Crohn-Patienten mit AD unter Dupilumab regelmäßig zur gastroenterologischen Kontrolle gehen, so das Fazit von Prof. Werfel.
Anders sieht es mit entzündlichen Augenerkrankungen aus. In klinischen Studien entwickelte jeder zehnte AD-Patient nach vier Monaten Augensymptome, meist durch eine (Blepharo-)Konjunktivitis. Asthmapatienten waren davon nicht betroffen. Als Auslöser kommen u.a. eine reduzierte Menge schleimproduzierender Becherzellen, die zu einer Austrocknung des Auges führen, die veränderte Zusammensetzung der Tränenflüssigkeit unter IL-4- und IL-13-Hemmung oder eine lokale Immundefizienz infrage. Zu den Risikofaktoren gehören ein hoher AD-Schweregrad, Alter, lange Krankheitsvorgeschichte und vorbestehende Konjunktivitis/Blepharitis.
Die Augensymptome lassen sich gut behandeln, zum Beispiel über eine ausreichende Lidrandpflege mit trockener und feuchter Wärme, Massagen und Lidrandreinigung. Tränenersatzmittel sorgen für die ausreichende Feuchtigkeit. Es besteht also kein Grund, die Therapie gleich abzubrechen. Verschwinden die Symptome innerhalb von 4–6 Wochen nicht, empfiehlt es sich, steroidhaltige Augentropfen zu geben und den Ophthalmologen hinzuzuziehen. Bei weiterem Persistieren bieten sich ciclosporinhaltige Tropfen an, in diesen Fällen ist das augenärztliche Konsil Pflicht.
Als weitere häufige Nebenwirkung von Dupilaumab nennt die Fachinformation oralen Herpes. Allerdings scheint es in Zulassungsstudien keine großen Unterschiede im Auftreten zur Placebokontolle gegeben zu haben, betonte Prof. Werfel. Viel wichtiger sei, dass der Antikörper vor einem Eczema herpaticum schütze, weil sich dieses in der Regel auf vorbestehenden Hautläsionen bilde.
Bei der systemischen Therapie chronischer Krankheiten kommt früher oder später die Frage auf: „Muss ich dieses Medikament jetzt für immer nehmen?“, schreibt der Dermatologe Professor Dr. Peter A. Lio von der Northwestern University Feinberg School of Medicine in Chicago. So können beispielsweise bestehende Nebenwirkungen oder die Angst vor künftigen dazu führen, dass auch der gut ansprechende Patient gerne eine Pause einlegen oder wenigstens die Dosis reduzieren möchte. Dass das zumindest bei AD-Patienten keine so gute Idee ist, zeigte Professor Dr. Margitta Worm von der Klinik für Dermatologie, Venerologie und Allergologie an der Charité – Universitätsmedizin in Berlin zusammen mit Kollegen in der Weiterführung der SOLO-Studie.
Das Team testete bei Patienten mit sehr guten Ansprechraten, wie sich ein Ausschleichen bzw. Absetzen der Therapie auswirkt. Die ursprüngliche Behandlung mit 300 mg Dupilumab zweiwöchentlich oder wöchentlich wurde entweder für 36 Wochen wie gehabt weitergeführt (n = 155), auf Injektionen alle vier bzw. acht Wochen reduziert (n = 76 bzw. 75) oder durch Placebo ersetzt (n = 69).
Der EASI verschlechterte sich durch die Reduktion im Vergleich zum Ausgangswert und der weitergeführten Standardtherapie dosisabhängig. Bei einem vierwöchigen Intervall nahm er um knapp 4 % ab, bei acht Wochen um fast 7 % und bei reiner Placebogabe verschlechterte er sich um 22 %.
Mit unveränderter Therapie konnten rund 70 % der Patienten den EASI 75 über den Untersuchungszeitraum halten. Im vier Wochen Intervall schafften das nur noch knapp 60 %, mit Injektionen alle acht Wochen 55 % und unter Placebo nur jeder dritte Patient.
Auch hinsichtlich weiterer Studienendpunkte, darunter Pruritus oder Schlaf- und Lebensqualität schnitt die fortgesetzte Behandlung im Standardregime am besten ab. Starke Nebeneffekte, wie Hautinfektionen und Exazerbationen, nahmen umgekehrt dosisabhängig zu (71 % vs. 74 % vs. 75 % vs. 82 % bei Placebo). Die Konjunktivitisraten unterschieden sich nicht wesentlich.
Ein wichtiger Punkt bei Biologika-Therapien ist das Auftreten von medikamentengerichteten Antikörpern. In der Placebogruppe entwickelten sie 11,3 %, bei den Patienten, die das Medikament wöchentlich bekamen, waren es nur 1,2 %. Das spricht dafür, dass längere Pausen die Immunogenität erhöhen. Da es aber kaum Unterschiede zwischen ein- und zweiwöchigen Schemata gab, sollte man derzeit die langfristige Therapie mit 300 mg alle zwei Wochen allen anderen Intervallen oder einem kompletten Therapiestopp vorziehen, lautet das Fazit der Autoren.
Quellen:
1. 13. Dermatologie-Update-Seminar Mainz
2. Lio PA. JAMA Dermatol 2020; DOI: 10.1001/jamadermatol.2019.3331
3. Worm M et al. A.a.O.: 156:131-143; DOI: 10.1001/jamadermatol.2019.3617