90% der Schlaganfälle beruhen auf zehn modifizierbaren Risiken
 Frühe Diabetesdiagnose und optimale Stoffwechseleinstellung könnten die Inzidenz erheblich senken.
© fotolia/Andrey Popov
Frühe Diabetesdiagnose und optimale Stoffwechseleinstellung könnten die Inzidenz erheblich senken.
© fotolia/Andrey Popov
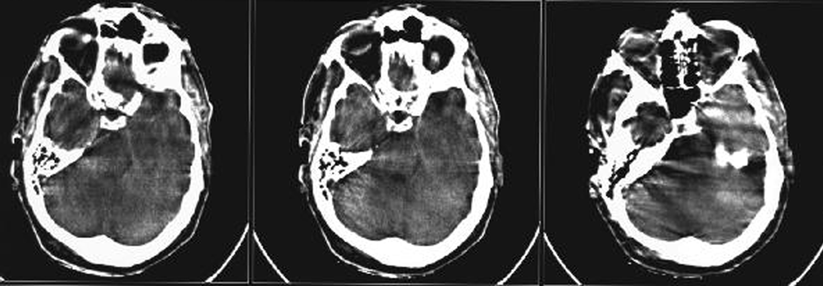
Schon die Zahlen sprechen für sich: Mit ca. 200 000 Fällen im Jahr ist der ischämische Hirninfarkt die häufigste neurologische Erkrankung. Ein Viertel der Betroffenen stirbt bereits in der Frühphase, damit steht der zerebrale Insult unter den Todesfällen an zweiter bis dritter Stelle, so Professor Dr. Martin Köhrmann von der Klinik für Neurologie am Universitätsklinikum Essen. Außerdem stellt der Schlaganfall die häufigste Ursache für dauerhafte Pflegebedürftigkeit dar, jeder vierte Patient endet darin. 50 % werden nicht wieder arbeitsfähig und etwa die Hälfte erleidet den Apoplex vor dem 65. Lebensjahr.
ASS ist zur Primärprävention wohl ineffektiv
Viele dieser Hirninfarkte ließen sich mit einer geeigneten Prophylaxe verhindern. Denn laut einer Studie beruhen etwa 90 % der Schlaganfälle auf zehn modifizierbaren Risikofaktoren: Hypertonus, Rauchen, Diabetes, Herzkrankheiten, mangelnde Bewegung, ungesunde Ernährung, psychosozialen Faktoren, abdominale Adipositas, Alkoholkonsum und eine ungünstige Apolipoprotein B/ApoA1-Ratio.
Eine besondere Rolle spielt neben der Hochdrucktherapie die Stoffwechselkontrolle: Schließlich leidet rund ein Viertel der Schlaganfallpatienten an Diabetes, aber nur bei der Hälfte ist dieser vor dem Insult bekannt. Eine optimale Frühdiagnose und Stoffwechseleinstellung könnte das Risiko erheblich senken, betonte Prof. Köhrmann. Diabetiker scheinen auch von einer besonders strikten Blutdruckeinstellung (< 140 mmHg syst.) zu profitieren, wie eine Nachanalyse der sogenannten ACCOMPLISH-Studie nahelegt. Für eine Primärprophylaxe mit ASS fanden sich dagegen auch in neueren Arbeiten keine überzeugenden Belege, sagte der Neurologe.
Die Therapie des ischämischen Hirninfarkts verfolgt zwei Kardinalziele – die zerebrale Blutversorgung möglichst rasch wiederherzustellen und die Hirnfunktion zu retten. Nach dem Motto „recanalization is brain“: Bei einem ischämischen Insult gehen pro Minute knapp 2 Millionen Nervenzellen, 14 Billionen Synapsen und 12 km myelinierte Nervenfasern zugrunde, erklärte der Referent.
Hyperglykämie beschleunigt das Infarktwachstum
Die medikamentöse Lyse bildet nach wie vor die Basis der Therapie. Eine mechanische Thrombektomie kommt nur für Patienten mit proximalen Gefäßverschlüssen infrage (ca. 5 %). Die Rekanalisierung gelingt zwar inzwischen in bis zu 90 % der Fälle, sie garantiert jedoch keinen Therapieerfolg: Ein gutes klinisches Ergebnis, z.B. ein Überleben ohne wesentliche Behinderung, lässt sich nur in etwa 30–40 % der Fälle erreichen.
Der wichtigste Grund für eine vergebliche Rekanalisation: die zu späte Behandlung. Aber auch ein vorbestehender Diabetes und akute Hyperglykämie spielen eine deletäre Rolle, sie beschleunigen das Infarktwachstum in der Ischämie-Phase, verhindern die Rekanalisation und sorgen bei der Reperfusion für weitere Schäden. In den meisten Studien sind sie daher der wichtigste prognostische Faktor – nach dem Alter des Patienten und dem Schweregrad des Schlaganfalls.
Quelle: 12. DDG*-Diabetologie-Update-Seminar
*Deutsche Diabetes Gesellschaft
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).