Chemotherapie hält fortgeschrittene Magenkarzinome nur kurz in Schach
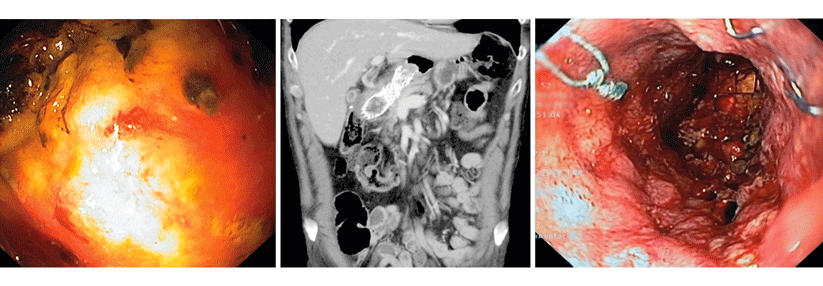 In diesem Lokalrezidiv nach Gastrektomie ist eine Stenose mit Nekrosehöhle sichtbar. Die Verengung ließ sich palliativ endoskopisch mittels Stent, der auch im Abdomen-CT zu erkennen ist, überbrücken.
© Wichert G et al. Hamburger Ärzteblatt 2017; 6: 12-16, Ärztekammer Hamburg
In diesem Lokalrezidiv nach Gastrektomie ist eine Stenose mit Nekrosehöhle sichtbar. Die Verengung ließ sich palliativ endoskopisch mittels Stent, der auch im Abdomen-CT zu erkennen ist, überbrücken.
© Wichert G et al. Hamburger Ärzteblatt 2017; 6: 12-16, Ärztekammer Hamburg
Seit 1970 hat die Inzidenz des Magenkarzinoms um etwa die Hälfte abgenommen. Nichtsdestotrotz rangiert der Tumor noch auf Platz 5 in der Rangfolge maligner Neoplasien bei Männern und auf Platz 6 bei Frauen. Grundsätzlich unterscheidet man das hereditäre diffuse Karzinom vom familiär gehäuften. Außerdem gehen manche genetischen Erkrankungen mit einem vermehrten Auftreten des Magenkarzinoms einher, beispielsweise der M. Recklinghausen.
Fehlende Symptome machen frühes Eingreifen schwierig
Als weitere Risikoerkrankungen und -faktoren nennen Professor Dr. Götz von Wichert von der Klinik für Innere Medizin der Schön Klinik Hamburg Eilbek und Kollegen:
- chronisch-atrophische Gastritits Typ A und B
- Morbus Menetrier
- Resektionsmagen
- adenomatöse Magenpolypen
- höheres Lebensalter
- Alkoholkonsum
- Rauchen
- verschiedene Ernährungs- und Umwelteinflüsse
- Leben in einer Hochrisikopopulation (z.B. Japan)
Das Magenkarzinom verursacht keine Frühsymptome und deshalb wird es häufig erst sehr spät entdeckt. Im fortgeschrittenen Stadium macht sich das Magenkarzinom durch abfallende Leistungsfähigkeit, Appetitverlust, Gewichtsverlust, Aversion gegen Nahrungsmittel, Schluckstörungen, Völlegefühl, epigastische Schmerzen, Blutungen oder rezidivierendes Erbrechen bemerkbar.
Diagnostisch gehört neben der klinischen Untersuchung und der Gastroskopie mit mindestens acht Biopsien eine Endosonographie zum Paket. Außerdem raten die Autoren zum Ultraschall des gesamten Abdomens, besser noch ist ein CT von Bauch und Thorax. Liegt der Tumor am gastroösophagealen Übergang, empfiehlt sich auch eine Sonographie des Halses.
Was tun bei Polypen und Frühkarzinomen?
Nach Gastrektomie lebenslang B12 substituieren
In frühen Stadien (bis T2 ohne Fernmetastasen) verspricht die Resektion mit systemischer Lymphadenektomie Heilung. Verdächtige Nodi im Milzhilus machen eine gleichzeitige Splenektomie erforderlich, Kardiamalignome die ergänzende Entfernung des distalen Ösopagus. Gastrektomierte Patienten brauchen eine lebenslange Substitution mit Vitamin B12 und sollten im ersten Jahr alle drei Monate zur Nachsorge. Wenn es für eine Operation zu spät ist, kommen Zytostatika ins Spiel. Magenkarzinome sprechen darauf grundsätzlich an, kurative Ansätze gibt es aber bis heute nicht. Mit Polychemotherapie-Schemata lassen sich Remissionsraten um die 30 % erreichen, mit platinhaltigen bis 50 %. Im Median dauern die Remissionen sechs bis neun Monate an, die maximal erreichten mittleren Überlebenszeiten bei vorliegenden Metastasen betrugen in Studien etwa 13 Monate. In den Stadien T3 und T4 kann ohne Fernabsiedlungen eine perioperative Zytostase mit anschließender Operation infrage kommen. Eine palliative medikamentöse Behandlung sollte man Patienten in gutem Allgemeinzustand anbieten, um das Überleben zu verlängern und die Lebenqualität zu erhalten. Vorher lohnt es, den HER-2-Status des Tumorgewebes zu prüfen, evtl. eignet sich dann Trastuzumab. Bei schlechtem Allgemeinzustand ist der Nutzen der Chemo unklar.Stent kann die stenosierte Speiseröhre offen halten
Befindet sich die Neoplasie in der Region des ösophagogastralen Übergangs oder liegt ein stenosierendes Rezidiv vor (s. Abb.), gelingt mit endoskopischen Verfahren eine rasche Linderung von Beschwerden. Eine Alternative bietet die endoluminale/perkutane Bestrahlung. Auch Blutungen lassen sich häufig via Spiegelung stillen, anonsten bleiben angiographische Embolisation oder palliative Resektion als Ausweg. Chronische Sickerblutungen sprechen oft auf eine Radiatio an.Quelle Text und Abb.: von Wichert G et al. Hamburger Ärzteblatt 2017; 6: 12-16, © Ärztekammer Hamburg, Hamburg
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).