Duale Plättchenaggregationshemmung beugt Ischämien vor
 Weniger kardiovaskuläre Komplikationen durch Plättchenaggregationshemmer?
© iStock/ilbusca
Weniger kardiovaskuläre Komplikationen durch Plättchenaggregationshemmer?
© iStock/ilbusca
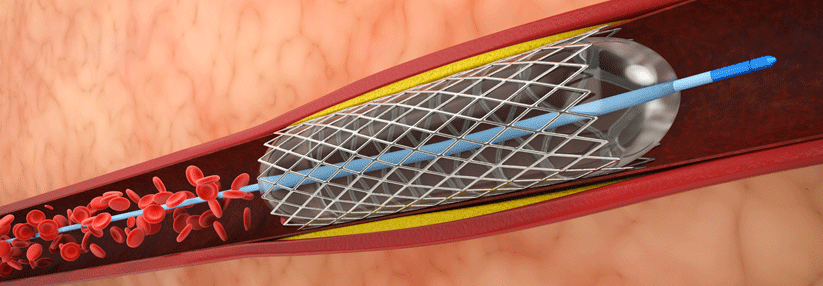
Diabetespatienten haben ein erhöhtes Risiko für koronare, zerebrale und periphere ischämische Ereignisse. Dies gilt insbesondere für Patienten nach PCI mit Einlage eines Koronarstents. Zur Prophylaxe kommt meist Acetylsalicylsäure zum Einsatz. Ein internationales Forschungsteam ging nun der Frage nach, ob die Betroffenen von einer zusätzlichen Behandlung mit dem P2Y12-Inhibitor Ticagrelor profitieren.
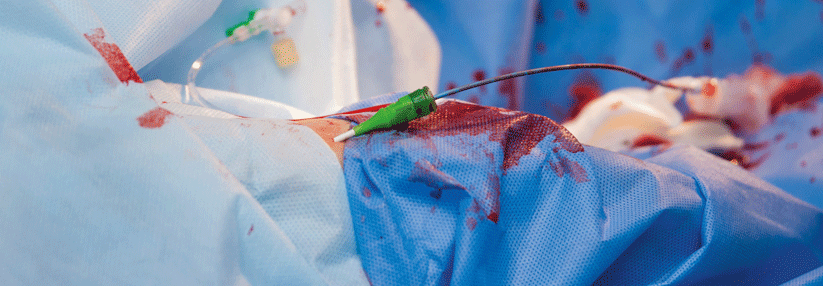
Perkutane Koronarintervention
Quelle: Bhatt DL et al. Lancet 2019; 394: 1169-1180; DOI: 10.1016/S0140-6736(19)31887-2
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).