Für Senioren mit Harnwegsinfekt gelten spezielle Antibiotika-Auswahlkriterien
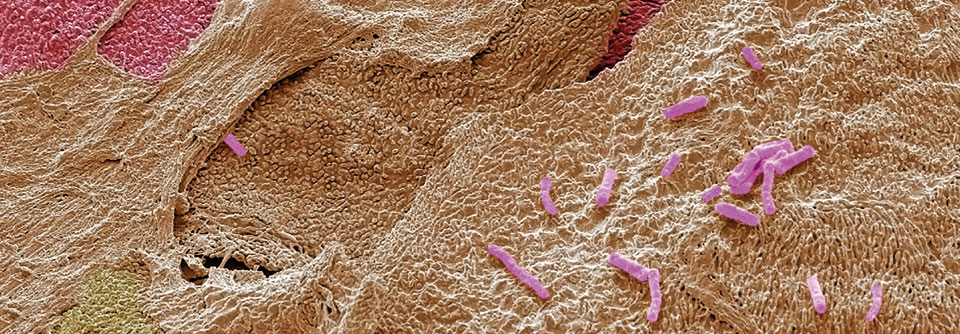
 Meistens sind Escherichia-Coli-Bakterien für den Infekt verantwortlich.
© iStock/luismmolina
Meistens sind Escherichia-Coli-Bakterien für den Infekt verantwortlich.
© iStock/luismmolina
Besonders bei Alten und Pflegebedürftigen kommt es öfters zu Infektionen der Harnwege (HWI). Bis zu 40 % aller Infekte in Langzeitpflegeeinrichtungen gehen auf sie zurück. Nach Schätzungen der Krankenkassen sind jährlich etwa 3 von 100 Frauen über 70 Jahre von einem akuten HWI betroffen. Bei Männern beträgt die Inzidenz 0,05/Personenjahr (65–74 Jahre) bzw. 0,08/Personenjahr (> 85 Jahre). Einen maßgeblichen Einfluss auf die erhöhten Raten haben Risikofaktoren, die sich mit steigendem Alter summieren. Dazu gehören:
- häufigere Krankenhausaufenthalte oder Aufenthalt in Pflegeeinrichtungen
- Blasenkatheter aus therapeutischen/pflegerischen Gründen
- Inkontinenz und Blasenfunktionsstörungen mit Restharnbildung
- Komorbiditäten, die den Patienten funktionell und kognitiv einschränken, wie Diabetes mellitus, Demenz, Parkinson, Apoplex
- häufigere Stürze (konsekutive Immobilisierung)
Zusätzlich prädisponieren urologische Operationen: Die höchste Inzidenz haben transurethrale Prostataresektion/Holmium-Laser-Enukleation und perkutane Nephrolitholapaxie. Auch ein bereits überstandener HWI sorgt bei über 85-Jährigen für weitere Infekte, schreiben Privatdozent Dr. Peter J. Olbert aus Brixen und Kollegen.
Begleiterkrankungen sprechen für komplizierte Resistenzlage
Als häufigsten Erreger findet sich E. coli, er ist für rund 77 % der HWI verantwortlich. Ampicillin wirkt gegen das Bakterium nur noch in etwa der Hälfte der Fälle, gefolgt von den Resistenzen gegen Amoxicillin/Clavulansäure (30 %), Trimethoprim/Sulfamethoxazol (TMP/SMX, 30 %), Fluorchinolone (15 %) und Cephalosporine der zweiten Generation (10 %). Andere mögliche HWI auslösende Keime sind Klebsiella, Proteus und Enterococcus spp., deren Verteilungen im Vergleich zu E. coli jedoch nur im einstelligen Prozentbereich liegen.
Das Alter allein ist bei Harnwegsinfekten kein Risikofaktor für häufigere infektiöse Komplikationen. Doch insbesondere bei geriatrischen Patienten sollte aufgrund von Begleiterkrankungen und Vortherapien von einer komplizierteren Resistenzlage ausgegangen werden. Resistenzen gegen Fluorchinolon, TMP/SMX (bis zu 40 % bzw. 26 %) und andere Erreger beschränken sich mittlerweile nicht mehr nur auf Pflegeeinrichtungen und Krankenhäuser. Vor allem im ambulanten Umfeld nehmen sie massiv zu.
Die Hürden bei geriatrischen Patienten
Klinisch relevante Harnwegsinfektionen bei Älteren korrekt zu diagnostizieren stellt sogar erfahrene Kollegen vor Herausforderungen. Unter anderem aufgrund
- einer problematischen Arzt-Patienten-Kommunikation
- chronifizierter urogenitaler Beschwerden
- einer hohen Inzidenz asymptomatischer, klinisch irrelevanter Bakteriurien (ohne Antibiotika-Indikation)
- atypischer, klinischer Manifestationen von Beschwerden
- veränderte Pharmakokinetik/-dynamik im Alter
- Medikamentenwechselwirkungen (z.B. Antazida)
- angepasstes Therapieregime nötig (Schluckstörungen, Demenz)
„Simples“ Penicillin kann zu Halluzinationen führen
Die abnehmende Aktivität des Cytochrom-P-450-Systems kann zu verminderten Plasmaspiegeln oder einer Akkumulation der Wirkstoffe führen. Eine Niereninsuffizienz verändert dagegen die renale Eliminierung wasserlöslicher Substanzen wie TMP/SMX. Außerdem können Antibiotika selbst enzymaktivierend oder inhibierend wirken, was die Komplexität der Interaktionen erhöht. Insgesamt müssen geriatrische Patienten bezüglich der Neben-und Wechselwirkungen folglich streng überwacht werden. Die Gabe eines „simplen“ Penicillins kann beispielsweise zu Krämpfen, Halluzinationen und einer akuten Psychose führen. Auch bei anderen Antibiotikaklassen reichen die Nebenwirkungen bei geriatrischen Patienten je nach Komorbidität von Schlafstörungen, Krampfanfällen, vestibulären Symptomen, Verschlechterungen vorhandener neurologischer Erkrankungen bis hin zum Koma. Von der antibiotischen Therapie einer asymptomatischen Bakteriurie raten die Experten ohne Vorliegen einer Ausnahmesituation (Sterilität des Urins wegen OP erforderlich) ab.Quelle: Olbert PJ et al. Urologe 2019, 58: 809-817
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).