Orientierungshilfe zum Umgang mit Nebenwirkungen der Immuntherapie
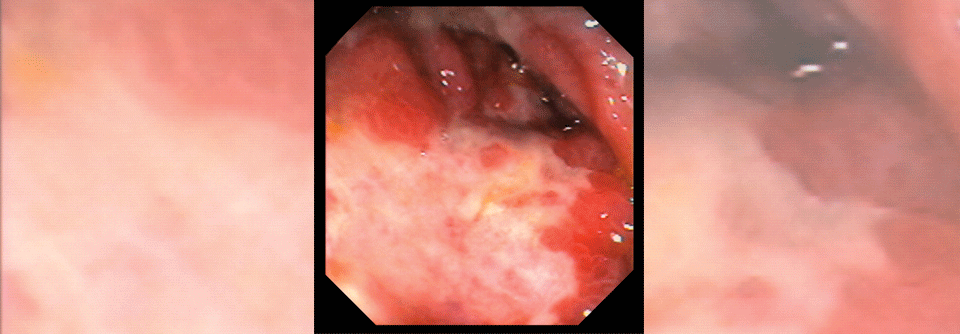 Eine CPI-induzierte Kolitis unterscheidet sich in der Endoskopie nicht von einer entzündlichen Darmerkrankung. Auch in der Histologie präsentiert sie sich ähnlich. Die Diagnose erfolgt also im Gesamtkontext.
© Science Photo Library/DAVID M. MARTIN, MD
Eine CPI-induzierte Kolitis unterscheidet sich in der Endoskopie nicht von einer entzündlichen Darmerkrankung. Auch in der Histologie präsentiert sie sich ähnlich. Die Diagnose erfolgt also im Gesamtkontext.
© Science Photo Library/DAVID M. MARTIN, MD
Checkpoint-Inhibitoren haben sich zu einer Standardbehandlung für verschiedene Krebsarten entwickelt. Mit ihrem Gebrauch steigt jedoch die Zahl immunvermittelter Nebenwirkungen (irAE). So berichten unter PD(-L)1-Hemmern knapp drei Viertel der Behandelten über unerwünschte Reaktionen, bei gegen CTLA4 gerichteten Antikörpern sind es 89 %, und nahezu genauso viele, die eine Kombination aus beiden Klassen erhalten. Grund genug für die Society for Immunotherapy of Cancer (SITC), die bisherigen Erkenntnisse auf dem Gebiet in praktische Empfehlungen zu bündeln.
Erwünschte gesteigerte Immunabwehr als Ursache
Generell unterscheiden sich irAE nicht nur in ihrer Erscheinung von den Toxizitäten, die man von Chemotherapien kennt. Auch der Zeitpunkt, wann sie sich manifestieren, sei nur schwer vorherzusagen. Zumal prädiktive Biomarker fehlten, schreiben die Autoren um Professor Dr. Julie Brahmer von der Johns Hopkins University. Sogar bis zu einem Jahr nach Ende der Therapie seien Effekte nicht ausgeschlossen und manchmal blieben dauerhafte Schäden wie ein Typ-1-Diabetes, zerstörtes Schilddrüsengewebe oder eine Galaktorrhö zurück.
Hauptsächlich liegen den unerwünschten Wirkungen der Therapie dieselben Mechanismen zugrunde wie den erwünschten – denn die gesteigerte Immunabwehr kann neben den Tumorzellen die gesunden Zellen der Organe angreifen. Damit man das rechtzeitig merkt, müssen nicht nur die Patienten über Nebenwirkungen Bescheid wissen, sondern die Ärzte vor und während der Therapie regelmäßig Blut- und Stoffwechselparameter sowie ggf. den Herzstatus erheben.
Familienplanung besser verschieben
| So häufig treten immunvermittelte Nebenwirkungen unter Checkpoint-Blockade auf (%) | |||
|---|---|---|---|
| PD(-L)1-Inhibitor | CTLA4-Inhibitor | Kombination | |
| Übelkeit | 12 | 19 | 25 |
| Diarrhö | 11 | 36 | 44 |
| Colitis | 1 | 8 | 16 |
| Hepatitis | 5 | 5 | 19 |
Colitis per Endoskopie und Histo erkennen
Da die Diagnose einer immunvermittelten Colitis ohne Durchfall typischerweise histologisch erfolgt, ist eine Endoskopie erforderlich. Ist diese ausgeschlossen oder weisen die Symptome bereits auf Komplikationen hin, wird eine Abdominal-CT durchgeführt. Die Therapie stützt sich sowohl bei Durchfall als auch Colitis auf Kortikosteroide, in leichteren Fällen mit 1 mg/kg täglich, ab Grad 3 ggf. in der doppelten Dosis sowie bei Grad 4 i.v. Bessern sich die Beschwerden nicht innerhalb von drei bis fünf Tagen, können TNF-α-Antagonisten wie Infliximab oder Vedolizumab helfen. Die Experten geben den Hinweis von drei Dosen Infliximab (5 mg/kg) bzw. Vedolizumab (300 mg). Um das Risiko einer wiederaufflammenden Colitis zu minimieren, sollte man die Patienten in den ersten sechs Wochen engmaschig beobachten.Erhöhtes ALT und AST als Marker für Hepatitis
Doch Vorsicht: Die Gabe von TNF-α-Antagonisten führt bei Patienten mit latenten Infektionen unter Umständen zu Problemen und kann beispielsweise eine Tuberkulose reaktivieren. Insofern sollte man vulnerable Gruppen diesbezüglich vorher testen. Personen mit positiver HIV-Anamnese kann man aber wohl beide Wirkstoffe sicher verabreichen, bei Tuberkulose oder Hepatitis B halten die Experten Vedolizumab für sicher. Steigen unter einer Checkpoint-Blockade nach 1–15 Wochen die Leberenzyme ALT und/oder AST an, erhöht sich die Gefahr einer Hepatitis. Die Enzyme sind meist auch der einzige Hinweis auf die Entzündung, da die immunvermittelte Hepatitis i.d.R. asymptomatisch verläuft. Bestätigt der Leberfunktionstest den Verdacht, sollten sich die Werte unter initial 0,5–1 mg/kg/d Prednison ab Grad 2 bzw. 1–2 mg/kg/d ab Grad 3 nach spätestens 14 Tagen bessern. Passiert dies nicht oder steigen die Leberwerte nach Ausschleichen des Kortikosteroids erneut, empfehlen die Autoren 1–2 g Mycophenolat-Mofetil pro Tag, Tacrolimus oder Antithymozytenglobulin. Bleibt auch das erfolglos, sollte man eine Leberbiopsie erwägen und eine Zytomegalie ausschließen. Von Infliximab raten sie wegen der erhöhten Hepatotoxizität ab. Auch hohe Lipase- und Amylase-Werte kommen unter Immuntherapie offenbar häufig vor. Fehlen aber, was oft geschieht, weitere Anzeichen für die sichere Diagnose einer akuten Pankreatitis, sollte man die Betroffenen weiter behandeln – dabei aber eine mögliche Entzündung des Organs im Auge behalten. Liegt eine solche tatsächlich vor, heißt es: CPI-Therapie unterbrechen, bis die Nebenwirkung überstanden ist. In weniger als 1 % der Fälle kommt es zu Entzündungen der Galle. Patienten, die mit CPI eine Cholezystitis oder Cholangitis entwickeln, sollen gemäß der Leitlinie keine Steroide erhalten und stattdessen von einem Gastroenterologen behandelt werden.Quelle: Brahmer JR et al. J Immunother Cancer 2021; 9: e002435; DOI: 10.1136/jitc-2021-002435
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).