Patienten mit COPD und obstruktiver Schlafapnoe haben häufig Arrhythmien
 Lungenkrank und aus dem Takt: Vorhofflimmern kommt bei Schlafapnoe vierfach häufiger vor.
© iStock/Zinkevych
Lungenkrank und aus dem Takt: Vorhofflimmern kommt bei Schlafapnoe vierfach häufiger vor.
© iStock/Zinkevych
Lungen- und Herzkrankheiten treten oft parallel auf. Dennoch wird die Lungenerkrankung dabei häufig übersehen, da beispielsweise Symptome wie Dyspnoe oft nur auf die Herzerkrankung zurückgeführt werden, schreiben Dr. Steffi Butz von der II. Medizinischen Klinik des Klinikums Coburg und Kollegen. Dabei gehen Lungenerkrankungen wie die COPD mit einem erhöhten Risiko für Herzrhythmusstörungen und plötzlichen Herztod einher. Das gilt insbesondere für Patienten, die an einer kardiovaskulären Komorbidität leiden (z.B. KHK, hypertensive Herzkrankheit, chronische Herzinsuffizienz).
COPD
Die COPD ist derzeit die vierthäufigste Todesursache weltweit und wird bis 2030 sogar Platz 3 einnehmen. Die Erkrankung ist mit einem erhöhten Auftreten von Arrhythmien in Form von Vorhofflimmern, Vorhofflattern, multifokaler atrialer Tachykardie sowie nicht-anhaltender ventrikulärer Tachykardie verbunden. Die Gründe dafür sind vielfältig und umfassen vor allem Hypoxie, Hyperkapnie, aber auch Rauchen, Entzündungsprozesse mit Fibrosierung, diastolische Dysfunktion und den erhöhten pulmonalen Druck.
Auch Medikamente (β-adrenerge Agonisten, Steroide) können das Arrhythmie-Risiko erhöhen. Insbesondere Langzeittherapien mit Glukokortikoiden begünstigen Bluthochdruck, Diabetes mellitus, linksatriale Vergrößerung, Herzinsuffizienz sowie ischämische Herzkrankheiten und damit direkt oder indirekt Vorhofflimmern.
Bei Patienten mit COPD ist die häufigste EKG-Abnormalität das P-pulmonale. Mehrere Studien konnten zeigen, dass das PQ-Intervall, die p-Wellendispersion (akute Phase) sowie die Lungenfunktion unabhängige Prädiktoren für ein Vorhofflimmern sind. Offenbar besteht auch eine positive Korrelation zwischen dem COPD-Schweregrad und einer ventrikulären Tachykardie, wenngleich die Wechselwirkungen zwischen COPD und ventrikulären Arrhythmien weniger klar sind.
Erste Maßnahme gegen Vorhofflimmern ist die Korrektur der Atemdekompensation. Erst danach kann an Antiarrhythmika oder eine Kardioversion gedacht werden. Bei Patienten ohne Bronchospasmus sind Sotalol und Propafenon eine Option, ebenso Nicht-Dihydropyridin-Kalziumkanalblocker sowie Amiodaron und Digoxin. Während nicht-selektive Betablocker bei COPD traditionell kontraindiziert sind, gelten kardioselektive Betablocker als sicher. Zwar erhöht eine COPD das Risiko für Vorhofflimmern-Rezidive nach Katheterablation, dennoch profitieren die Patienten hinsichtlich ihrer Lebensqualität deutlich von der Behandlung.
Obstruktives Schlafapnoe-Syndrom
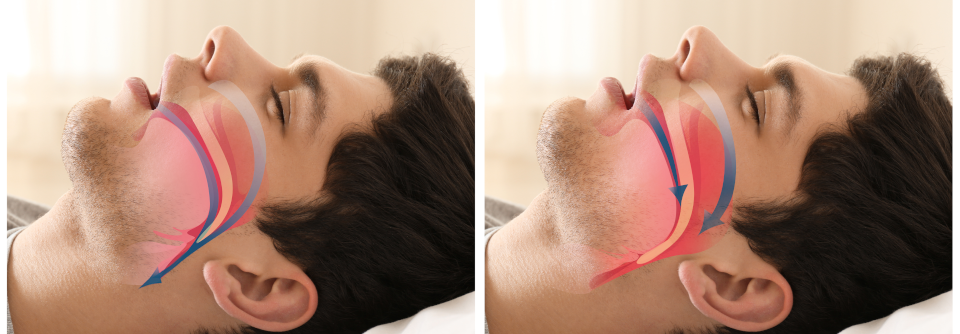
Ein obstruktives Schlafapnoesyndrom (OSAS) ist bei Patienten mit Hypertonie, Herzinsuffizienz und Herzrhythmusstörungen auffallend häufig (30–40 %). Das OSAS stört die physiologische parasympathische Modulation des Herzens während des Schlafs, was einerseits zu Bradyarrhythmien führen kann und andererseits durch eine Sympathoerregung ventrikuläre Ektopien begünstigt. Zudem scheinen apnoeassoziierte Arrhythmien und Leitungsstörungen im Schlaf aufgrund intermittierender Hypoxie, nächtlicher Hypoxämie und sympathischer Überaktivität das Risiko für vorzeitige Sterblichkeit und plötzlichen Herztod zu erhöhen.
Der Sleep Heart Health Study zufolge sind schlafbezogene Atmungsstörungen offenbar mit einer vierfach höheren Wahrscheinlichkeit für Vorhofflimmern verbunden. Das OSAS scheint zudem ein unabhängiger Prädiktor für Vorhofflimmern-Rezidive nach Katheterablation zu sein. Weitere häufige Rhythmusstörungen sind nicht-anhaltende ventrikuläre Tachykardien, Sinusarrest und atrioventrikuläre Leitungsblockaden zweiten Grades.
Eine Behandlung mit CPAP (Continuous Positive Airway Pressure) wirkt sich sowohl günstig auf das Auftreten von Arrhythmien als auch auf Sterblichkeit und plötzlichen Tod aus. Eine Schrittmacherimplantation bei nächtlichen Bradyarrhythmien wird nur in Einzelfällen bei Patienten empfohlen, die eine CPAP-Beatmung nicht tolerieren.
Quelle: Butz S et al. klinikarzt 2019; 48: 396-401; DOI: 10.1055/a-1012-8170
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).