Progression der primären biliären Cholangitis lässt sich mit Gallensäure deutlich bremsen
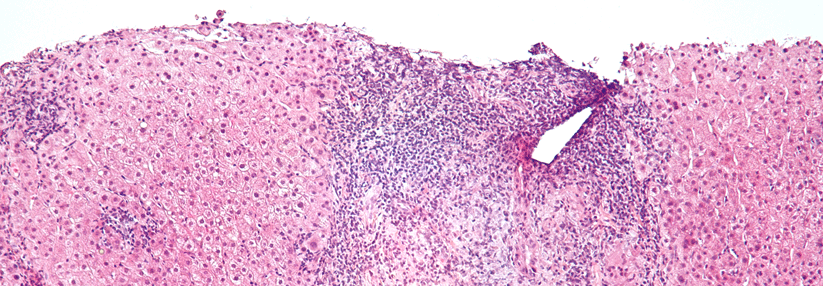
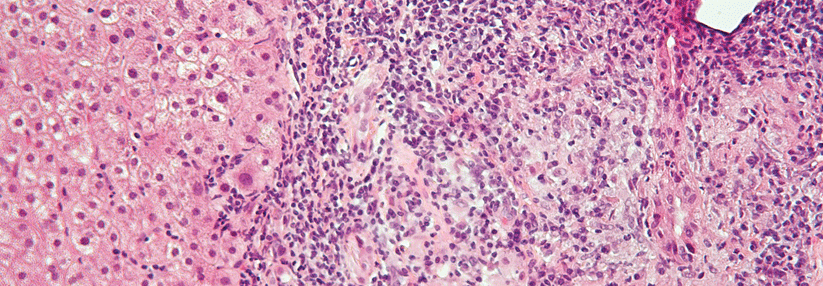 Die portale Inflammation und Granulome zählen zu den typischen histologischen Merkmalen der PBC.
© wikimedia/Nephron
Die portale Inflammation und Granulome zählen zu den typischen histologischen Merkmalen der PBC.
© wikimedia/Nephron
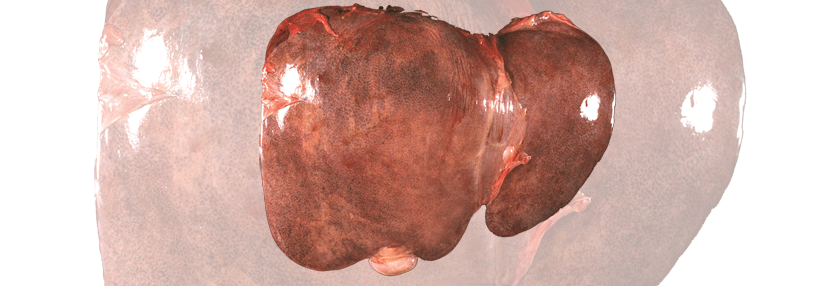
Die „primär biliäre Cholangitis“ (PBC) beruht auf einer chronischen nicht-eitrigen granulomatösen Entzündung der Gallenwege. Mit einem Anteil von 90 % erkranken überwiegend Frauen – meist im fünften Lebensjahrzehnt. Man nimmt an, dass eine Interaktion zwischen genetischen und Umweltfaktoren die PBC auslöst. Als begünstigend gelten Nikotinabusus und rezidivierende Harnwegsinfekte. Die alte Bezeichnung „primär biliäre Zirrhose“ ist obsolet.
Baby trotz PBC?
Diagnostik
Während die PBC früher oft erst im Zirrhosestadium diagnostiziert wurde, fällt ein Großteil heute durch erhöhte Leberwerte oder bei der Abklärung unspezifischer Symptome bereits frühzeitig auf, heißt es in der Leitlinie „Autoimmune Lebererkrankungen“ der DGVS*. Die Diagnose steht, wenn ein Patient mindestens zwei der folgenden drei Kriterien erfüllt (s. Kasten).Diagnosekriterien
- chronisch erhöhte Cholestaseparameter über mehr als sechs Monate
- antimitochondriale Antikörper bzw. PBC-spezifische antinukleäre Antikörper
- typische Histologie
Therapie
Zur Behandlung plädiert die Leitlinie für eine dauerhafte Einnahme von Ursodeoxycholsäure in einer Dosierung von 13–15 mg/kg KG/Tag. Die physiologische Gallensäure wird in der Regel sehr gut vertragen, störende Stuhlveränderungen bis hin zur Diarrhö lassen sich durch eine langsame Aufdosierung verhindern. Selten auftretende Allergien richten sich meist gegen Zusatzstoffe, sodass eventuell bereits ein Wechsel des Präparats für Abhilfe sorgt. Die Therapie reduziert die prognostisch wichtigen Laborparameter alkalische Phosphatase und Bilirubin, verbessert die Leberhistologie und verlängert das transplantatfreie Überleben. Letzteres dürfte bei guten Respondern im PBC-Frühstadium der Überlebenszeit gesunder gleichkommen, heißt es in der Leitlinie. Für komplementäre Behandlungsoptionen wie grüner Tee oder Silymarin besteht keine Evidenz.Kontrolle
Den Behandlungserfolg sollte man regelmäßig kontrollieren: Cholestaseparameter und Transaminasen im ersten Jahr nach drei, sechs und zwölf Monaten, später mindestens in jährlichen Abständen. Patienten mit schlechtem Ansprechen tragen laut einer Multicenterstudie ein erhöhtes Risiko für ein hepatozelluläres Karzinom. Für sie rät die DGVS, eine zusätzliche Lebererkrankung auszuschließen und sie in einem Zentrum mit Transplantationserfahrung zu behandeln. In der Zweitlinie kommt eventuell Obeticholsäure als Kombination mit Ursodeoxycholsäure oder bei Intoleranz auf diese allein infrage.* Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten S2k-Leitlinie „Autoimmune Lebererkrankungen“ www.awmf.org, AWMF-Reg.Nr. 021/027
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).