Therapie der Vitiligo mit UVB, Laser und Topika – Leitlinie aktualisiert
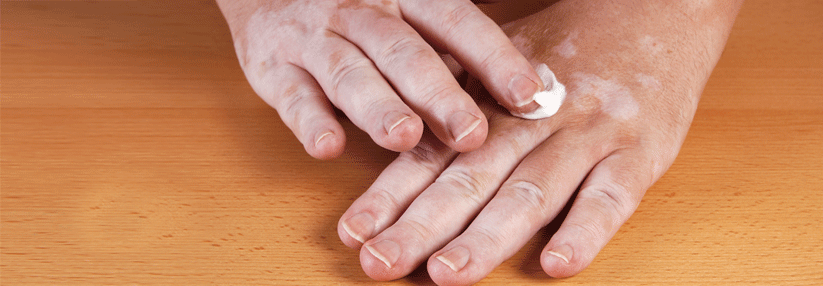
 Klinisch äußert sich die Vitiligo als helle, scharf begrenzte symptomlose Flecken, die je nach Subtyp der Erkrankung Haut und Schleimhäute in unterschiedlichem Ausmaß befallen.
© iStock/-Jela-
Klinisch äußert sich die Vitiligo als helle, scharf begrenzte symptomlose Flecken, die je nach Subtyp der Erkrankung Haut und Schleimhäute in unterschiedlichem Ausmaß befallen.
© iStock/-Jela-
Weltweit leiden etwa 0,5–1 % der Bevölkerung an einer Vitiligo. Dabei kommt es zu einer fortschreitenden Zerstörung von Melanozyten durch T-Zellen in den betroffenen Hautarealen. Klinisch äußert sich dies als helle (weiße), scharf begrenzte symptomlose Flecken, die je nach Subtyp der Erkrankung Haut und Schleimhäute in unterschiedlichem Ausmaß befallen. Bei manchen Patienten kommt es ab und an zu Juckreiz.
Keine kosmetische Störung, sondern eine Krankheit
Die Ursache der Pigmentstörung ist noch nicht vollständig geklärt. So sollen u.a. eine entsprechende genetische Veranlagung, Autoimmunphänomene, neurologische Faktoren und eine erhöhte Vulnerabilität der Melanozyten an der Entstehung beteiligt sein, schreiben die Leitlinienautoren unter Federführung von Professor Dr. Markus Böhm von der Universitäts-Hautklinik Münster. Aufgrund der erheblichen psychosozialen Auswirkungen und der höheren Rate an autoimmunbedingten Komorbiditäten gilt die Vitiligo als Erkrankung und nicht als kosmetische Störung.
Segment oder nicht Segment?
Experten raten zur Fotodokumentation
Im Normalfall reicht die klinische Beurteilung für die Diagnose, eine Biopsie ist nur in Einzelfällen zum Ausschluss anderer Hautkrankheiten erforderlich. Erfasst wird das Ausmaß der Krankheit über verschiedene Scores und Indizes sowie ggf. klinische Marker wie das Koebner-Phänomen. Die Autoren raten zusätzlich zu einer Fotodokumentation der betroffenen Areale, um Krankheitsaktivität und Therapieansprechen objektiv zu dokumentieren. Bei sehr hellen Hauttypen mit schlecht erkennbaren Depigmentierungsherden kann der Einsatz von Woodlicht bei der Darstellung helfen. Weil Vitiligo-Patienten nicht selten Schilddrüsenerkrankungen aufweisen, sollten außer dem TSH-Wert auch die Thyreoperoxidase- und Thyreoglobulin-Antikörper mindestens einmal jährlich bestimmt werden. Als Topikum bei limitierter Vitiligo (< 3 % der Körperoberfläche) außerhalb des Gesichts empfehlen die Experten Kortikosteroide (TCS) als erste Wahl (z.B. 1 x tägl. für drei Monate, dann zwei Wochen Pause), auch für Kinder. Allerdings gilt es, bei flächiger Therapie die systemische Aufnahme zu berücksichtigen. Calcineurininhibitoren stellen eine ähnlich wirksame Alternative zu hochpotenten TCS dar. Sie können dort verabreicht werden, wo man unter TCS bei längerer Therapie Hautatrophien zu befürchten sind. Eine Zulassung besitzen die Calcineurininhibitoren allerdings für die Vitiligo nicht – ihr Einsatz erfolgt off label. Sie werden zweimal täglich auf die Haut aufgetragen. Ist die Haut repigmentiert, reduziert die fortgesetzte Therapie (zweimal wöchentlich) das Rezidivrisiko.Was Vitiligopatienten zusätzlich entlastet
- dermatokosmetische Produkte (Foundation, Concealer), medizinische Camouflage oder Selbstbräuner, um die hellen Hautflecken zu kaschieren
- Kontakt zu Selbsthilfeorganisationen
- psychotherapeutische Unterstützung
Laser verschont die gesunden Hautareale
Empfohlen wird eine Therapiedauer von 12–24 Monaten, bleibt die erwünschte Wirkung aus, bricht man die Therapie spätestens nach sechs Monaten besser ab. Im Gegensatz zur Phototherapie ermöglichen gezielte Lichttherapien wie der 308 nm Excimerlaser und die 308 nm Excimerlampe, dass Hautstellen punktgenau behandelt werden können und gesunde Bereiche verschont bleiben. Sie kommen bei SV und NSV mit umschriebener Ausdehnung zum Einsatz. Die Leitlinienautoren empfehlen drei Sitzungen pro Woche mit etwa 100–600 mJ/cm² zu Beginn und ggf. Steigerung (minimale Erythemdosis) – ein früher Einsatz scheint sich positiv auf den Therapieerfolg auszuwirken. Auch im Excimer-Ansatz ist ein topischer Therapiepartner möglich. Systemisch werden in einigen Fällen Steroide eingesetzt, empfohlen aber nur als Minipulstherapie (drei bis sechs Monate), um das Fortschreiten der Krankheit zu stoppen. Auch systemische Steroide können bei rasch progredienter NSV mit Schmalband-UVB kombiniert werden. Hoffnungen werden derzeit auf Afamelanotid-Hormonpräparate oder systemische und topische JAK-Inhibitoren gesetzt. Chirurgische Eingriffe (z.B. Vollhaut- oder Spalthauttransplantation oder Zelltransplantation von Melanozyten) werden nur für eine therapieresistente und stabile – segmentale oder fokale – Vitiligo empfohlen und sollten sorgfältig abgewogen werden. Eine dauerhafte Depigmentierung der Haut mit irreversibler Zerstörung der Melanozyten ist lediglich in Ausnahmefällen ratsam.Quelle: S1-Leitlinie „Diagnostik und Therapie der Vitiligo“, AWMF-Register-Nr. 013-093
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).