Dermatomyositis verursacht Erytheme an lichtexponierten Arealen
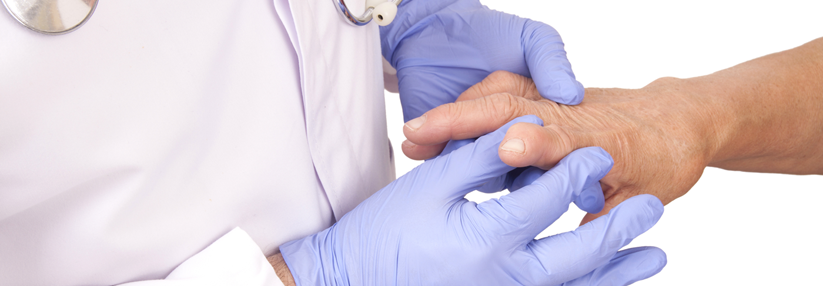
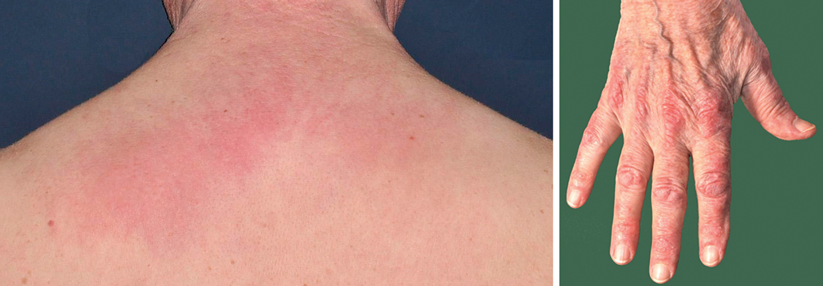 Erytheme an Dekolleté und Nacken sind typisch für die Dermatomyositis. Über den proximalen und distalen Interphalangealgelenken sieht man sowohl Gottron’sche Papeln als auch das Gottron‘sche Zeichen.
© Fischer K, Günther C. internistische praxis 2020; 63: 76-86 © Mediengruppe Oberfranken - Fachverlage GmbH & Co. KG, Kulmbach
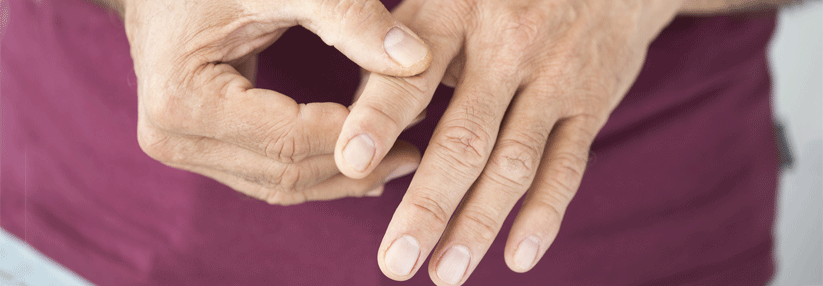
Erytheme an Dekolleté und Nacken sind typisch für die Dermatomyositis. Über den proximalen und distalen Interphalangealgelenken sieht man sowohl Gottron’sche Papeln als auch das Gottron‘sche Zeichen.
© Fischer K, Günther C. internistische praxis 2020; 63: 76-86 © Mediengruppe Oberfranken - Fachverlage GmbH & Co. KG, Kulmbach
Die Dermatomyositis (DM) gehört zu den idiopathischen inflammatorischen Myopathien. Man unterscheidet die adulte (ADM) von der juvenilen Form (JDM). Mit Inzidenzen von maximal 14 bzw. 4 pro 1 Million handelt es sich um eine seltene Autoimmunerkrankung, das klinische Bild an der Haut ist sehr vielfältig, schreiben Kristina Fischer und Professor Dr. Claudia Günther von der Klinik für Dermatologie am Universitätsklinikum Dresden.
Frauen erkranken an beiden Formen etwa doppelt so häufig wie Männer. Pathogenetisch liegt wohl eine Kombination aus Genetik, Umweltfaktoren und immunologischen Prozessen zugrunde. Drei Veränderungen gelten als pathognomonisch.
| Pathognomonische Hautmanifestationen der Dermatomyositis | |
|---|---|
| Gottron’sche Papel (bzw. Gottron-Papel) | erythematöse bis violette derbe Papeln über den Metakarpophalangeal- und/oder Interphalangealgelenken sowie den seitlichen Fingern, teilweise mit Schuppung |
| Gottron’sches Zeichen (Gottron-Zeichen) | lineare und symmetrische Erytheme an den Streckseiten der Ellbogen, Knie und Sprunggelenke sowie seitlich an Händen und Fingern, teilweise Desquamation |
| heliotropes Erythem | hellrotes bis violettes, ödematöses Erythem periorbital (v.a. am Oberlid), oft zusammen mit einer fleckigen Rötung im Gesicht |
Folgende weitere Befunde kennzeichnen die Erkrankung:
- unscharf begrenzte Rötungen an Dekolleté (V-Zeichen) und Nacken (Shawl-Zeichen)
- verdickte Nagelhaut, evtl. mit Rissen und Einblutungen
- stark juckendes Kopfhauterythem mit feiner Schuppung
- ein hyperkeratotisches, rissiges Hautbild an den Handflächen („mechanic hands“)
- palmare Papeln, Plaques
- Vaskulopathie
Die Erytheme entstehen typischerweise an lichtexponierten Arealen, und Sonnenlicht kann die DM provozieren. Gelegentlich treten die Rötungen auch in anderen Regionen, z.B. am lateralen Oberschenkel (Holster-Zeichen), auf. Selten entwickelt sich eine Pannikulitis, die sich dann vorrangig an den Extremitäten und dem Gesäß manifestiert. In wenigen Fällen sieht man ein Erythem, das die transversen Hautfalten ausspart („deck-chair sign“), follikuläre Hyperkeratosen („Wong-type DM“) oder eine Muzinose. Einige Patienten klagen über einen quälenden Juckreiz, der ihre Lebensqualität erheblich einschränkt.
Bei 80 % ist die Muskulatur ebenfalls betroffen
Der Befall der Haut hinterlässt diverse Spuren, vor allem im Bereich von Gottron’schen Papeln, am Dekolleté und im Nacken. Zurück bleiben Atrophien, Narben oder Pigmentstörungen mit Teleangiektasien plus Atrophie (Poikilodermie).
Bei 80 % der Erkrankten ist unabhängig von Hauterscheinungen die Muskulatur mit betroffen. Klinisch dominiert eine symmetrische Schwäche der proximalen Extremitäten. Manchmal greift die Myositis auf Hals, Rachen oder Zwerchfell über, was zu Dysphonie, Dysphagie oder Luftnot führen kann. Unter Myalgien dagegen leiden nur wenige Patienten. Histologisch sieht man in Haut und Muskeln Atrophien, entzündliche Infiltrate und Zeichen der Gefäßschädigung.
Kalk in Haut und Muskeln
Häufig finden sich myositisspezifische Antikörper
Etwa 80 % der Patienten weisen antinukleäre Antikörper (ANA) auf. Darunter gibt es myositisspezifische Antikörper (MSA), die man nur bei DM findet. Ihre Entdeckung hat die Diagnostik einen großen Schritt vorangebracht. Sie haben zudem für Klassifikation, Prognose und Therapie Bedeutung, betonen die Autorinnen. Am längsten bekannt sind Antikörper gegen Mi2, die bei etwa jedem dritten DM-Kranken vorliegen. Die Anti-Mi2-Positivität geht mit einer stärkeren Hautbeteiligung (u.a. flagelliertes Erythem), aber einem niedrigeren Risiko für Tumoren und interstitielle Lungenerkrankungen einher. Eine erhöhte Krebsgefahr besteht für Erwachsene mit ANA gegen TIF1γ oder NXP2. Patienten mit Anti-NXP-Antikörpern entwickeln außerdem häufiger initial und im akuten Schub Erytheme am Zahnfleisch mit Teleangiektasien und Hyposalivation. In Asien weitverbreitet, in Europa dagegen selten sind Anti-MDA5-Antikörper. Ihre Anwesenheit zeigt einen Zusammenhang zu ausgeprägten kutanen Manifestationen, z.B. palmaren Papeln, Alopezie und mukokutanen Ulzerationen, gehäuft mit begleitender Pannikulitis, die Muskelsymptomatik fehlt dagegen. Neben der Bestimmung der Antikörper gehören die Messung von Muskelenzymen, LDH, Transaminasen und ein EMG zur Diagnostik. Außerdem sollte eine kardiologische und pulmologische Abklärung sowie bei Diagnosestellung ein Tumorscreening erfolgen. Topisch werden die Hautläsionen mit Steroiden oder Calcineurininhibitoren behandelt. Bei Erstmanifestation gibt man initial, bei JDM oder schweren Verläufen als Stoßtherapie, systemische Steroide. Die Erhaltungstherapie erfolgt in der Regel mit DMARD wie Methotrexat, Azathioprin oder Mycophenolat-Mofetil. Gegen schwere oder refraktäre kutane Läsionen hilft Hydroxychloroquin oder eine Kombi aus zwei Malariapräparaten. Als Reserve dienen systemische Calcineurininhibitoren und Cyclophosphamid oder Rituximab. Bleibt ein Erfolg aus, setzt man u.U. hoch dosierte i.v. Immunglobuline ein. Außerdem sollten Patienten auf einen konsequenten Sonnenschutz achten.Quelle Text und Abb.: Fischer K, Günther C. internistische praxis 2020; 63: 76-86 © Mediengruppe Oberfranken - Fachverlage GmbH & Co. KG, Kulmbach
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
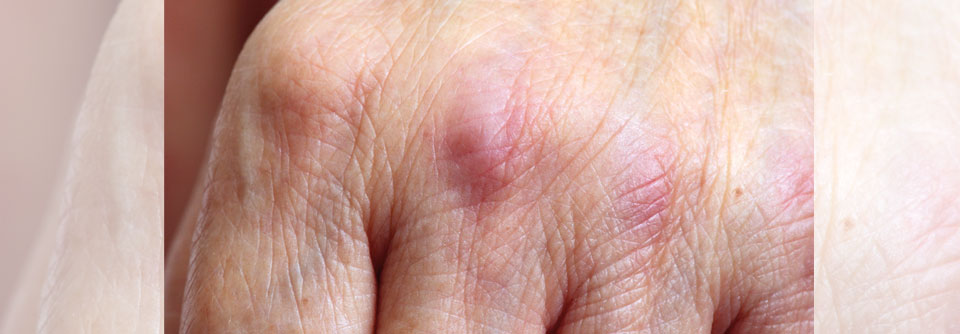
 Erytheme an Dekolleté und Nacken sind typisch für die Dermatomyositis. Über den proximalen und distalen Interphalangealgelenken sieht man sowohl Gottron’sche Papeln als auch das Gottron‘sche Zeichen.
© Fischer K, Günther C. internistische praxis 2020; 63: 76-86 © Mediengruppe Oberfranken - Fachverlage GmbH & Co. KG, Kulmbach
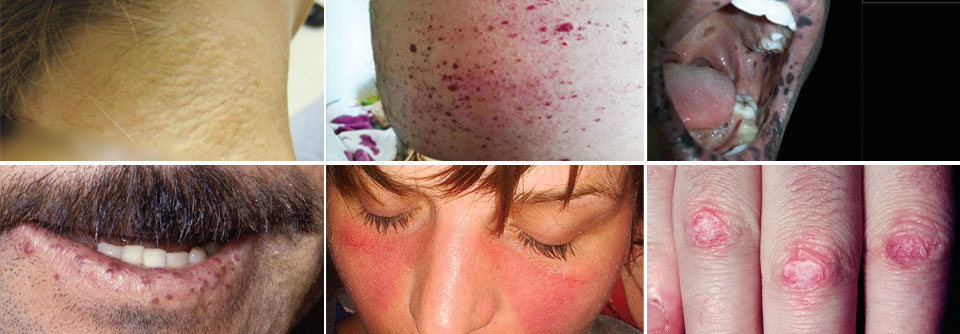
Erytheme an Dekolleté und Nacken sind typisch für die Dermatomyositis. Über den proximalen und distalen Interphalangealgelenken sieht man sowohl Gottron’sche Papeln als auch das Gottron‘sche Zeichen.
© Fischer K, Günther C. internistische praxis 2020; 63: 76-86 © Mediengruppe Oberfranken - Fachverlage GmbH & Co. KG, Kulmbach