Eosinophile Ösophagitis: Sechs Lebensmittel unter Verdacht
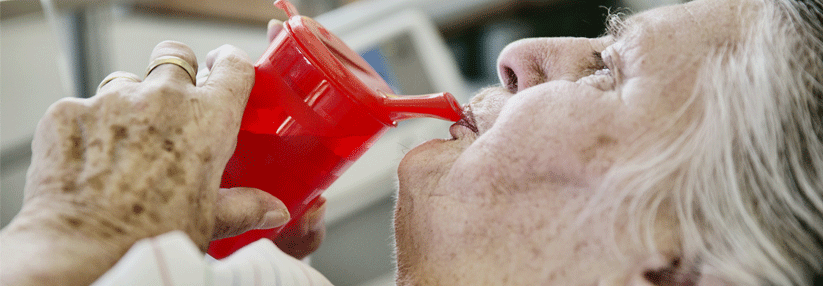
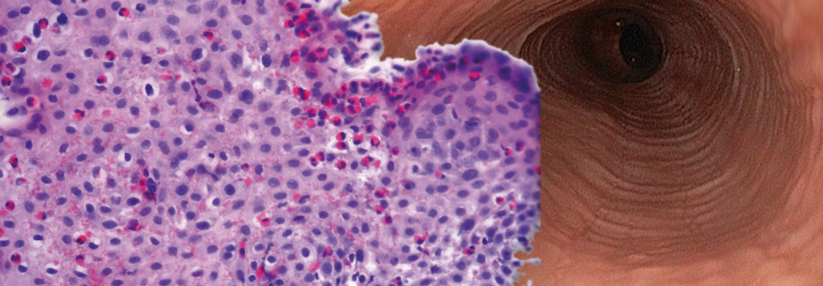
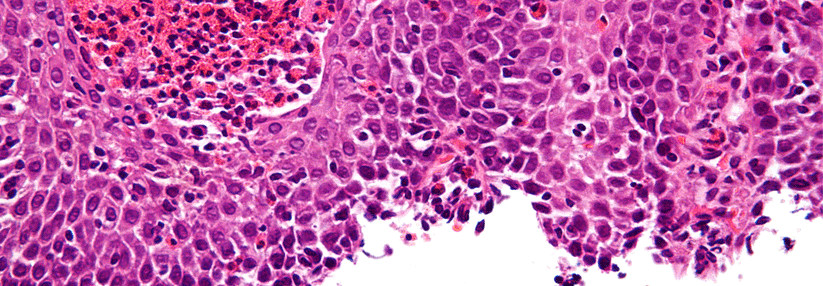
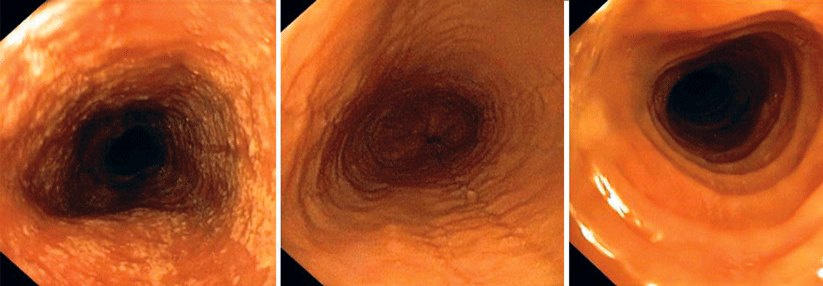 Leidet ein Patient mit Asthma oder allergischer Rhinitis unter Schluckstörungen, liegt der Verdacht auf eine eosinophile Ösophagitis nahe. Die Endoskopie sorgt für Gewissheit: Typische Befunde sind weiße Exsudate (links), Längsfurchen (Mitte) oder eine Trachealisierung der Speiseröhre (rechts).
© Miehlke S. internist prax 2018; 58: 583-592, © Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG, Kulmbach
Leidet ein Patient mit Asthma oder allergischer Rhinitis unter Schluckstörungen, liegt der Verdacht auf eine eosinophile Ösophagitis nahe. Die Endoskopie sorgt für Gewissheit: Typische Befunde sind weiße Exsudate (links), Längsfurchen (Mitte) oder eine Trachealisierung der Speiseröhre (rechts).
© Miehlke S. internist prax 2018; 58: 583-592, © Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG, Kulmbach
In den letzten Jahren hat die eosinophile Ösophagitis (EoE) stark zugenommen. Mittlerweile ist sie die häufigste Ursache einer Dysphagie. Studien aus Dänemark und der Schweiz zeigen einen 20- bzw. 39-fachen Anstieg der Inzidenz innerhalb von 16 bzw. 10 Jahren. Die chronisch-inflammatorische Erkrankung kann prinzipiell jede Altersgruppe treffen, sie tritt jedoch überwiegend bei Männern zwischen dem 30. und 40. Lebensjahr auf, schreibt Professor Dr. Stephan Miehlke vom Facharztzentrum Eppendorf in Hamburg.
Während sie bei Kindern eher IgE-assoziiert ist, spielt bei Erwachsenen vermutlich vor allem das IgG4 eine Rolle. Am Entzündungsprozess sind neben eosinophilen Granulozyten auch zytotoxische T-Lymphozyten und Mastzellen beteiligt. Oft liegen gleichzeitig atopische Erkrankungen wie allergische Rhinitis oder Asthma vor. Etwa 70 % der Patienten weisen eine allergische Diathese und ein erhöhtes Serum IgE, die Hälfte eine Bluteosinophilie auf.
Chronische Entzündung aufgrund von Allergenen
Als Auslöser gelten Luft- und Nahrungsallergene, wobei man aus Eliminationsdiät-Studien weiß, dass Kuhmilch und Weizen zu den häufigsten Triggern einer EoE gehören. Aber auch andere Lebensmittel wie beispielsweise Hülsenfrüchte, Eier, Nüsse und Meeresfrüchte kommen als Auslöser infrage.
Typischerweise kommt es beim Erwachsenen zu einer Dysphagie und akuten Bolusobstruktion, wohingegen Kinder überwiegend unspezifisch reagieren (siehe Kasten!). Bleibt die chronische Entzündung unbehandelt, kann es zu einer zunehmenden Fibrosierung des Ösophagus bis hin zu irreversiblen Organschäden kommen.
| Klinische Manifestationen der eosinophilen Ösophagitis | |
|---|---|
| Erwachsene | Kinder |
|
|
Initialtherapie mit PPI, Diät oder Kortikosteroiden
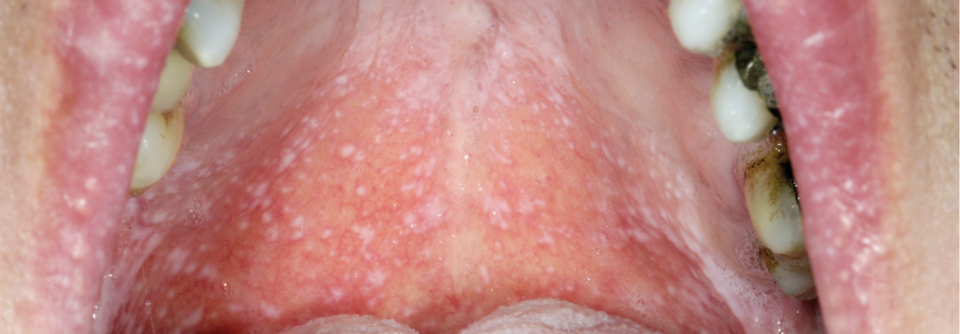
Falls der Verdacht auf eine EoE besteht, kann dieser bisher nur anhand einer Endoskopie mit Biopsieentnahme (mind. 4 Gewebeproben) diagnostisch gesichert werden. Charakteristisch für den endoskopischen Befund sind Längsfurchen, weiße Exsudate oder eine Trachealisierung (als Folge einer ausgeprägten Fibrose) des Ösophagus (s. Abb.). Zwar existieren bisher noch keine validen Serum-Biomarker, jedoch konnte eine aktuelle Fall-Kontrollstudie zeigen, dass das gleichzeitige Vorhandensein von vier klinischen Faktoren mit hoher Wahrscheinlichkeit eine EoE vorhersagt:- Hinweise für Atopie
- anamnestische Bolusobstruktion
- Nicht-Ansprechen auf PPI
- erhöhtes Serum IgE oder Bluteosinophilie
Histologie wichtig für Diagnose und Verlaufskontrolle
Zwischenzeitlich sollten zusätzlich immer wieder endoskopisch-bioptische Kontrollen erfolgen. Bessern sich die klinischen und histologischen Befunde, sollte die medikamentöse Behandlung dosisadaptiert weitergeführt werden. Bei günstigen Langzeitverläufen kann sogar versucht werden, die Pharmakotherapie ganz auszusetzen. Eine endoskopische Dilatation hingegen wird nur bei therapierefraktären Stenosen bzw. Strikturen empfohlen und sollte an erfahrenen Zentren durchgeführt werden, um das Komplikationsrisiko möglichst gering zu halten.Quelle Text und Abb.: Miehlke S. internist prax 2018; 58: 583-592, © Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG, Kulmbach
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
 Leidet ein Patient mit Asthma oder allergischer Rhinitis unter Schluckstörungen, liegt der Verdacht auf eine eosinophile Ösophagitis nahe. Die Endoskopie sorgt für Gewissheit: Typische Befunde sind weiße Exsudate (links), Längsfurchen (Mitte) oder eine Trachealisierung der Speiseröhre (rechts).
© Miehlke S. internist prax 2018; 58: 583-592, © Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG, Kulmbach
Leidet ein Patient mit Asthma oder allergischer Rhinitis unter Schluckstörungen, liegt der Verdacht auf eine eosinophile Ösophagitis nahe. Die Endoskopie sorgt für Gewissheit: Typische Befunde sind weiße Exsudate (links), Längsfurchen (Mitte) oder eine Trachealisierung der Speiseröhre (rechts).
© Miehlke S. internist prax 2018; 58: 583-592, © Mediengruppe Oberfranken – Fachverlage GmbH & Co. KG, Kulmbach