Vorhofflimmern und Vorhofflattern – atriale Rhythmusstörungen beheben
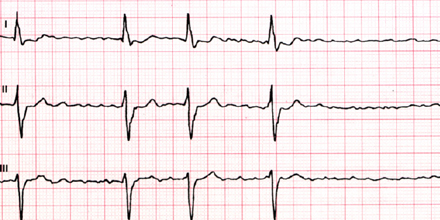
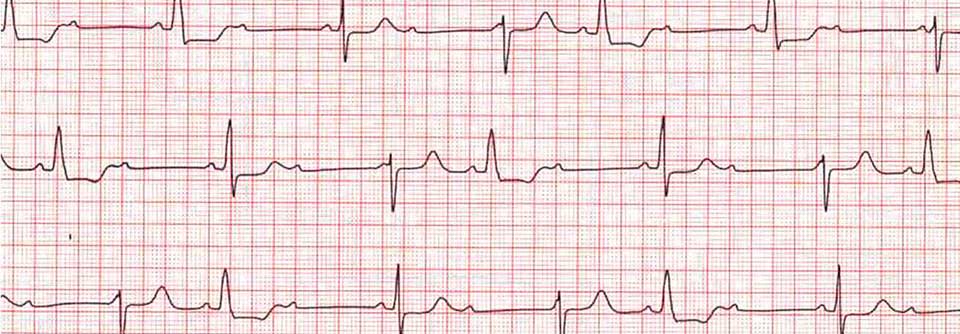
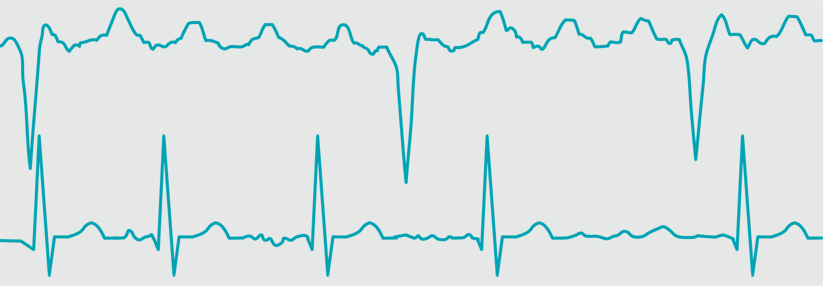 Beim Vorhofflattern (oben) liegt die Frequenz unter 300 pro Minute, beim Vorhofflimmern (unten) darüber.
© wikimedia/ Andrewmeyerson, CardioNetworks: Drj
Beim Vorhofflattern (oben) liegt die Frequenz unter 300 pro Minute, beim Vorhofflimmern (unten) darüber.
© wikimedia/ Andrewmeyerson, CardioNetworks: Drj
Beim Vorhofflimmern sollte die Herzfrequenz initial auf < 110/min gedrückt werden. In der Praxis sind Betablocker wie Metoprolol, Bisoprolol, Carvedilol oder Nebivolol die Medikamente erster Wahl. Beginnen sollte man mit einer niedrigen Startdosis. Für Patienten mit Asthma oder COPD ist Nebivolol die beste Wahl, da diese Substanz die höchste Beta-1-Selektivität aufweist. Allerdings sollte man bei schwerem oder unkontrolliertem Asthma keine Betablocker einsetzen, sondern auf Alternativen wie Kalziumantagonisten (Verapamil, Diltiazem) oder Digitalisglykoside zurückgreifen. Aber Achtung: Kalziumantagonisten kommen wegen ihrer negativ inotropen Wirkung nur für Patienten mit einer linksventrikulären Ejektionsfraktion ≥ 40 % in Betracht.
Der übliche Platz für Digitalisglykoside ist der des Kombinationspartners an der Seite der anderen Wirkstoffe, falls diese die Frequenz nicht ausreichend senken. Aber auch hier gibt es etwas zu beachten: Kein Digitalis für Patienten mit hypertropher Kardiomyopathie, akzessorischer Leitungsbahn oder ventrikulärer Rhythmusinstabilität.
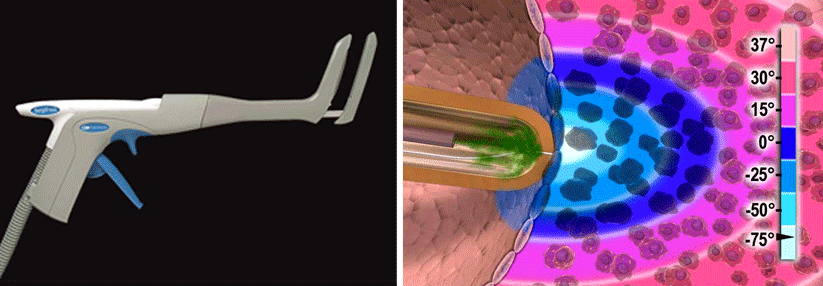
Vor elektrischer Kardioversion Vorhofthromben ausschließen
Wenn man die Frequenz gar nicht in den Griff bekommt oder andere Medikamente wegen Komorbiditäten nicht eingesetzt werden können, steht noch Amiodaron zur Verfügung. Bei therapierefraktärer Tachyarrhythmia absoluta bleibt als letzte Möglichkeit die Ablation des AV-Knotens und die Implantation eines Herzschrittmachers. Damit der Frequenzsprung nicht zu heftig ausfällt (Proarrhythmie-Risiko!), sollte das Gerät in den ersten Wochen auf 70–90/min eingestellt werden.
Bleiben Patienten dennoch symptomatisch oder sind hämodynamisch beeinträchtigt, ist zur akuten Rhythmuskontrolle eine Kardioversion indiziert. An erster Stelle steht die elektrische Kardioversion, die schnell umsetzbar und sehr effektiv ist und zudem wenig Kosten verursacht. Unabdingbare Voraussetzung für diese Maßnahme ist, dass sich im linken Vorhof keine Thromben festgesetzt haben. Hiervon lässt sich ausgehen, wenn der Patient zuvor für mindestens drei Wochen lückenlos antikoaguliert wurde oder die aktuelle Flimmerepisode nicht länger als 48 Stunden gedauert hat. Ist das nicht der Fall, muss die Situation mithilfe einer transösophagealen Echokardiographie geklärt werden.
Zudem gibt es einen medikamentösen Weg zurück zum Sinusrhythmus. Dieser dauert aber meist länger und ist weniger effektiv. In Betracht kommen die Klasse-I-Antiarrhythmika Flecainid oder Propafenon, die jedoch bei struktureller Herzerkrankung, KHK oder relevanten Klappenvitien kontraindiziert sind. Vernakalant kann bei Patienten mit Herzinsuffizienz bis NYHA* II und KHK eingesetzt werden. Im Fall einer schweren Herzinsuffizienz oder Hypotonie bleibt nur noch Amiodaron.
Um den Rhythmus langfristig zu kontrollieren, muss entweder eine antiarrhythmische Dauermedikation begonnen oder eine Ablation angestrebt werden. Beide Optionen werden in der Leitlinie der Europäischen Gesellschaft für Kardiologie (ESC) als gleichwertig betrachtet. Neuere Studien fanden für die Ablation allerdings eine geringere Rezidivrate.
Wenn die medikamentöse Option gewählt wird, sollten Flecainid und Propafenon wegen ihres günstigen Nebenwirkungsprofils bevorzugt werden, wobei man die Kontraindikationen im Blick haben muss (siehe oben). Dronedaron ist nur bei einer relevanten Herzinsuffizienz nicht einsetzbar. Doch die relativ geringe Wirksamkeit dieser Substanz und das Risiko für Interaktionen haben dazu geführt, dass Dronedaron in der Praxis an Bedeutung verloren hat. Für Patienten mit schwerer Herzinsuffizienz ist Amiodaron das einzige mögliche Medikament. Die Indikation für den Einsatz bei Vorhofflimmern muss aber sehr zurückhaltend gestellt werden. Eingeleitet werden sollte diese Medikation unter stationären Bedingungen. Auch danach muss die Therapie gut überwacht werden, vor allem elektrokardiographisch (QT-Zeit!) und mit Blick auf die Nebenwirkungen wie Fotosensibilisierung, Cornea-Ablagerungen, Lungenfibrose und Schilddrüsenfunktionsstörungen. Patienten mit seltenen Flimmerparoxysmen können auch gut mit dem Pill-in-the-pocket-Konzept behandelt werden. Zugelassen für diese Bedarfstherapie sind Flecainid und Propafenon.
Flatterfrequenz mit Tabletten schwierig zu senken
Die medikamentösen Therapieoptionen bei Vorhofflattern entsprechen im Prinzip denen bei Vorhofflimmern. Allerdings ist es vergleichsweise schwierig, die Flatterfrequenz damit zu senken, weil die Zykluslänge meist stabil und die AV-Überleitungssequenz fixiert ist. Eine antiarrhythmische Dauertherapie ist zwar möglich, aber angesichts der relativ einfachen, effektiven und risikoarmen Ablation eindeutig die schlechtere Wahl.
* New York Heart Association
Quelle: Fischer TH. Dtsch Med Wochenschr 2020; 145: 526-535; DOI: 10.1055/a-0969-6402
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).