Vorhofflimmern
Bei Vorhofflimmern (VHF) bzw. Atrial fibrillation (AF) liegt ein schneller, unregelmäßiger Vorhofrhythmus vor. VHF ist die häufigste anhaltende Herzrhythmusstörung, die in entwickelten Ländern jeden vierten Erwachsenen mittleren Alters betrifft.
Getriggert wird das VHF durch wiederholte spontane Entladungen von Zellen in den Pulmonalvenen oder an deren Mündungsbereich im linken Vorhof. Dadurch kommt es zu multiplen ungeordneten Mikro-Erregungsfronten, die über die Vorhöfe kreisen. Durch die hohe Vorhofflimmerfrequenz von 350 bis 600/min finden keine hämodynamisch wirksamen Vorhofkontraktionen mehr statt, was die Entstehung von Vorhofthromben fördert.
VHF ist mit einem erhöhten Sterberisiko und einer erhöhten Morbidität u.a. an Herzinsuffizienz und Schlaganfall verbunden sowie mit häufigen Krankenhausaufenthalten und verminderter Lebensqualität.
Einteilung des VHF
- Erste (evtl. einmalige) Episode
- Paroxysmal: Spontane Beendigung innerhalb von 7 Tagen, meist innerhalb von 48 Stunden
- Persistierend: VHF, das länger als 7 Tage anhält; konvertiert nicht spontan, kann aber durch medikamentöse oder elektrische Kardioversion beendet werden
- Permanent: Nicht konvertierbares Dauer-VHF (kein Kardioversionserfolg)
Üblicherweise schreitet VHF von kurzen, seltenen paroxysmalen Episoden zu längeren und häufigeren Attacken fort und mündet in persistierendes VHF.
Klinische Typen des VHF
- VHF als Folge einer strukturellen Herzerkrankung (z.B. langjährige Hypertonie mit linksventrikulärer Hypertrophie)
- Fokales VHF: Patienten mit häufigen, kurzen Episoden von paroxysmalem VHF. Oft jüngere, hochsymptomatische Patienten
- Polygenes VHF: VHF bei Trägern gängiger Genvarianten, die mit früh einsetzendem VHF assoziiert sind
- Postoperatives VHF: Neu aufgetretenes VHF nach größerer (Herz-) Operation.
- VHF bei Patienten mit Mitralstenose oder Herzklappenprothese
- VHF bei Sportlern: Meist paroxysmal, mit Bezug zu Dauer und Intensität des Trainings
- Monogenes VHF: VHF bei Patienten mit erblichen Kardiomyopathien, einschließlich Kanalopathien
- Herzklopfen, Herzrasen
- Unregelmäßiger Puls
- Pulsdefizit (bei Tachyarrhythmie)
- Schwindel, Schwäche
- Übelkeit, Erbrechen
- Luftnot
- Unruhe, Angst
- Evtl. arterielle Embolie als Erstmanifestation
Viele Patienten haben sowohl symptomatische als auch asymptomatische VHF-Episoden.
- Anamnese
- Klinische Untersuchung: Unregelmäßiger, schneller Puls mit Pulsdefizit
- Erfassung von Begleiterkrankungen
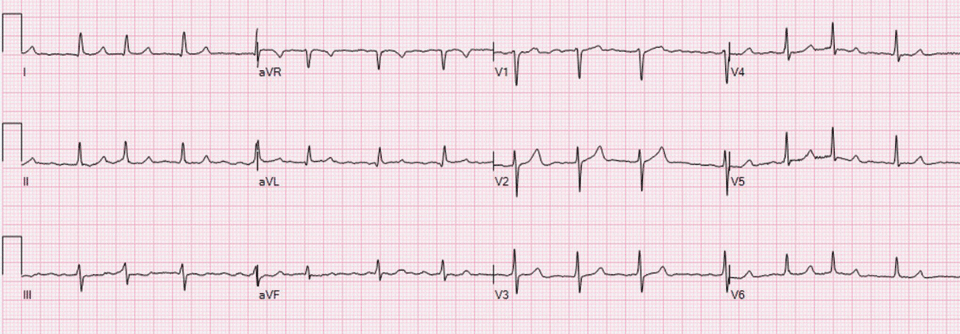
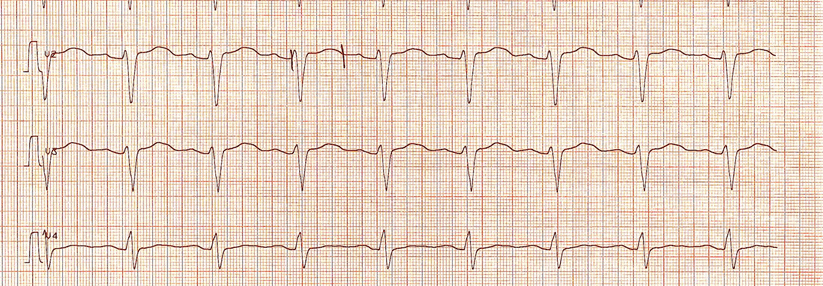
EKG
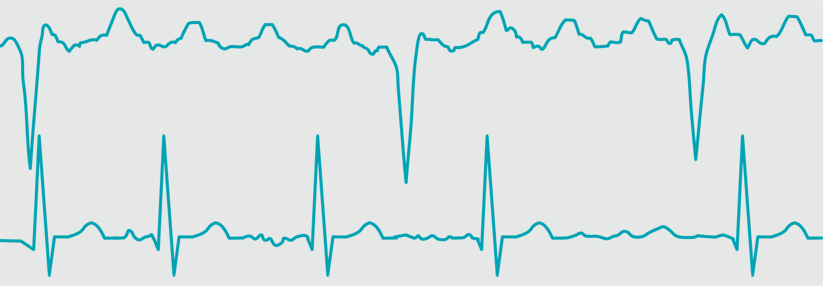
Das EKG bei VHF zeigt unregelmäßige RR-Intervalle ohne eindeutig abgrenzbare P-Wellen. Da VHF episodenhaft auftreten kann, verbessert eine EKG-Langzeitüberwachung das Erkennen von VHF. Eine EKG-Langzeitüberwachung erscheint bei ischämischem Schlaganfall ohne bereits vorliegende VHF-Diagnose sowie bei älteren Menschen sinnvoll.
Echokardiographie
Die aktuelle europäische Leitlinie empfiehlt bei allen VHF-Patienten eine transthorakale Echokardiographie zur Steuerung der Behandlung. Eine transösophageale Echokardiographie kann klären, ob Vorhofthromben vorliegen.
Manche Autoren empfehlen bei VHF-Patienten eine Schilddrüsenfunktionsdiagnostik, da bereits eine subklinische Schilddrüsenüberfunktion das VHF-Risiko erhöhen kann.
Folgende EKG-Differenzialdiagnosen sollten in Betracht gezogen werden:
- Multifokale atriale Tachykardie: Häufig ebenfalls absolut arrhythmische QRS-Abfolge, aber klar abgrenzbare P-Wellen mit mehr als zwei unterschiedlichen Morphologien
- Pseudoregularisierung bei VHF: Die nahezu regelmäßigen QRS-Abstände imitieren bei sehr kleinen Flimmerwellen einen junktionalen (AV-Knoten-)Rhythmus
- Elektrische und mechanische Artefakte
Schlaganfall-Prävention bei VHF-Patienten
Bei VHF besteht die Gefahr, dass sich Vorhofthromben bilden, die zu arteriellen Embolien (z.B. Hirnembolien) im großen Kreislauf führen können. 20% aller Schlaganfälle sind durch VHF bedingt.
Die Therapie mit oralen Antikoagulanzien (OAK) kann die meisten ischämischen Schlaganfälle bei VHF-Patienten verhindern und deren Leben verlängern. Die europäische Leitlinie empfiehlt, das Schlaganfall-Risiko von VHF-Patienten mithilfe des CHA2DS2-VASc-Scores abzuschätzen (s. Tabelle).
| CHA2DS2-VASc-Risikofaktor | Punkte |
|---|---|
Herzinsuffizienz Zeichen/Symptome der Herzinsuffizienz oder objektiver Nachweis für verminderte LVEF | +1 |
Hypertonie Ruhe-Blutdruck > 140/90 mmHg bei mindestens 2 Messungen oder aktuelle antihypertensive Therapie | +1 |
| Alter 75 Jahre oder älter | +2 |
Diabetes mellitus Nüchtern-Blutzucker > 125 mg/dl (7 mmol/l) oder Behandlung mit oralen Antidiabetika und/oder Insulin | +1 |
| Früherer Schlaganfall, transitorische ischämische Attacke oder Thrombembolie | +2 |
Gefäßerkrankung Früherer Myokardinfarkt, periphere arterielle Verschlusskrankheit oder aortale Plaque | +1 |
| Alter 65 bis 74 Jahre | +1 |
| Weibliches Geschlecht | +1 |
Vor der Einleitung einer OAK sollte auch das Blutungsrisiko des Patienten bedacht werden. Hierfür gibt es verschiedene Scores (z.B. HAS-BLED-Score). Doch sollte ein hoher Blutungs-Risikoscore in der Regel nicht dazu führen, auf eine OAK zu verzichten. Vielmehr sollten Blutungs-Risikofaktoren identifiziert und – sofern möglich – korrigiert werden.
- Sowohl neue orale Antikoagulanzien (NOAK) wie Apixaban, Dabigatran, Edoxaban und Rivaroxaban) als auch Vitamin-K-Antagonisten (VKA) sind wirksame Antikoagulanzien zur Schlaganfallprävention bei VHF.
- Die europäische Leitlinie empfiehlt, bei geeigneten VHF-PAtienten ein NOAK gegenüber einem VKA zu bevorzugen.
- NOAK sollten nicht bei Patienten mit mittelgradiger oder schwerer Mitralklappenstenose oder mechanischer Herzklappe eingesetzt werden.
- Der Verschluss des linken Vorhofohrs kann bei VHF-Patienten mit eindeutiger Kontraindikation gegen eine Antikoagulation erwogen werden. Ein chirurgischer Verschluss des linken Vorhofohrs kann im Rahmen einer Herzoperation oder als eigenständiger thorakoskopischer Eingriff vorgenommen werden.
Frequenz-regulierende Therapie bei VHF
Eine akute oder langfristige Frequenzkontrolle kann mit Betablockern, einem Digitalispräparat, den Kalziumantagonisten Diltiazem oder Verapamil oder einer Kombinationstherapie erreicht werden.
Zwar ist die optimale Ziel-Herzfrequenz bei VHF-Patienten unklar, doch gibt es Hinweise, dass eine moderate Frequenzkontrolle (< 110 Schläge pro Minute in Ruhe) ein akzeptabler Bereich ist – vorausgesetzt, die Symptomatik verlangt nach keiner strengeren Frequenzkontrolle. Eine Bradykardie sollte vermieden werden.
Meist sind Betablocker die Frequenz-regulierende Medikation der ersten Wahl. Für VHF-Patienten mit linksventrikulärer Ejektionsfraktion ≥ 40% eignen sich Verapamil und Diltiazem als Frequenz-regulierende Medikamente; die beiden Substanzen bessern erwiesenermaßen die Symptomatik. Für Digoxin und Digitoxin liegt nur begrenzte Evidenz vor, sie scheinen jedoch in der Frequenzkontrolle effektiv zu sein.
Falls sich in seltenen Fällen die tachyarrhythmische Kammerfrequenz durch Medikamente nicht ausreichend senken lässt, kann eine AV-Knoten-Ablation erfolgen. Sie erfordert jedoch die dauerhafte Implantation eines Schrittmachers.
Rhythmus-erhaltende Therapie bei VHF
Die Wiederherstellung und Erhaltung eines Sinusrhythmus ist eine wichtige Komponente des VHF-Managements zur Besserung der VHF-bedingten Symptome bei geeigneten Patienten.
Die elektrische Kardioversion ist ein nützliches Verfahren zur Rhythmuskontrolle, vor allem in der Akutsituation und bei symptomatischen Patienten mit chronischem VHF.
Antiarrhythmika wie z.B. Flecainid, Propafenon, Amiodaron oder Vernakalant können zur Kardioversion ohne Sedierung eingesetzt werden, einschließlich eines „Pill in the pocket“-Konzepts.
Wenn es um die langfristige Erhaltung des Sinusrhythmus/Prävention von VHF-Rezidiven geht, muss die Wahl des geeigneten Antiarrhythmikums sorgfältig getroffen werden, unter Berücksichtigung von Begleiterkrankungen, kardiovaskulärem Risiko, und Potenzial für Proarrhythmie, extrakardialen toxischen Effekten, Patientenpräferenzen und Symptombelastung.
Katheterablation, chirurgische Ablation oder Kombinations-/Hybridtherapie sind oft nach Versagen von Antiarrhythmika wirksam und können bei selektierten Patienten die Therapie der ersten Wahl sein.
Bei Patienten, deren VHF länger als 48 Stunden gedauert hat, sollte spätestens drei Wochen vor Kardioversion eine orale Antikoagulation eingeleitet werden und danach für vier Wochen (oder unbegrenzt, falls Schlaganfall-Risikofaktoren vorliegen) fortgesetzt werden. Falls eine frühzeitige Kardioversion erforderlich ist, lassen sich mit der transösophagealen Echokardiographie Vorhof-Thromben ausschließen. Falls keine kardialen Thromben vorliegen, kann auf die dreiwöchige Antikoagulation vor der Kardioversion verzichtet werden. In jedem Fall soll jedoch eine Antikoagulation nach der Kardioversion erfolgen.
Schlaganfall-Prävention bei VHF-Patienten
Der Verschluss des linken Vorhofohrs kann bei VHF-Patienten mit eindeutiger Kontraindikation gegen eine Antikoagulation erwogen werden. Ein chirurgischer Verschluss des linken Vorhofohrs kann im Rahmen einer Herzoperation oder als eigenständiger thorakoskopischer Eingriff vorgenommen werden.
Frequenz-regulierende Therapie bei VHF
Falls sich in seltenen Fällen die tachyarrhythmische Kammerfrequenz durch Medikamente nicht ausreichend senken lässt, kann eine AV-Knoten-Ablation erfolgen. Sie erfordert jedoch die dauerhafte Implantation eines Schrittmachers.
Rhythmus-erhaltende Therapie bei VHF
Katheterablation, chirurgische Ablation oder Kombinations-/Hybridtherapie sind oft nach Versagen von Antiarrhythmika wirksam und können bei selektierten Patienten die Therapie der ersten Wahl sein.
Verschiedene kardiovaskuläre und weitere Begleiterkrankungen sowie Lebensstilfaktoren erhöhen das VHF-Risiko, beispielsweise:
- Hypertonie
- Herzinsuffizienz
- Schilddrüsenfunktionsstörungen
- Adipositas
- Diabetes mellitus
- COPD
- Chronisches Schlaf-Apnoe-Syndrom
- Chronische Nierenerkrankungen
- Rauchen
- Alkoholkonsum
- Starke und häufige sportliche Belastungen
Daraus ergeben sich präventive Ansätze, beispielsweise bei den Risikofaktoren Rauchen, Alkoholkonsum, Adipositas und starke sportliche Belastungen. Begleiterkrankungen sollten angemessen behandelt werden.
Bei VHF können klinische Situationen auftreten, die eine dringliche Vorstellung des Patienten bei einem Spezialisten erfordern. Dazu zählen:
- Hämodynamische Instabilität (bei akuter hämodynamischer Instabilität wird eine elektrische Kardioversion empfohlen)
- Unkontrollierbare Herzfrequenz
- Symptomatische Bradykardie, die nicht auf eine Reduktion der Frequenz-regulierenden Medikamente anspricht
- Schwere Angina pectoris oder Verschlechterung der linksventrikulären Funktion
- Transitorische ischämische Attacke oder Schlaganfall.
- Kirchhof P et al.: 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. European Heart Journal 2016; 37: 2893-2962
- ESC Pocket Guidelines: Management von Vorhofflimmern (Version 2016). European Society of Cardiology (ESC), Deutsche Gesellschaft für Kardiologie (DGK) www.dgk.org
- Herold G et al.: Innere Medizin 2018. Eigenverlag, Köln 2018
- Stierle U (Hrsg.): Klinikleitfaden Kardiologie. 6. Aufl., Elsevier, München 2017
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
11.04.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Rückenschmerzen – Tipps und Tricks für die Praxis Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
25.04.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Periphere neuropathische Schmerzen beim älteren Patienten - Behandlungsmöglichkeiten bei Polymedikation Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
07.05.2025 | 16:00 - 19:15
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme |
Online |
CME-Punkte beantragt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.