Fettstoffwechselstörung
Fettstoffwechselstörungen werden auch als Dyslipidämien, Dyslipoproteinämien, Hyperlipidämien oder Hyperlipoproteinämien bezeichnet. Dyslipidämien sind Stoffwechselstörungen, die durch Konzentrations- und/oder Kompositionsveränderung eines oder mehrerer Lipoproteine im Plasma charakterisiert sind.
Hyperlipoproteinämien bzw. Dyslipoproteinämien sind lediglich Symptome. Ihre klinische Bedeutung liegt darin, dass sie wie Diabetes mellitus, Bluthochdruck oder Rauchen zu den Hauptfaktoren der Atherosklerose und damit zu den wichtigsten kardiovaskulären Risikofaktoren zählen.
Einteilung der Dyslipidämien
Man teilt Fettstoffwechselstörungen in folgende Gruppen ein:
- LDL-Hypercholesterinämie
- Hypertriglyzeridämie
- Gemischte Hyperlipoproteinämie
- HDL-Cholesterin-Erniedrigung
Zusätzlich kann Lipoprotein(a) in Kombination mit anderen Fettstoffwechselstörungen oder isoliert erhöht sei.
ICD10-Code: E78
Fettstoffwechselstörungen an sich verursachen in der Regel keine Symptome. Sie können jedoch zu Atherosklerose mit entsprechenden Folgeerkrankungen führen:
- Koronare Herzkrankheit und Myookardinfarkt
- Periphere arterielle Verschlusskrankheit (PAVK)
- Arterielle Verschlusskrankheit der Hirnarterien und Schlaganfall
Weitere mögliche Veränderungen sind:
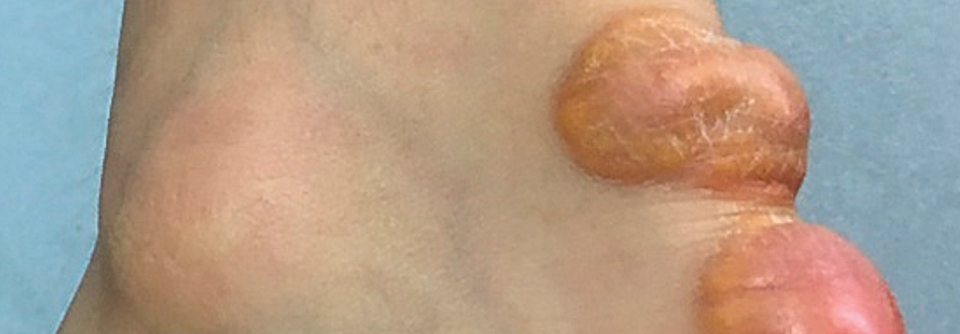
- Sehnenxanthome (z.B. an Achilles- und Fingerstrecksehnen), tuberöse Xanthome (Knie, Ellbogen) und Xanthelasmen (Augenlider).
- Pankreatitis bei ausgeprägten Hypertriglyzeridämien
- Arcus lipoides corneae (z.B. bei familiärer Hyperlipidämie)
- Fettleber (bei Hypertriglyzeridämien, Adipositas, Diabetes, hohem Alkoholkonsum)
Zur Basis-Abklärung bei Verdacht auf Fettstoffwechselstörung gehören eine sorgfältige Anamnese und Familienanamnese (Hinweise auf früh auftretende kardiovaskuläre Ereignisse, Vorliegen einer familiären Fettstoffwechselstörung?) und körperliche Untersuchung, bei der u.a. auf Xanthome, Xanthelasmen und einen möglichen Arcus lipoides corneae geachtet wird.
Zur Abschätzung des kardiovaskulären Gesamtrisikos enthält die aktuelle ESC-/EAS-Leitlinie folgende Empfehlungen:
- Die Bestimmung des Gesamtrisikos mittels eines Systems zur Risikoabschätzung wie SCORE wird bei asymptomatischen Erwachsenen > 40 Jahre ohne Hinweis auf kardiovaskuläre Erkrankung, Diabetes mellitus, chronische Nierenerkrankung oder familiäre Hypercholesterinämie empfohlen.
- Personen mit hohem oder sehr hohem Risiko können erkannt werden anhand von gesicherter kardiovaskulärer Erkrankung, Diabetes mellitus, mäßiggradiger bis schwerer Nierenerkrankung, sehr hohen Werten einzelner Risikofaktoren, familiärer Hypercholesterinämie oder einem hohen SCORE-Risiko. Sie haben eine hohe Priorität für eine intensive Beratung in Bezug auf alle Risikofaktoren.
SCORE-System
Das SCORE-System (Risiko-Kalkulator) schätzt das kumulative 10-Jahres-Risiko für das erste tödliche atherosklerotische Ereignis ab (z.B. Herzinfarkt, Schlaganfall, plötzlicher Herztod). Die Risikoabschätzungen gibt es als Charts für Regionen mit hohem und niedrigem Risiko.
Empfohlen wird die Bestimmung folgender Basisparameter:
- Triglyzeride
- Gesamtcholesterin, LDL- und HDL-Cholesterin Ergänzend kann der Lipoprotein(a)-Spiegel gemessen werden, der lebenslang nur geringe Schwankungen aufweist.
Zur Frage, ob die Blutfettwerte beim nüchternen Patienten bestimmt werden müssen, äußert sich die ESC-/EAS-Leitlinie folgendermaßen:
- Um schwere Fettstoffwechselstörungen genauer zu charakterisieren und zur Nachkontrolle von Patienten mit Hypertriglyzeridämie werden Nüchtern-Proben empfohlen.
- Zur Risiko-Abschätzung haben Nicht-nüchtern-Spiegel eine ähnliche Vorhersagekraft wie Nüchtern-Werte. Nicht-nüchtern-Lipidspiegel können beim Screening und zur allgemeinen Risiko-Abschätzung genutzt werden.
Primäre Fettstoffwechselstörungen müssen gegenüber sekundären abgegrenzt werden.
Zu den sekundären Formen zählen beispielsweise:
- Hypertriglyzeridämien bei Diabetes mellitus, metabolischem Syndrom, Fettleber- oder Nierenerkrankungen, Hormonersatztherapie bei Frauen.
- Hypercholesterinämien bei Hypothyreose, nephrotischem Syndrom, Cholestase, Diabetes mellitus, Therapie mit Kortisonpräparaten.
Maßnahmen zur Lebensstilmodifikation spielen in der Therapie von Fettstoffwechselstörungen eine bedeutende Rolle. Allerdings lassen sich erhöhte LDL-Cholesterinspiegel auf diese Weise meist nur um weniger als 10% senken. In Folgenden einige Empfehlungen aus der europäischen Leitlinie.
Lebensstilinterventionen zur Senkung des Gesamt- und LDL-Cholesterins
- Senkung der Transfette in der Ernährung
- Senkung der gesättigten Fette in der Ernährung
- Erhöhung des Ballaststoffanteils in der Ernährung
- Senkung eines massiv erhöhten Körpergewichts
Lebensstilinterventionen zur Senkung der triglyzeridreichen Lipoproteinspiegel
- Senkung eines massiv erhöhten Körpergewichts
- Senkung des Alkoholkonsums
- Steigerung der körperlichen Aktivität im Alltagsleben
- Senkung der Gesamtmenge an Kohlenhydraten in der Ernährung
- Omega-3-Fettsäuren als Nahrungsergänzungsmittel nutzen
Lebensstilinterventionen zur Steigerung des HDL-Cholesterinspiegels
- Senkung der Transfettsäuren in der Nahrung
- Steigerung der körperlichen Aktivität im Alltagsleben
- Senkung eines massiv erhöhten Körpergewichts
- Reduktion der Aufnahme von Kohlenhydraten und Ersatz durch ungesättigte Fettsäuren
- Ein maßvoller Alkoholkonsum kann fortgesetzt werden.
Behandlungszielwerte
Entsprechend der ESC/EAS-Leitlinie sollte der Zielwert für das LDL-Cholesterin in Abhängigkeit vom kardiovaskulären Gesamtrisiko definiert werden:
- Sehr hohes Risiko: LDL-Cholesterin < 70 mg/dl (< 1,8 mmol/l)
- Hohes Risiko: LDL-Cholesterin < 100 mg/dl (< 2,6 mmol/l)
- Mittleres bis niedriges Risiko: LDL-Cholesterin < 115 mg/dl (< 3,0 mmol/
Medikamentöse Therapie der Hypercholesterinämie
Zur medikamentösen Behandlung einer Hypercholesterinämie spricht die europäische Leitlinie folgende Empfehlungen aus:
- Statine bis zur höchsten empfohlenen Dosis oder zur höchsten vertragenen Dosis verordnen, um das Therapieziel zu erreichen.
- Bei Statin-Unverträglichkeit sollten Ezetimib oder Gallensäurebinder oder deren Kombination in Betracht gezogen werden.
- Wenn das Therapieziel nicht erreicht wird, sollte die Kombination eines Statins mit einem Cholesterin-Resorptionshemmer erwogen werden.
- Wenn das Therapieziel nicht erreicht wird, sollte die Kombination eines Statins mit einem Gallensäurebinder erwogen werden.
- Bei Patienten mit einem sehr hohen Risiko, mit anhaltend hohem LDL-Cholesterin trotz Behandlung mit höchster vertragener Statin-Dosis, in Kombination mit Ezetimib oder bei Patienten mit Statin-Unverträglichkeit könnte ein PCSK9-Hemmer erwogen werden.
Medikamentöse Therapie der Hypertriglyzeridämie
- Bei Hochrisikopatienten mit Triglyzeridwerten > 2,3 mmol/l (200 mg/dl) sollte eine medikamentöse Behandlung erwogen werden.
- Bei Hochrisikopersonen mit Hypertriglyzeridämie können Statine als Medikament der ersten Wahl zur Senkung des kardiovaskulären Risikos erwogen werden.
- Bei Hochrisikopatienten mit Triglyzeriden > 2,3 mmol/l (200 mg/dl) trotz Statintherapie kann Fenofibrat in Kombination mit Statinen erwogen werden.
Medikamentöse Therapie bei niedrigem HDL-Cholesterin
Wird eine medikamentöse Behandlung von niedrigen HDL-Cholesterinwerten erwogen, empfiehlt die europäische Leitlinie Folgendes:
- Statine und Fibrate erhöhen das HDL-Cholesterin in ähnlichem Umfang und können in Betracht gezogen werden.
- Die Wirksamkeit von Fibraten zur Erhöhung des HDL-Cholesterins kann bei Patienten mit Typ-2-Diabetes abgeschwächt sein.
Für einige ausgewählte Patienten kommt eine regelmäßige Apheresetherapie (extrakorporale LDL-Elimination) in Betracht, beispielsweise wenn eine Hypercholesterinämie mit unzureichender LDL-Senkung und hohem Atheroskleroserisiko vorliegt bzw. bei bereits manifester koronarer Herzkrankheit (KHK) sowie Lp(a)-Erhöhungen mit KHK. Die LDL-Elimination wird meist einmal wöchentlich durchgeführt.
Primärprävention ist besser als Sekundärprävention. Verschiedene Lebensstilmodifikationen können das Blutfettprofil verbessern bzw. das kardiovaskuläre Risiko senken. Dazu zählen u.a.:
- Da Übergewicht, Adipositas und Stammfettsucht oft zu einer Fettstoffwechselstörung beitragen, sollte bei Übergewicht und/oder Stammfettsucht die Kalorienaufnahme verringert und der Energieverbrauch erhöht werden.
- Der Konsum von Früchten, Gemüse, Hülsenfrüchten, Nüssen, Vollkornprodukten und Fisch (vor allem fetter Fisch) sollte gefördert werden.
- An gesättigten oder Transfetten reiche Lebensmittel sollten durch die o.g. Lebensmittel und durch einfach ungesättigte Fette (natives Olivenöl extra) und mehrfach ungesättigte Fette (nicht-tropische Pflanzenöle) ersetzt werden.
- Aufnahme von weniger als 5 g Salz pro Tag.
- Mäßigung beim Konsum alkoholischer Getränke (< 10 g/Tag für Frauen und < 20 g/Tag für Männer). Patienten mit Hypertriglyzeridämie sollten keinen Alkohol konsumieren.
- Der Konsum von Getränken und Nahrungsmitteln mit Zuckerzusatz, insbesondere so genannte Softdrinks, sollte begrenzt werden, vor allem bei Personen mit Übergewicht, Hypertriglyzeridämie, metabolischem Syndrom oder Diabetes mellitus.
- Körperliche Aktivität sollte gefördert werden (körperliche Betätigung von täglich mindestens 30 min).
- Rauchen und Passivrauchen sollte vermieden werden.
Kommt es im Rahmen einer ausgeprägten Hypertriglyzeridämie zu einer Pankreatitis, muss diese stationär bzw. je nach Situation auch intensivmedizinisch behandelt werden.
- Herold G et al.: Innere Medizin 2018. Eigenverlag, Köln 2018
- Parhofer KG: Therapie von Fettstoffwechselstörungen. Dtsch Arztebl Int 2016; 113: 261-268
- Catapano AL et al.: 2016 ESC/EAS Guidelines for the management of dyslipidaemias. European Heart Journal 2016; 37: 2999-3058
- ESC Pocket Guidelines: Diagnostik und Therapie der Dyslipidämien (Version 2016), herausgegeben von der Deutschen Gesellschaft für Kardiologie (www.dgk.org)
Catapano AL et al.: 2016 ESC/EAS Guidelines for the management of dyslipidaemias. European Heart Journal 2016; 37: 2999-3058
2016 ESC/EAS Guidelines for the Management of Dyslipidaemias
https://leitlinien.dgk.org/2016/2016-esceas-guidelines-for-the-management-of-dyslipidaemias/
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
25.04.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Periphere neuropathische Schmerzen beim älteren Patienten - Behandlungsmöglichkeiten bei Polymedikation Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
07.05.2025 | 16:00 - 19:15
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme Programm |
Online |
4 CME-Punkte
kostenfrei
|
|
09.05.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Krämpfe der Skelettmuskulatur – Diagnostik, Therapie und Prophylaxe Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.