Akute Perikarditis
Bei der akuten Perikarditis (Entzündung des Herzbeutels) handelt es sich um ein entzündliches perikardiales Syndrom mit oder ohne Perikarderguss.
Einer akuten Perikarditis können vielfältige Ursachen zugrunde liegen, beispielsweise virale oder bakterielle Infektionen, immunologische Krankheitsbilder (z.B. systemischer Lupus erythematodes, rheumatisches Fieber), Urämie, Herzinfarkt, Trauma, Tumorerkrankungen, Strahlen- oder Pharmakotherapie.
ICD10-Code: I30-I32
Oft stechende Schmerzen hinter dem Sternum, linksthorakal oder epigastrisch. Die Schmerzen können sich durch Husten, Atmen oder Bewegung verstärken. Bei akuter Entzündung sind zudem Fieber, allgemeine Entzündungszeichen und Tachykardie möglich.
- Bei der Herzauskultation fällt bei frischer Entzündung oder wenig Erguss ein Perikardreiben mit Punctum maximum über der Herzbasis auf hochfrequentes, systolisch-diastolisches Geräusch, das sich keiner Herzklappe zuordnen lässt.
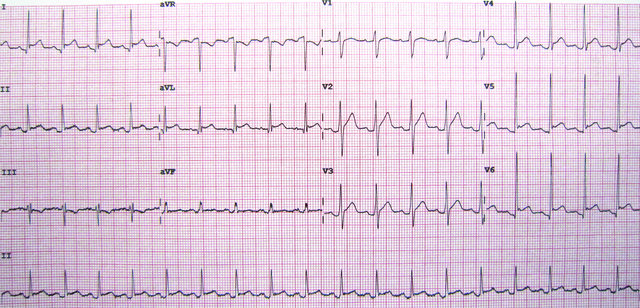
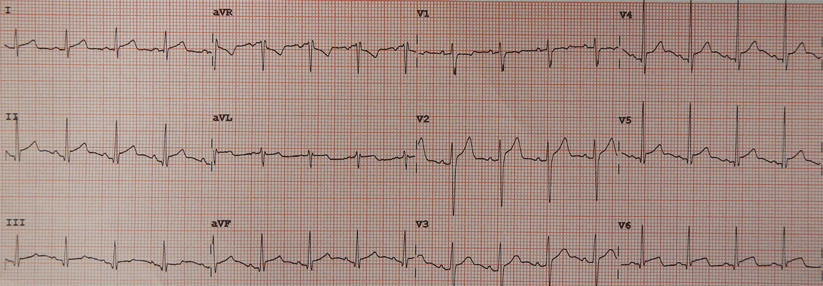
- EKG: ST-Hebung in vielen bzw. allen Ableitungen; PR-Senkung.
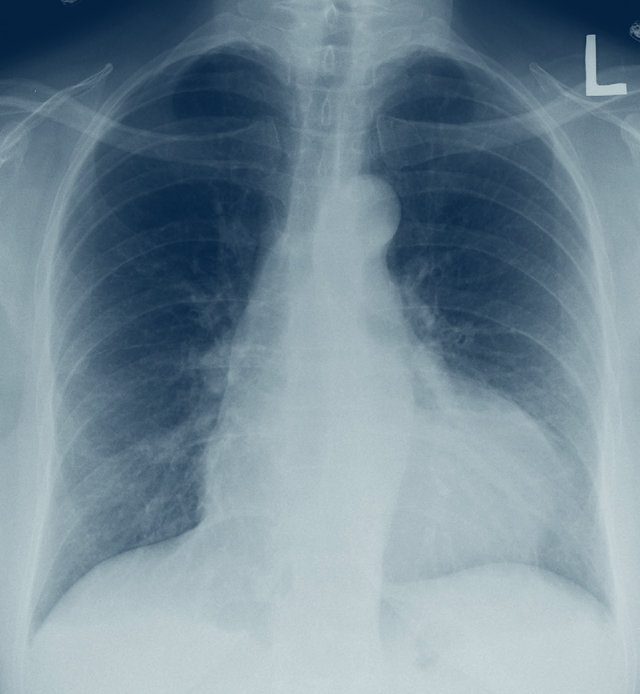
- Röntgen-Thorax: Vergrößerung des Herzschattens ohne pulmonale Stauung
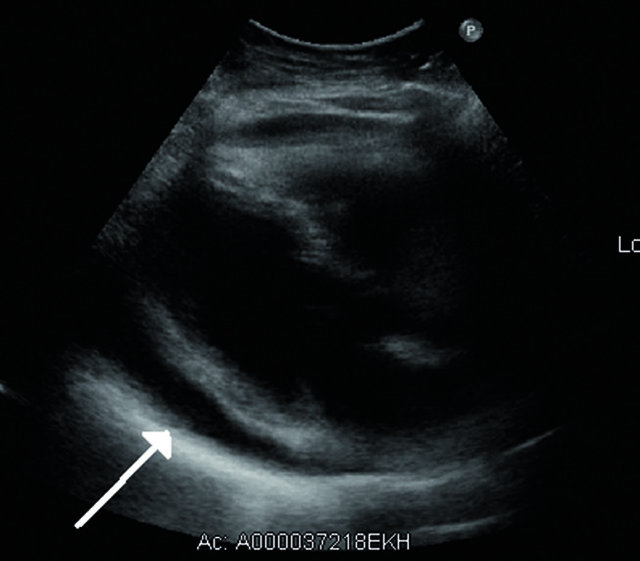
- Echokardiographie: Schneller und empfindlicher Ergussnachweis ab 50 ml (echofreier Bereich hinter dem Herzen, bei größerem Erguss auch vor dem Herzen). Bei Perikardtamponade Kollaps des rechten Vorhofs und Kompression der rechten Herzkammer.
- MRT/CT: Nachweis von Ergussflüssigkeit und möglicher Myokardbeteiligung.
Nach der ESC-Leitlinie aus dem Jahr 2015 kann eine akute Perikarditis diagnostiziert werden, wenn mindestens zwei der folgenden vier Kriterien vorliegen
- Perikarditische Thoraxschmerzen
- Perikardreiben
- Neue ST-Hebung in vielen Ableitungen oder PR-Senkung im EKG
- Neuer oder zunehmender Perikarderguss
Als zusätzliche unterstützende Befunde nennt die Leitlinie:
- Erhöhte Entzündungsmarker (CRP, BSG, Leukozyten)
- Nachweis eines Perikardergusses durch bildgebende Verfahren (Echokardiographie, CT, kardiales MRT)
- Bei vermuteter infektiöser Genese ist die Bestimmung von CRP, Leukozytenzahl und BSG sinnvoll.
- Evtl. Virusserologie und Kultur auf Bakterien und Mykobakterien.
In die differenzialdiagnostischen Überlegungen müssen andere Erkrankungen berücksichtigt werden, die mit Thoraxschmerzen einhergehen, z.B. Herzinfarkt und Pleuritis.
Auch die myogene Herzdilatation kann zu einer Vergrößerung des Herzschattens im Röntgenbild führen, allerdings liegen dann gleichzeitig oft Zeichen der Lungenstauung vor, und sonographisch kann kein Erguss nachgewiesen werden.
Laut Leitlinie sind ASS und NSAR die Säulen der Therapie bei akuter Perikarditis. Empfohlen werden z.B. ASS 750 bis 1000 mg alle 8 Stunden oder Ibuprofen 600 mg alle 8 Stunden. Die Anfangsdosis soll beibehalten werden, bis die Symptome abgeklungen sind und das CRP sich normalisiert hat. Anschließend kann die medikamentöse Therapie ausgeschlichen werden. Unter ASS oder NSAR sollte der Patient einen Magenschutz erhalten.
Colchicin 0,5 mg ein- oder zweimal täglich wird als Therapie der ersten Wahl bei akuter Perikarditis zusätzlich zu ASS und NSAR empfohlen.
Eine Indikation für Kortikosteroide liegt vor bei:
- Versagen der Erstlinientherapie und Ausschluss einer infektiösen Ursache
- Autoimmunerkrankungen.
Wenn möglich, muss das Grundleiden behandelt werden (z.B. Antibiotikagabe bei bakterieller Genese.
Sportverbot: Bei akuter Perikarditis sollte die körperliche Aktivität eingeschränkt bleiben, bis die Symptome abgeklungen sind und sich CRP, EKG und Echokardiographie normalisiert haben.
Bei drohender Herzbeuteltamponade muss eine Entlastungspunktion durchgeführt werden. Kommt es zu rezidivierenden Ergüssen, kann eine Perikarddrainage mittels Katheter sinnvoll sein.
Bei chronisch-rezidivierenden Ergüssen z.B. im Rahmen einer Urämie schafft eine Perikardfensterung zur Pleura oder zum Peritoneum Abhilfe.
Nach Herzoperationen kann es zu einem Postperikardiotomiesyndrom (PPS) mit entzündlichen Perikardveränderungen kommen. Studien belegen, dass Colchicin das Risiko eines PPS senken kann.
Als Komplikation einer akuten Perikarditis kann sich eine Herzbeuteltamponade mit Einflussstauung und Gefahr eines kardiogenen Schocks entwickeln. Daher muss bei drohender Herzbeuteltamponade eine Entlastungspunktion (Intensivstation!) unter Ultraschallkontrolle durchgeführt und ein Drainagekatheter eingeführt werden.
- Adler Y et al.: 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. European Heart Journal 2015; 36: 2921-2964
- ESC Pocket Guidelines: Perikarderkrankungen, Version 2015. Herausgegeben von der Deutschen Gesellschaft für Kardiologie. https://dgk.org
- Herold G et al.: Innere Medizin 2017. Eigenverlag, Köln 2017
- Stierle U (Hrsg.): Klinikleitfaden Kardiologie. 6. Aufl., Elsevier, München 2017.
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
25.04.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Periphere neuropathische Schmerzen beim älteren Patienten - Behandlungsmöglichkeiten bei Polymedikation Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
07.05.2025 | 16:00 - 19:15
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme Programm |
Online |
4 CME-Punkte
kostenfrei
|
|
09.05.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Krämpfe der Skelettmuskulatur – Diagnostik, Therapie und Prophylaxe Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.