CAR-T-Zellen gegen Lymphome in den Pipelines
 © istock/man_at_mouse
© istock/man_at_mouse
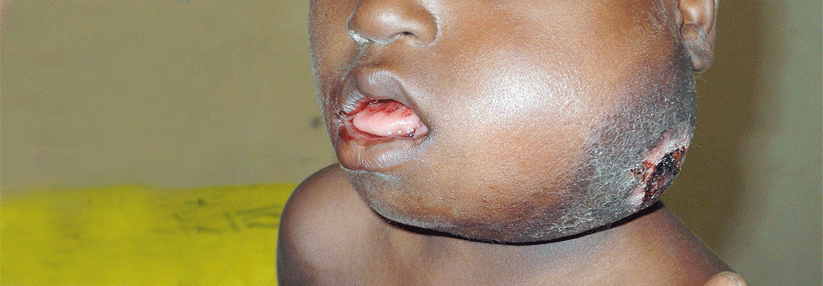
Das CD19-Antigen ist auf allen – auch malignen – B-Lymphozyten und damit auch auf den Zellen aller B-Zell-Lymphome zu finden. Vier US-amerikanische Zentren haben unabhängig gegen CD19 gerichtete CAR-T-Zellen erzeugt, die sich in Details des implantierten Antigen-Rezeptors unterscheiden und derzeit in Zusammenarbeit mit verschiedenen Herstellern für die Klinik entwickelt werden. In kleinen, meist monozentrischen Studien hat sich der Ansatz bei aggressiven B-Zell-Non-Hodgkin-Lymphomen (NHL) mit ihrer ausgesprochen schlechten Prognose als sehr vielversprechend erwiesen.
Die von der University of Pennsylvania in Philadelphia stammenden CTL019-Zellen werden derzeit neben der ALL in der Phase-II-Zulassungsstudie JULIET auch bei erwachsenen Patienten mit rezidiviertem oder refraktärem diffus-großzelligem B-Zell-Lymphom (DLBCL) getestet. Die einarmige, internationale Studie, deren Interimsanalyse Dr. Stephen Schuster, University of Pennsylvania-Penn Presbyterian Philadelphia, vorstellte, diente auch dem Nachweis, dass die komplexe Logistik praktikabel ist. Die Studie wurde in 27 Zentren, darunter auch drei in deutschen Universitätskliniken, auf vier Kontinenten durchgeführt: Die dem Patienten entnommenen T-Zellen wurden in gefrorenem Zustand an eines von zwei zentralen Labors geschickt, dort mit dem zusätzlichen Gen für den Antigenrezeptor versehen und zurückgeschickt, um dem Patienten wieder infundiert zu werden.
Hoher Anteil an Patienten mit Komplettremissionen
Von 141 eingeschlossenen Patienten bekamen bisher 85 jeweils median etwa 300 Millionen Zellen infundiert. Etwa die Hälfte von ihnen hatte vorher bereits eine autologe Stammzelltransplantation erhalten. Primärer Endpunkt der Studie war die beste Ansprechrate, die signifikant über den mit herkömmlichen Therapien erreichbaren 20 % liegen sollte.
Tatsächlich waren bei den 51 Patienten, die mindestens drei Monate lang nachbeobachtet worden sind, 59 % Remissionen nachweisbar, so Dr. Schuster (p < 0,0001 gegenüber dem Referenzwert von 20 %), darunter 43 % Komplettremissionen. Alle nach drei Monaten registrierten Komplettremissionen dauerten auch zum Auswertungszeitpunkt noch an und der Medianwert der Ansprechdauer ist noch nicht erreicht.
Zytokin-Release-Syndrom gut handhabbar
Die dramatischste Nebenwirkung bei dieser Art der Therapie ist ein Zytokin-Release-Syndrom, das mittlerweile in erfahrenen Händen gut gemanagt werden kann. In der JULIET-Studie wurde es bei 57 % der bisher behandelten Patienten beobachtet und war in 17 % der Fälle vom Grad 3 sowie in 9 % vom Grad 4 und führte in keinem Fall zum Tod. Es musste bei jedem vierten Patienten auf der Intensivstation und bei 16 % mit dem Interleukin-6-Antikörper Tocilizumab behandelt werden.
13 % entwickelten neurologische Nebenwirkungen vom Grad 3 oder 4, die mit supportiven Maßnahmen behandelt werden konnten und in keinem Fall ein Hirnödem einschlossen. Lange, d.h. mehr als vier Wochen anhaltende, Zytopenien traten bei etwa jedem fünften Patienten auf. Drei Patienten starben während der ersten 30 Tage nach Infusion der CAR-T-Zellen an einer Progression ihrer Lymphom-Erkrankung, aber kein Todesfall war auf die therapeutischen Zellen zurückzuführen.
Die Resultate zeigen, dass die verwendeten CAR-T-Zellen bei diesen Patienten mit ihrer ausgesprochen schlechten Prognose sehr wirksam sind, dass die erzielten Remissionen lange anhalten und dass die zentrale Herstellung der Zellen logistisch gut handhabbar ist.
CAR-T-Zellen
Zellen der NIH ebenfalls sehr wirksam
In der US-amerikanischen Phase-I/ II-Studie ZUMA-1 wurden von 111 eingeschlossenen Patienten mit refraktären aggressiven NHL letztlich 101 mit einem weiteren CD19-CAR-T- Zell-Präparat (KTE-C19, Axicabtagene Ciloleucel = Axi-Cel) behandelt, das an den National Institutes of Health (NIH) entwickelt wurde. Die NIH-Zellen erhielten neben 77 Patienten mit DLBCL hier auch 24 mit primär mediastinalen B-Zell- Lymphomen bzw. transformierten follikulären Lymphomen. Primärer Endpunkt war auch hier die objektive Ansprechrate, und das Ziel wurde mit 82 % erreicht, wie Professor Dr. Sattva Neelapu,MDAnderson Cancer Center, Houston, berichtete. Die Rate an Komplettremissionen betrug 54 % und war bei allen eingeschlossenen Entitäten ähnlich häufig und etwa siebenmal höher als in historischen Kollektiven von Patienten in vergleichbaren Krankheitsstadien (8 %; p < 0,0001). Nach median 8,7 Monaten wurden noch 44 % Remissionen registriert, von denen 39 % komplett waren. Die mediane Remissionsdauer lag bei insgesamt 8,2 Monaten; bei den Patienten mit Komplettremission war der Medianwert noch nicht erreicht, während er bei denen mit partieller Remission lediglich 1,9 Monate betrug. Nach sechs Monaten waren noch 80 % der Patienten am Leben. Die häufigsten Nebenwirkungen vom Grad 3 oder höher waren Neutropenien, Leukopenien, Anämien, febrile Neutropenien und Enzephalopathien. Zytokin-Release-Syndrome und neurologische Nebenwirkungen vom Grad ≥ 3 wurden bei 13 bzw. 28 % der Patienten beobachtet und waren mit Ausnahme einer Gedächtniseinschränkung vomGrad 1 alle reversibel. Es gab drei Todesfälle.Phase-I-Studie mit guter Verträglichkeit
Zwei weitere CD19-CAR-T-Zell- Präparate werden derzeit in Phase- I-Studien erprobt: So wird in der multizentrischen Studie TRANSCEND NHL 001 ein Präparat bei bisher 67 Patienten mit rezidivierten oder refraktären aggressiven Lymphomen getestet, so Dr. Jeremy Slade Abramson, Massachusetts General Hospital Boston. In verschiedenen Dosierungsgruppen wurde eine mittlere Ansprechrate von 76 % bei 52 % Komplettremissionen erzielt; in einer Subkohorte von Patienten mit DLBCL lagen die Werte mit 86 % bzw. 59 % noch etwas höher. Das Sicherheitsprofil ist hier so gut, dass sogar über eine ambulante Behandlung nachgedacht wird, so Dr. Abramson. Mit einem optimierten Protokoll soll die DLBCL-Kohorte noch in diesem Jahr in eine Zulassungsstudie übergeführt werden. Quelle: Kongressbericht, 14th International Conference on Malignant Lymphoma 2017Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).