Im Rahmen unserer Website-Modernisierung arbeiten wir kontinuierlich daran, Ihnen noch bessere und aktuellere Informationen zu bieten. Diese Seite wird in Kürze mit frischen Inhalten und einem zeitgemäßen Design überarbeitet.
Anaphylaxie
Unter Anaphylaxie versteht man eine akute systemische Reaktion mit Symptomen einer allergischen Sofortreaktion, die den ganzen Organismus erfassen kann und in Form des anaphylaktischen Schocks potenziell lebensbedrohlich ist.
Ursächlich liegt der Anaphylaxie meist eine immunologische Reaktion (i.d.R. Immunglobulin-E-vermittelte Allergie) zugrunde. Seltener können auch Immunglobuline anderer Klassen über die Bildung zirkulierender Immunkomplexe eine Anaphylaxie auslösen (z.B. Immunkomplex-Anaphylaxie).
Verursacht werden die Symptome anaphylaktischer Reaktionen durch die Freisetzung verschiedener Mediatoren (z.B. Histamin, Prostaglandine, Leuko triene, Tryptase, plättchenaktivierender Faktor, Zytokine, Chemokine) aus Mastzellen und basophilen Granulozyten.
Im Kindesalter rufen am häufigsten Nahrungsmittel anaphylaktische Reaktionen hervor, gefolgt von Insektengiften. Jungen sind hier häufiger betroffen als Mädchen – nach der Pubertät ist das Geschlechterverhältnis gleich.
Die häufigsten Auslöser bei Erwachsenen sind dagegen Insektengifte (vor allem Wespengift, gefolgt von Bienengift) sowie Reaktionen auf Medikamente. Nahrungsmittel spielen nur noch eine untergeordnete Rolle.
Bei Patienten mit erhöhter basaler Serumtryptase und/oder Mastozytose können Anaphylaxien besonders schwer verlaufen. Risikofaktoren für besonders schwere Reaktionen (Grad III und IV) sind ansonsten hohes Lebensalter, schwere Herz-Kreislauf-Erkrankungen, sowie ein bestehendes und insbesondere schlecht eingestelltes Asthma bronchiale. Auch bestimmte Medikamente wie ACE-Hemmer, Betablocker oder NSAR können die Symptome einer Anaphylaxie verstärken.
ICD10-Code: T78.0, T78.2, T80.5, T88.6
Anaphylaktische Reaktionen manifestieren sich im Wesentlichen an Haut, Atemwegen, Gastrointestinaltrakt und kardiovaskulärem System und werden in Schweregraden klassifiziert:
Schweregrad I:
Haut- und subjektive Allgemeinsymptome: Juckreiz, Flush, Urtikaria, Angioödem
Abdomen: -
Respirationstrakt: -
Herzkreislauf: -
Schweregrad II:
Haut- und subjektive Allgemeinsymptome: Juckreiz, Flush, Urtikaria, Angioödem
Abdomen: Nausea, Krämpfe, Erbrechen
Respirationstrakt: Rhonorrhö, Heiserkeit, Dyspnoe
Herzkreislauf: Tachykardie (mehr als 20/min), Hypertension (weniger als 20 mm/HG systolisch), Arrythmie
Schweregrad III:
Haut- und subjektive Allgemeinsymptome: Juckreiz, Flush, Urtikaria, Angioödem
Abdomen: Erbrechen, Defäkation
Respirationstrakt: Larynxödem, Bronchospasmus, Zyanose
Herzkreislauf: Schock
Schweregrad IV:
Haut- und subjektive Allgemeinsymptome: Juckreiz, Flush, Urtikaria, Angioödem
Abdomen: Erbrechen, Defäkation
Respirationstrakt: Atemstillstand
Herzkreislauf: Kreislaufstillstand
Zu Beginn einer Anaphylaxie können Prodromalsymptome wie Juckreiz bzw. Brennen an Handinnenflächen, Fußsohlen oder im Genitalbereich, metallischer Geschmack, Angstgefühle, Kopfschmerzen oder Desorientierung auftreten.
Alle Symptome können einzeln oder in unterschiedlichen Kombinationen auftreten. Kreislaufprobleme können sich beispielsweise auch ohne Haut- oder Atembeschwerden manifestieren, was die Diagnose erschwert.
Alle anaphylaktische Reaktionen können spontan zum Stillstand gelangen, aber auch trotz adäquater Therapie fortschreiten.
Bei der Untersuchung weist die typische Anamnese mit plötzlichem Auftreten nach möglichem Allergenkontakt auf die Diagnose.
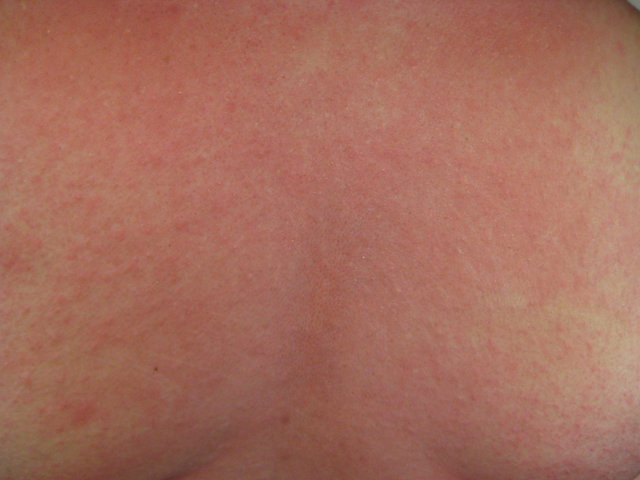
Haut und Schleimhäute: Juckreiz, Erythem („Flush“), Urtikaria, Angio- (Quincke-)Ödem auch an Hautarealen, die keinen direkten Kontakt mit dem auslösenden Allergen hatten (systemische Ausbreitung)
Obere Atemwege: Schwellung von Uvula und Zunge, kloßige Sprache, Schluckbeschwerden, inspiratorischer Stridor
Untere Atemwege: Bronchokonstriktion mit Giemen, verlängertes Exspirium, Tachydyspnoe, bei schweren Formen evtl. Zyanose und Lungenödem
Gastrointestinaltrakt: krampfartige Bauchschmerzen, Übelkeit, Erbrechen, Diarrhoe, verstärkte Darmmotorik mit Meteorismus
Herz-Kreislaufsystem: Hämokonzentration und Hypovolämie, gefolgt von arterieller Hypotension und Tachy kardie, evtl. direkte kardiale Symptome wie Arrhythmie oder Bradykardie
ZNS: Unruhe oder Rückzugsverhalten, Kopfschmerzen, zerebrale Krämpfe, Bewusstseinseinschränkung und Bewusstlosigkeit
Nach äquater Akutversorgung kann es hilfreich sein, im Blut Mediatoren wie Serumtryptase zu bestimmen. Idealerweise sollte die Blutentnahme etwa ein bis drei Stunden nach dem Einsetzen der Anaphylaxie erfolgen und der Wert, falls möglich, im Vergleich zur basalen Serumtryptase beurteilt werden.
Ist das auslösende Allergen noch nicht bekannt, muss nach jeder anaphylaktischen Reaktionen eine allergische Basisdiagnostik mit Hauttest und Bestimmung von spezifischem IgE erfolgen.
Kardiovaskuläre Erkrankungen:
- vasovagale Synkope
- kardiogener Schock
- Herzrhythmusstörungen
- hypertone Krise
- Lungenembolie
- Herzinfarkt
Endokrinologische Erkrankungen:
- Karzinoidsyndrom
- Phäochromozytom
- thyreotoxische Krise
- Hypoglykämie
Neuropsychiatrische Erkrankungen
- Hyperventilationssyndrom
- Angst- und Panikstörungen
- Dissoziative Störungen und Konversion (z.B. Globus hystericus)
- Psychosen
- Artefakte (Münchhausen-Syndrom)
- Somatoforme Störungen (z.B. psychogene Atemnot, „vocal cord dysfunction“)
- Epilepsie
- Koma (z.B. metabolisch, traumatisch)
Atemwegserkrankungen
- Status asthmaticus (ohne Beteiligung weiterer Organe)
- akute stenosierende Laryngotracheitis
- tracheale/bronchiale Obstruktion (z.B. Fremdkörper)
Hauterkrankungen
- Urtikariaerkrankungen
- hereditäres/erworbenes angioneurotisches Ödem
Pharmakologische/ toxische Reaktionen
- Ethanol
- Histaminose z.B. bei Fischvergiftung (Scombroid)
- Opiate (Morphin)
- Hoigné-Syndrom
Die Therapie erfolgt je nach Schweregrad und Zeitpunkt (siehe Notfall).
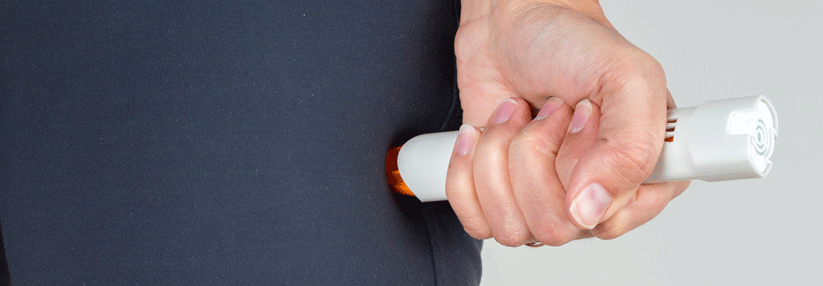
Das wichtigste Medikament in der Akuttherapie ist Adrenalin
- antagonisiert die wichtigsten Pathomechanismen der Anaphylaxie
- bei nicht reanimationspflichtigen Patienten sofortige intramuskuläre Applikation von 0,3–0,5 mg Adrenalin (ab 30–50 kg KG) in die Außenseite des Oberschenkels
- In Abhängigkeit von den Nebenwirkungen kann die Injektion bei nicht ausreichender Wirkung alle 5–10 min. wiederholt werden.
- subkutane Injektion von Adrenalin wird wegen unsicherer Resorption nicht mehr empfohlen.
- bei fehlender Stabilisierung und drohender Dekompensation Adrenalin i.v.
- Bei Larynxödem und Bronchkonstriktion evtl. zusätzliche inhalative Anwendung von Adrenalin
In bedrohlichen Situationen können von Notärzten und unter intensivmedizinischen Bedingungen mit Monitorkontrolle auch andere vasoaktive Substanzen wie Dopamin, Noradrenalin oder Vasopressin angewandt werden.
Antihistaminika
Zur Blockade der Histaminwirkung sollte schon im Anfangsstadium ein Antihistaminikum verabreicht werden.
- Zur empfohlenen intravenösen Therapie stehen nur die H1-Antihistaminika der 1. Generation Dimetinden (0,1 mg/ kg KG) und Clemastin (0,05 mg/kg KG) mit den be- kannten sedierenden Nebenwirkungen zur Verfügung
- Bei oraler Therapie mit (nicht für die Anaphylaxie zugelassenen) Antihistminika der 2. Geneeration sollte die maximal zugelassene Dosis verabreicht werden (evtl. auch höher)
Glukokortikoide
Glukokortikoide spielen aufgrund des langsamen Wirkeintritts in der akuten Phase einer anaphylaktischen Reaktion therapeutisch eine untergeordnete Rolle. Sinnvoll kann der Einsatz aber bei Asthma und bei protrahierten Verläufen sein.
Wie bei allen allergischen Erkrankungen sollte das Allergen zukünftig gemieden werden. Das ist allerdings nicht immer zuverlässig möglich. Entsprechend sollte ein Notfallset mit einem Adrenalin-Autoinjektor, Antihistaminikum, Glukokotrikoid, bei Asthma auch Beta-2-Adrenozeptoragonist, Anaphylaxie-Pass sowie Anaphylaxie-Notfallplan mitgeführt werden.
Die Notfalltherapie muss zeitnah und symptomgerecht erfolgen. Im ersten Schritt sollte, wenn möglich, die Allergenexposition gestoppt werden. Danach folgt eine Basisuntersuchung mit Beurteilung des Schweregrades und es wird ein i.v.-Zugang (alternativ eine intraossärer Zugang) gelegt.
Bei einer Anaphylaxie mit Herz-Kreislauf-Stillstand muss sofort eine Reanimation mit Druckmassage und Beatmung begonnen und ein Defibrillator angelegt werden. Bei Kammerflimmern ist eine Früh-Defibrillation durchzuführen.
Die Atemwege werden möglichst durch eine endotracheale Intubation gesichert, über die Sauerstoff zugeführt wird. Der Volumenmangel muss mit einer forcierten Volumensubstitution ausgeglichen werden.
Die Patienten sollten zur weiteren Behandlung so schnell wie möglich auf eine Intensivstation verlegt werden.
Deutsche Gesellschaft für Allergologie und klinische Immunologie (DGAKI):
Anaphylaxie: Akuttherapie und Management
Quellen:
https://www.allergieinformationsdienst.de/krankheitsbilder/anaphylaxie/praevention.html
https://www.ecarf.org/info-portal/erkrankungen/anaphylaxie/
Werner E. Gerabek: Anaphylaxie. In: Werner E. Gerabek u. a. (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 55
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
Keine Fortbildung für diesen Fachbereich gefunden
Alle FortbildungenDiese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.