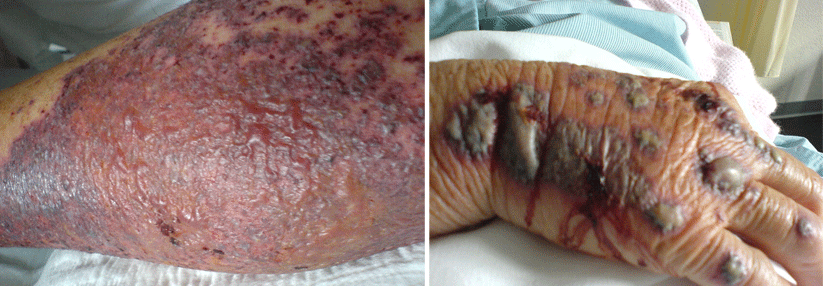
Die Vaskulitis wurde erst entdeckt, als sich die Haut der Lungenkranken auflöste
 Der zerstörerische Inhalt ermöglicht es
Eosinophilen, große Parasiten abzutöten. Manchmal geht der Schuss aber nach hinten los.
© iStock.com/Dr_Microbe
Der zerstörerische Inhalt ermöglicht es
Eosinophilen, große Parasiten abzutöten. Manchmal geht der Schuss aber nach hinten los.
© iStock.com/Dr_Microbe
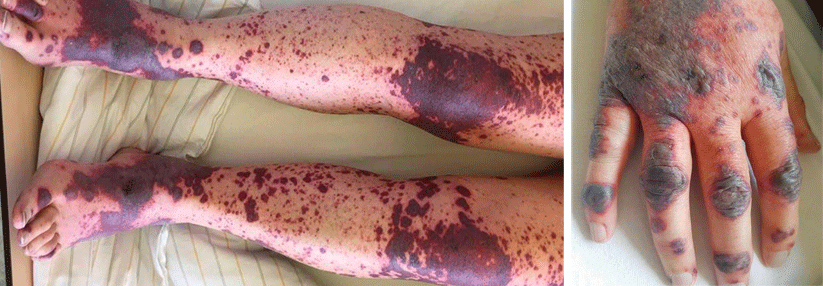
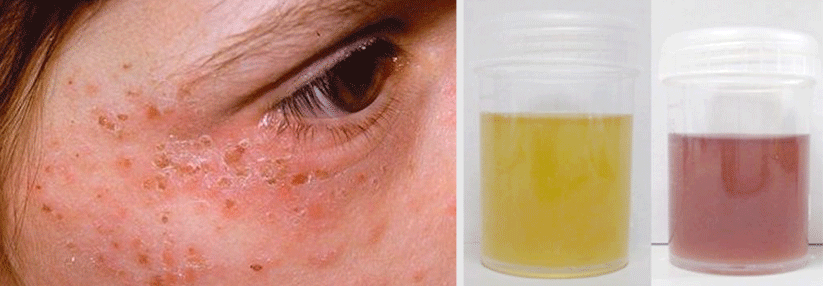
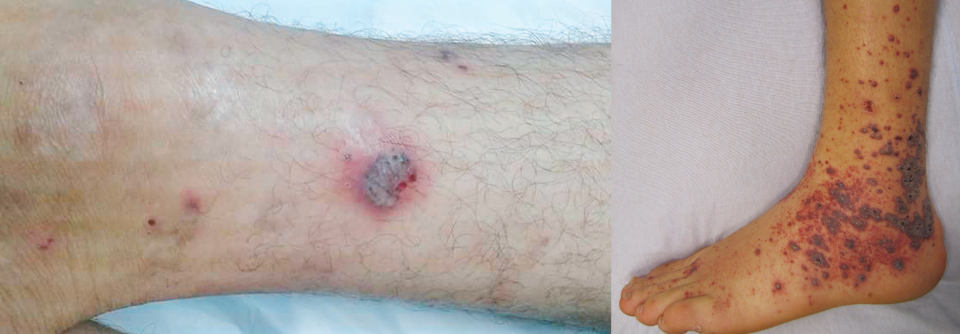
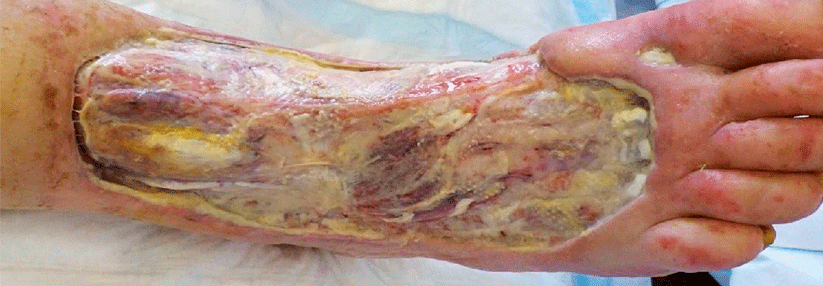
Eine 55-jährige Asthmatikerin suchte wegen chronischer Müdigkeit, Abgeschlagenheit, Myalgien und rezidivierenden Hautläsionen die Klinik für Innere Medizin des Kantonsspitals in Münsterlingen auf. Bei der klinischen Untersuchung zeigten sich neben obstruktiven Atemgeräuschen ca. 5 mm große, teilweise erhabene, livide Läsionen im Bereich der Unterschenkel, die weder schmerzhaft noch wegdrückbar waren. Im Labor fielen eine ausgeprägte Eosinophilie (11 G/l), eine Anämie (Hb 70 g/l) sowie eine humorale Entzündungsaktivität auf.
Erkrankung tritt überwiegend im mittleren Alter auf
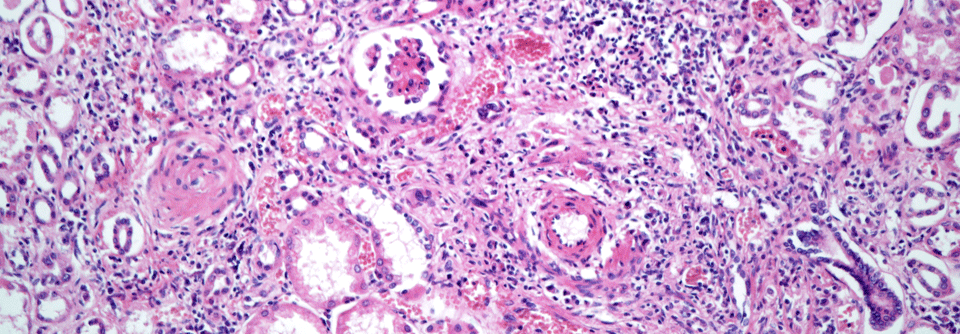
Als die Suche nach HIV, Parasiten, einer gastrointestinalen Blutungsquelle und einer hämatologischen Neoplasie erfolglos blieb, nahm der Verdacht, dass es sich um eine Systemerkrankung handeln könnte, zu, berichten Dr. Tasja Andrees und ihre Kollegen. Der Rheumafaktornachweis war positiv, der IgG4-Spiegel deutlich erhöht. ANA, ANCA, Anti-CCP sowie Kryoglobuline waren negativ. Die Hautbiopsie ergab eine leukozytoklastische Kleingefäßvaskulitis. Das infolge eines auffälligen EKGs veranlasste Kardio-MRT zeigte ein diffuses subendokardiales „late enhancement“ und einen kleinen linksventrikulären Thrombus.
Basierend auf den Befunden stellten die Kollegen die Diagnose einer eosinophilen Granulomatose mit Polyangiitis (EGPA) und leiteten eine dreitägige Methylprednisolon-Pulstherapie mit anschließendem Ausschleichen ein. Aufgrund der schwerwiegenden Organbeteiligung entschieden sie sich für eine Remissionsinduktionstherapie mit Cyclophosphamid. Anschließend verabreichten sie Azathioprin als erhaltende Therapie. Als Antikoagulans erhielt die Patientin Phenprocoumon. Die Symptome besserten sich rasch und auch die Laborwerte normalisierten sich.
Die EGPA (früher Churg-Strauss-Syndrom) ist eine Vaskulitis der kleineren bis mittleren Gefäße und betrifft überwiegend Patienten mittleren Alters. Die Diagnose gilt nach den „Chapel-Hill“-Kriterien als gesichert, wenn ein Asthma bronchiale, eine Blut- und Gewebeeosinophilie (Respirationstrakt) sowie eine Vaskulitis vorliegen.
Methotrexat und Azathioprin geben
Eine ANCA-Positivität lässt sich bei etwa 30–40 % der Patienten nachweisen. Während bei dieser Form meist die Niere (Pauci-Immun-Glomerulonephritis) betroffen ist, manifestiert sich die ANCA-negative EGPA kardiopulmonal mit eosinophiler Peri-/Myokarditis, migratorischer Lungeninfiltration, allergischer Diathese mit Asthma bronchiale und polypöser Rhinosinusitis. In der Regel erfolgt die Therapie mit Methotrexat und Azathioprin. Sind wie im Fallbeispiel außer der Lunge noch weitere Organe beteiligt, empfiehlt sich eine intensivierte Induktion mit anschließender Erhaltungstherapie.
Quelle: Andrees T et al. Swiss Med Forum 2018; 18: 840-843
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).