Schon bei Verdacht auf eine Großgefäßvaskulitis Kortikosteroide geben
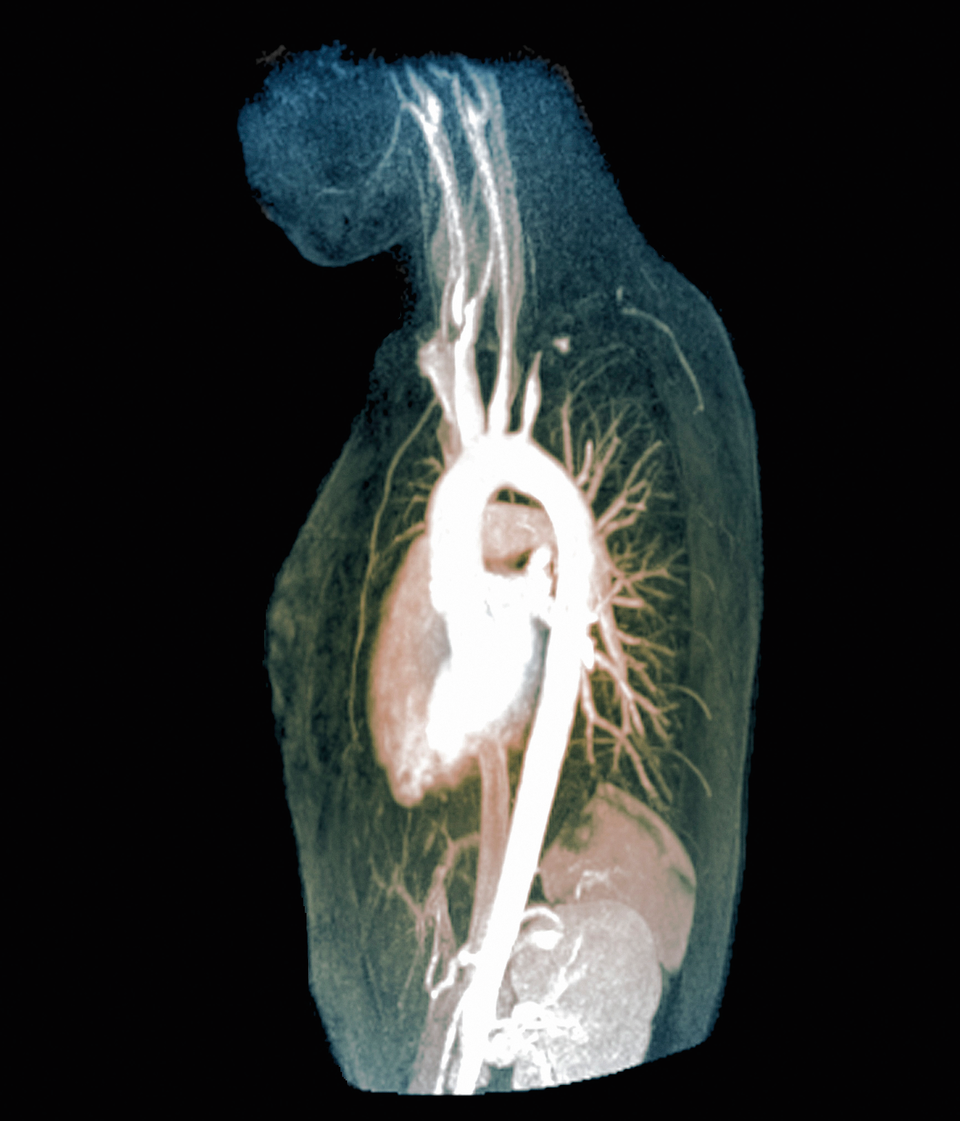
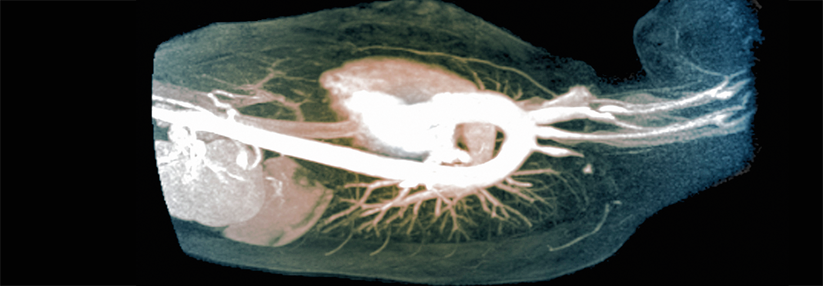 Eine weitere Art der Großgefäßvaskulitis ist die Takayasu-Arteriitis.
© Science Photo Library/Zephyr
Eine weitere Art der Großgefäßvaskulitis ist die Takayasu-Arteriitis.
© Science Photo Library/Zephyr
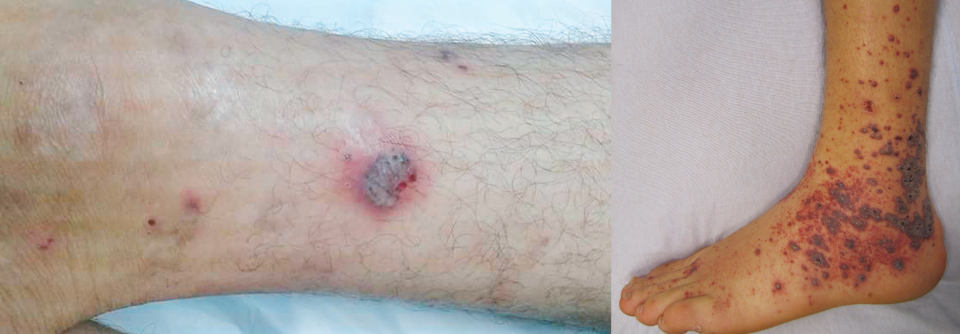
Großgefäßvaskulitiden befallen hauptsächlich die Aorta und die von ihr abgehenden Arterien. Als häufigste Form gilt die Riesenzellarteriitis (RZA). Zu ihren Prädilektionsstellen zählen die Äste der Karotiden und Vertebralarterien. An RZA erkranken überwiegend Frauen, meist jenseits des 50. Lebensjahres. Es gibt noch eine zweite Großgefäßvaskulitis, die Takayasu-Arteriitis (TAK). Diese ist zwar nicht minder gefährlich, aber eher selten (siehe Kasten und Abbildung).
Takayasu-Arteriitis (TAK)
- nach drei Monaten ca. 15–20 mg/d
- nach einem Jahr ≤ 10 mg/d
- Absetzen: nur nach längerer Remission empfohlen
Entzündungsmarker sind nicht immer erhöht
Wichtige Hinweise liefert bereits die Anamnese (s. Tabelle). Bei der klinischen Untersuchung geht es vor allem um arterielle Veränderungen (Pulsdefizit, Strömungsgeräusch, Blutdruckseitendifferenz etc.). Labordiagnostisch fällt in der Regel eine Erhöhung von BSG und CRP auf, diese kann aber auch fehlen (bei ca. 4 %). Spezifische Biomarker sind bisher nicht bekannt, heißt es in der S2k-Leitlinie zum Management der Großvaskulitiden, die unter Federführung der Deutschen Gesellschaft für Rheumatologie entstand.| Wichtige klinische Hinweise | |
|---|---|
| Großgefäßvaskulitiden allgemein | |
| |
| Riesenzellarteriitis | Takayasu-Arteriitis |
|
|
Prednisolondosis schrittweise auf ≤ 5 mg/d reduzieren
Patienten mit akutem Visusverlust oder Amaurosis fugax erhalten schon bei begründetem RZA-Verdacht eine intravenöse Pulstherapie mit 500–1000 mg/d Methylprednisolon – Dauer drei bis fünf Tage. Diese Behandlung dient vor allem dem Schutz des kontralateralen Auges und soll ein Fortschreiten des Visusverlusts bis zur vollständigen Erblindung verhindern. Eine Verbesserung der Sehfähigkeit ist bisher nicht nachgewiesen. Zur Kontrolle einer aktiven Riesenzellarteriitis ohne Sehstörungen oder anderen ischämischen Komplikationen genügt in der Regel eine Tagesdosis von 40–60 mg Prednisolonäquivalent. Nach dem Erreichen einer Remission wird die Dosis schrittweise gesenkt – möglichst bis auf etwa 10–15 mg/d nach drei Monaten. In der Folgezeit gilt es, für jeden einzelnen Patienten die niedrigste effektive Dosis zu ermitteln. Anvisiert wird eine tägliche Zufuhr ≤ 5 mg nach einem Jahr. Ein weiteres Ausschleichen bzw. Absetzen sollte erst nach einer längeren rezidivfreien Remission versucht werden. Ein ideales Reduktionsschema gibt es bisher nicht, die Dosis wird anhand von Klinik und Entzündungswerten individuell ermittelt. Viele Patienten mit Riesenzellarteriitis erleiden unter der steroidalen Monotherapie Rezidive. Bei einem schweren Rückfall raten Leitlinienautoren zu einer Steroidgabe in der gleichen Dosis wie bei der Initialbehandlung. Bei einem leichten Wiederaufflackern genügt die letzte wirksame Dosis. Zusätzlich sollte eine steroidsparende Therapie mit dem Interleukin-6-Rezeptorantagonisten Tocilizumab begonnen (oder optimiert) werden. Alternativ kommt auch Methotrexat in Betracht. Beide ermöglichen es, die Steroiddosis schneller zu senken. Indiziert ist die Behandlung zudem bereits bei Patienten mit gesteigertem Kortikoidbedarf oder erhöhtem Risiko für Komplikationen wie Hypertonie, Diabetes und osteoporotische Frakturen. Für die Kombination mit Tocilizumab bzw. Methotrexat ließ sich eine signifikante Reduktion der Rezidivrate bei deutlich verringertem Steroidbedarf zeigen. Hält die Remission an, kann man die Therapie deeskalieren bzw. über einen Therapiestopp nachdenken.Verlaufskontrolle im ersten Jahr alle ein bis drei Monate
Revaskularisierende Eingriffe sollten bei Patienten mit Großgefäßvaskulitis nur in Remissionsphasen erfolgen. Eine Ausnahme bilden schwerwiegende Akutkomplikationen wie Aortendissektion oder Schlaganfall. Außerdem raten die Leitlinienautoren, die Indikation auf Perfusionsstörungen zu begrenzen, die Organe bzw. Extremitäten gefährden oder die Lebensqualität empfindlich einschränken. Wegen der jederzeit drohenden Verschlechterung benötigen Patienten mit Großgefäßvaskulitis eine engmaschige Verlaufskontrolle (mindestens Klinik, BSG und CRP), z.B.- im ersten Jahr alle ein bis drei Monate,
- nach einem Jahr alle drei bis sechs Monate,
- während der rezidivfreien Remission jährliche Kontrollen.
Quelle: S2k Leitlinie „Management der Großgefäßvaskulitiden“ AWMF-Register-Nr. 060-007, www.awmf.org
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).