Antikoagulation: Wie die moderne Therapie von Thrombose und Embolie funktioniert
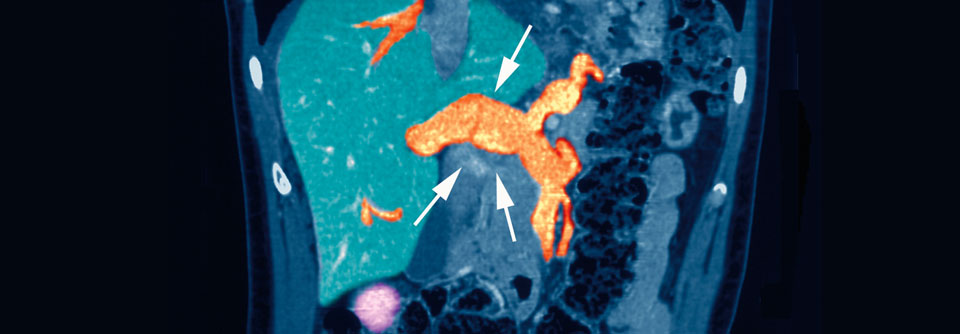
 Bei gesicherter Thrombose beginnt die Therapie mit NMH, Fondaparinux, Apixaban oder Rivaroxaban.
© Axel Kock – stock.adobe.com
Bei gesicherter Thrombose beginnt die Therapie mit NMH, Fondaparinux, Apixaban oder Rivaroxaban.
© Axel Kock – stock.adobe.com
Die Hoffnung, dass mit Einführung der nicht-Vitamin-K-antagonistischen oralen Antikoagulanzien (NOAK) alles einfach wird, hat sich nicht erfüllt, schreiben Dr. Johannes Renczes und Professor Dr. Edelgard Lindhoff-Last vom Cardioangiologischen Centrum Bethanien in Frankfurt. Stattdessen stehe man sehr oft vor der Frage, womit und wie lange man einen Patienten antikoagulieren soll.
Derzeit stehen vier NOAK für die Therapie und Rezidivprophylaxe von tiefer Venenthrombose (TVT) und Lungenembolie (LE) zur Verfügung: der Thrombininhibitor Dabigatran und die drei Faktor-Xa-Hemmer Rivaroxaban, Apixaban und Edoxaban. Allen wird durch entsprechende Studien der Rücken gestärkt.
Bridging mit NMH erübrigt sich vor einfachen Eingriffen
Im Vergleich zur subkutanen Heparingabe ist die orale Therapie für die Patienten deutlich angenehmer. Gegenüber den Vitamin-K-Antagonisten (VKA) bieten wiederum die NOAK einige Vorteile, wie die Autoren darlegen:
- Bei einer Therapie mit NOAK entfallen die Kontrollen des Gerinnungsstatus, in Notfallsituationen oder bei Adhärenzproblemen kann man den Medikamentenspiegel (verdünnte Thrombinzeit oder Anti-Xa-Spiegel) messen.
- Die Häufigkeit und Gefahr von schweren, vor allem von intrazerebralen Blutungskomplikationen liegt im Vergleich zu den VKA niedriger.
- Vor einfachen Eingriffen ist ein Bridging z.B. mit niedermolekularem Heparin (NMH) wegen der rasch einsetzenden Wirkung der NOAK und ihrer kurzen Halbwertszeit nicht erforderlich.
Um z.B. vor einer Notoperation oder im Fall einer lebensbedrohlichen Blutung ad hoc reagieren zu können, wurden für NOAK gleichzeitig entsprechende Antidots entwickelt. Idaruzicumab ist bereits zur raschen und spezifischen Aufhebung der dabigatraninduzierten Gerinnungshemmung zugelassen. Das zweite spezifische Antidot für die Faktor-Xa-Antagonisten, Andexanet alfa, wartet derzeit (Stand Juli 2019) noch auf seine europäische Zulassung.
Was bedeutet dies nun konkret für die Therapie? Die meisten Empfehlungen gelten für Patienten mit tiefer Beinvenenthrombose und solchen mit Lungenembolie gleichermaßen. Eine der Ausnahmen: Eine TVT wird in der Regel ambulant behandelt, bei LE gilt dies dagegen nur für Patienten mit geringem Risiko.
Ist die Diagnose gesichert, startet umgehend die therapeutische Antikoagulation, ggf. kann sie auch schon bei hoher klinischer Wahrscheinlichkeit vor der beweisenden Bildgebung erfolgen. Initial erhält der Patient ein NMH, Fondaparinux, Apixaban oder Rivaroxaban. Nach fünf Tagen NMH-Applikation kann auch auf Dabigatran oder Edoxaban umgestellt werden. Nur in Ausnahmefällen (u.a. schwere Niereninsuffizienz, extreme Adipositas, peripartal) besteht eine Indikation für unfraktioniertes Heparin. Vitamin-K-Antagonisten werden bis zum Erreichen eines wirksamen Spiegels überlappend mit Heparin oder Fondaparinux gegeben.
Therapie-Zeitplan
Erfahrung des Arztes spielt eine wichtige Rolle
Laut einer Metaanalyse der Daten von fast 25 000 Patienten steht die Initialtherapie mit NOAK der mit NMH plus VKA in nichts nach. Viel wichtiger als eine generelle Medikamenten-Rangordnung seien individuelle Patientenaspekte und die Erfahrung des Arztes, betonen Dr. Renczes und Dr. Lindhoff-Last. In der Erhaltungstherapie und Rezidivprophylaxe galten die Vitamin-K-Antagonisten lange Zeit unangefochten als Therapiestandard. Allerdings verursachen sie häufig Blutungskomplikationen (2–5 % pro Jahr) und bis zu 400 bekannte Wechselwirkungen mit anderen Medikamenten. Zusätzlich ist das im deutschsprachigen Raum am häufigsten verordnete Phenprocoumon bei stark eingeschränkter Nierenfunktion kontraindiziert.NOAK-Therapie per Ausweis dokumentieren
Seit etwa einem Jahrzehnt machen die NOAK den VKA Konkurrenz. Bezüglich der Blutungsrate erzielten die derzeit zugelassenen vier Wirkstoffe teilweise bessere Ergebnisse als die VKA (Rivaroxaban, Apixaban, Edoxaban) oder lagen zumindest gleichauf (Dabigatran). Sie bieten vor allem in der kurzen, bis zu sechs Monate dauernden Erhaltungstherapie Vorteile, da eine Einstellung auf VKA oft mehrere Wochen benötigt. Trotz des meist geringeren Blutungsrisikos und der einfachen oralen Anwendung, darf man nicht unterschätzen, wie tief auch die NOAK in das Gerinnungssystem eingreifen, erinnern Dr. Renzces und Dr. Lindhoff-Last. Auch die mit diesen Substanzen behandelten Patienten brauchen eine Schulung und einen Antikoagulanzien-Ausweis. Und noch einen Aspekt betonen die Kollegen: Einmal täglich anzuwendende orale Medikamente werden maximal zu 80 % eingenommen, mit zunehmender Zahl der Tagesdosen fällt die Quote noch geringer aus.Quelle: Renczes J, Lindhoff-Last E. Internist 2019; 60: 644-655
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).