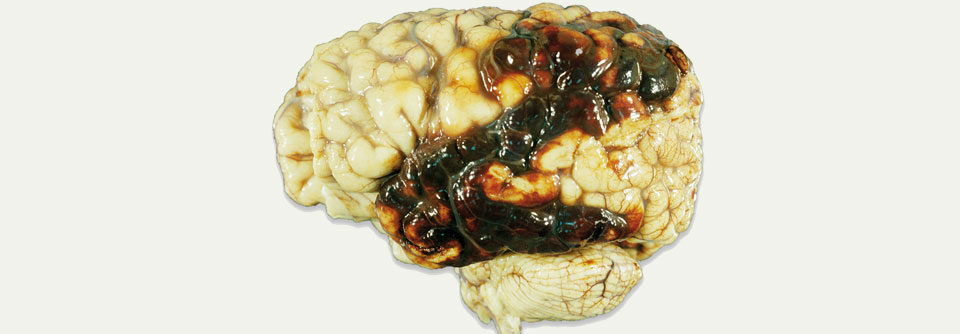
Blutungen unter NOAK für gewöhnlich gut beherrschbar – sogar ohne Antidot
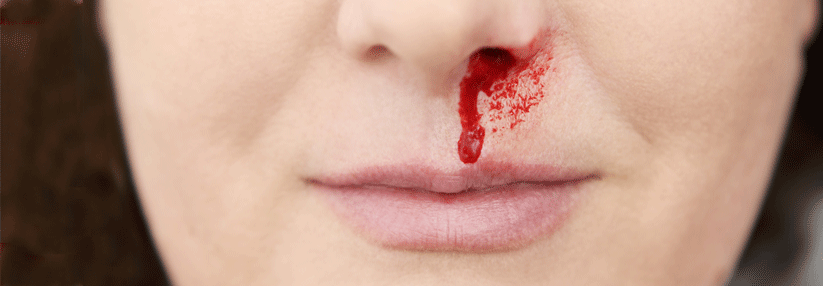
 Oft machen sich die Ärzte mehr Sorgen um die Blutungen als um die Schlaganfälle.
© fotolia/Ezume Images
Oft machen sich die Ärzte mehr Sorgen um die Blutungen als um die Schlaganfälle.
© fotolia/Ezume Images
Wenn wir nicht-Vitamin-K-antagonistische orale Antikoagulanzien (NOAK) richtig bei unseren Patienten mit Vorhofflimmern einsetzen, werden wir Morbidität und Mortalität nachhaltig beeinflussen“, betonte der Kollege vom UniversitätsSpital Zürich. Dazu gehöre auch, bei der Wirkstoffauswahl mögliche Wechselwirkungen zu beachten.
Diese kommen bei den NOAK wesentlich seltener vor als bei den Cumarinen – nach Erfahrung von Prof. Steffel eine häufig unterschätzte Tatsache. Relevant sind primär Interaktionen über P-Glykoprotein (nicht bei Dabigatran und Edoxaban) und CYP-3A4 (alle NOAK). Von den häufig verwendeten Kardiaka kann vor allem das Antiarrhythmikum Dronedaron die Konzentration von Dabigatran und Rivaroxaban deutlich anheben. Wechselwirkungen kommen zudem bei onkologischen Medikamenten vor oder bei Antikonvulsiva. Vielfach sind die Effekte aber kaum untersucht, sodass sich schwer vorhersagen lässt, ob eine bestimmte Kombination zu Problemen führen wird oder nicht, sagte der Kardiologe.
Ein weiterer wichtiger Aspekt ist für ihn, wie Blutungen unter NOAK zu behandeln und welche Konsequenzen zu ziehen sind. Grundsätzlich falsch wäre es, aus Angst vor weiteren Blutungen gar nicht mehr zu antikoagulieren, allerdings: „Sehr zum Unmut unserer neurologischen Kollegen machen wir Kardiologen uns viel mehr Sorgen um Blutungen als um Schlaganfälle. Blutet ein Patient unter Antikoagulation, fühlen wir uns schuldig. Bekommt er einen Schlaganfall, weil wir nicht antikoaguliert haben, denken wir, das sei dem natürlichen Verlauf der Krankheit geschuldet.“
Für Phenprocoumon gibt es auch kein schnelles Antidot
Dass es lange Zeit für keines der NOAK ein direktes Antidot gab, sei keine Entschuldigung für Nichtstun. (Mittlerweile lässt sich die Antikoagulation durch Dabigatran mit dem Antikörper Idarucizumab stoppen, für die Faktor-Xa-Inhibitoren ist mit Andexanete ebenfalls ein Antidot in Sicht.) Auch für Vitamin-K-Antagonisten (VKA) hat man schließlich kein Antidot, jedenfalls keines mit Sofortwirkung. Nach der Vitamin-K-Gabe braucht die Leber 24 Stunden, bis sie wieder genügend Gerinnungsfaktoren produziert hat. Faktorkonzentrate wirken schneller, „aber die wirken bei NOAK auch“.
Kein Hexenwerk
Verschluss des linken Vorhofohrs erwägen
Auch bei schweren Blutungen, so sie nicht lebensbedrohliche Ausmaße annehmen, reichen die üblichen Supportivmaßnahmen wie Kompression, ggf. operative Blutstillung, Flüssigkeitsersatz, Ery- oder Thrombozytenkonzentrate meistens aus. Faktorkonzentrate werden praktisch nur in lebensbedrohlichen Situationen gebraucht. „Die gute Nachricht ist: Studien weisen darauf hin, dass die Konzentrate bei NOAK sogar besser wirken als bei VKA“, berichtete Prof. Steffel. Nachdem die Blutung gestoppt ist, stellt sich die Frage: Wieder antikoagulieren oder nicht? Dafür spricht, dass das Schlaganfallrisiko der Patienten enorm hoch ist. Es kann aber durchaus gute Argumente dagegen geben. Zu diesen gehören:- Blutungsquelle nicht gefunden
- Multiple Angiodysplasien z.B. im Gastrointestinaltrakt
- Blutungsursache nicht abstellbar
- Blutung während einer Therapiepause aufgetreten
- Chronischer Alkoholabusus
- Bedarf an dualer Plättchenhemmung
- Hohes Lebensalter
Quelle: Kongressbericht, ESC* Congress 2018
* European Society of Cardiology
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).