Antikörper gegen Osteoporose reduziert Frakturen, doch fördert kardiovaskuläre Ereignisse
 Wo ist der Fortschritt in der Osteoporosetherapie?
© iStock/CreVis2
Wo ist der Fortschritt in der Osteoporosetherapie?
© iStock/CreVis2
Wo ist der Fortschritt in der Osteoporosetherapie? – Bereits mit dem Vortragstitel machte Professor Dr. Dr. Christian Kasperk deutlich, worauf er mit seinem Referat hinauswollte: Kann man es als Fortschritt bezeichnen, dass es nicht mehr 15 Monate bis zur ersten nicht-vertebralen Fraktur dauert – sondern 17 Monate? Oder liegt die Verbesserung der therapeutischen Möglichkeiten nicht vielmehr in den neuen Präparaten, allen voran den Sklerostin-Antikörpern?
Angesichts der aktuellen Studienlage scheint es fast nebensächlich, ob man dem Knochenabbau antiresorptiv oder osteoanabol entgegentritt. Kurz nach Absetzen der Präparate bewegen sich die Werte für die Knochendichte wieder auf das Ausgangsniveau zu – sowohl unter Denosumab, Alendronat als auch unter Parathormon. Vorsichtig sollte man mit Strontiumranelat sein, sagte der Leitende Oberarzt der Inneren Medizin I und Klinischen Chemie am Uniklinikum Heidelberg. Nicht wegen dessen Wirkung auf die Knochenstruktur, sondern weil sich unter der Therapie das Risiko für Myokardinfarkte einigen Studien zufolge deutlich erhöht. Der Referent riet, das Medikament nur in absoluten Ausnahmefällen einzusetzen: bei postmenopausalen Frauen mit schwerer Osteoporose, hohem Frakturrisiko und gleichzeitiger Unverträglichkeit gegenüber allen anderen Mitteln.
Mortalität durch Einnahme von Bisphosphonaten fast halbiert
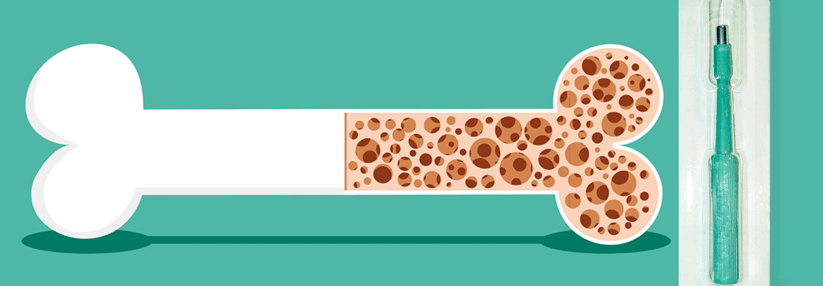
Die antiresorptive Therapie, besonders die mit Bisphosphonaten, gilt weiterhin als Standard in der Behandlung von Osteoporose. Die Behandlung reduziert das Frakturrisiko deutlich und verringert das Risiko, im Krankenhaus zu sterben. Intensivpatienten, die in den fünf Jahren vor der Hospitalisierung eine Osteoporosetherapie mit einem Bisphosphonat erhalten hatten, lebten signifikant länger als Patienten ohne diese Behandlung (Mortalitätsrate 5,2 % vs. 9,1 %).
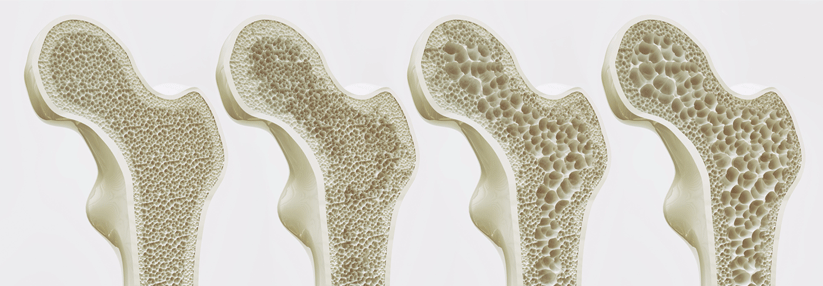
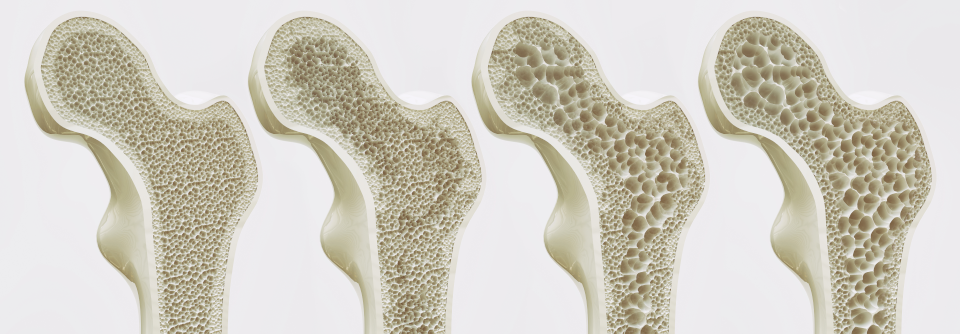
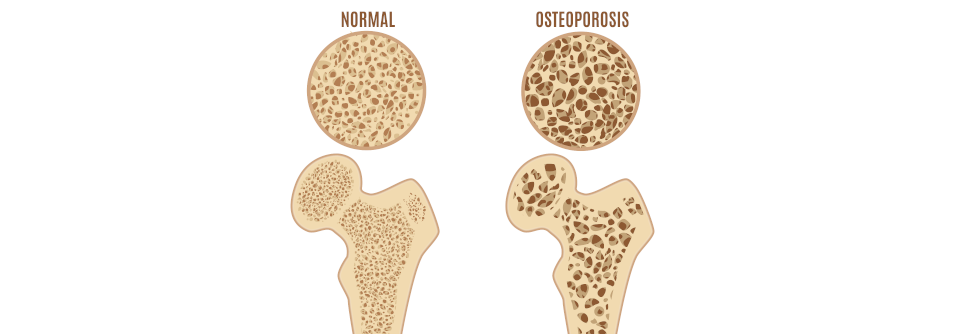
Neue Frakturen oder ein jährlicher Dichteverlust von < 4 % des Mineralgehalts in den ersten zwei Jahren der Therapie stellen keine absolute Indikation für einen Präparatwechsel dar, betonte der Internist. Das spreche eher für eine längere Behandlung. Wie lange die denn dann fortgeführt werden müsse? Das sei pauschal schwer zu sagen, so Prof. Kasperk. Ein bis drei Jahre sollte die Therapie auf jeden Fall dauern, wenn die Knochendichte noch nicht unter der definierten Osteoporosegrenze von -2,5 Standardabweichungen liegt. Einen generellen Nutzen durch die Bisphosphonat-Gabe über drei bis fünf Jahre hinweg darf man aber kaum erwarten, wie Studien zeigen. „Für eine solch lange Therapiedauer müssen schon gute Gründe vorliegen.“
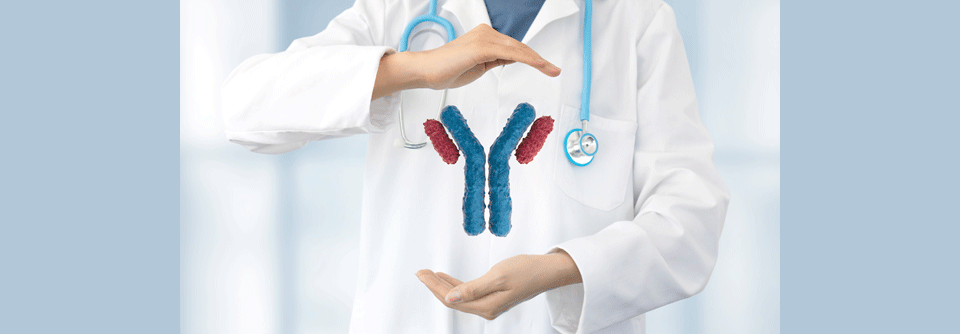
Mit Sklerostin-Antikörpern verfolgt man die osteoanabole Strategie. Das Glykoprotein Sklerostin hemmt die Knochenneubildung und Osteoblastendifferenzierung. Studien sprechen dafür, dass eine Behandlung mit den Sklerostin-Antikörpern die Knochendichte bereits innerhalb eines Jahres signifikant erhöht, erklärte der Internist. So kam es in der placebokontrollierten Doppelblindstudie FRAME zu 36 % weniger Frakturen bei postmenopausalen Frauen. Betrachtet man nur die vertebralen Brüche, verringerte sich die Anzahl sogar um 73 %.
Hoch dosiertes Vitamin D ohne Vorteil
Vorsicht bei bestimmten Patientengruppen!
In der ARCH-Studie ging eine zwölfmonatige Behandlung mit dem Sklerostin-Antikörper Romosozumab, gefolgt von einjähriger Bisphosphonattherapie (Alendronsäure), mit einer fast doppelt so großen Reduktion des Frakturrisikos einher als die alleinige Alendronatgabe über zwei Jahre. Im Vergleich dazu kam es unter Romosozumab allerdings zu mehr schweren kardiovaskulären Ereignissen wie Schlaganfall oder Myokardinfarkt (2,5 % vs. 1,9 %). „Sklerostin-Antikörper wirken nicht an allen Orten gleich“, erklärte Prof. Kasperk. „Während sie den Knochenaufbau fördern, erhöhen sie über den gleichen Signalweg die Bildung von Aneurysmen in den Blutgefäßen.“ Seit Januar ist das Medikament in Japan zugelassen. Gegenwärtig prüfen sowohl die US-amerikanische Arzneimittelbehörde FDA sowie die europäische Behörde EMA, ob sie dem japanischen Vorstoß folgen (die Redaktion). Prof. Kasperk hält die Sklerostin-Antikörper-Behandlung für ein wirksames osteoanaboles Therapieprinzip. Ohne Langzeitstudien, die mindestens über zehn Jahre laufen müssten, riet er allerdings zur Zurückhaltung bei Osteoporosepatienten mit- KHK, AVK oder Aneurysma,
- renaler Osteopathie,
- TNF-α-vermittelten Erkrankungen wie Arthritis, M. Crohn oder Colitis,
- immunkompromittierten Patienten (z.B. Transplantierte oder Patienten unter dauerhafter Glukokortikoidbehandlung).
Quelle: 54. Ärztekongress der Bezirksärztekammer Nordwürttemberg
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).