Aktinische Keratose
Bei der aktinischen Keratose handelt es sich um eine von Keratozyten ausgehende präkanzerogene Läsion der menschlichen Haut, die als Vorstufe für ein Plattenepithelkarzinom angesehen wird.
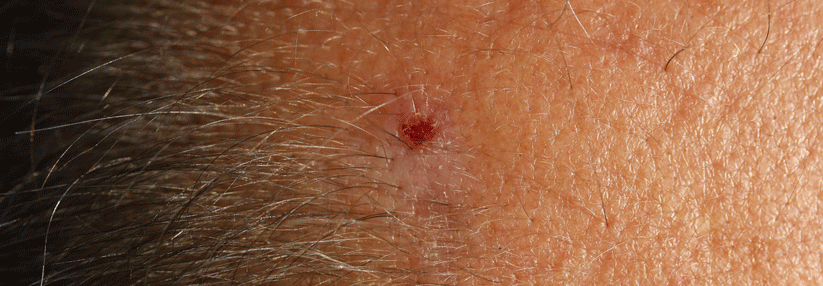
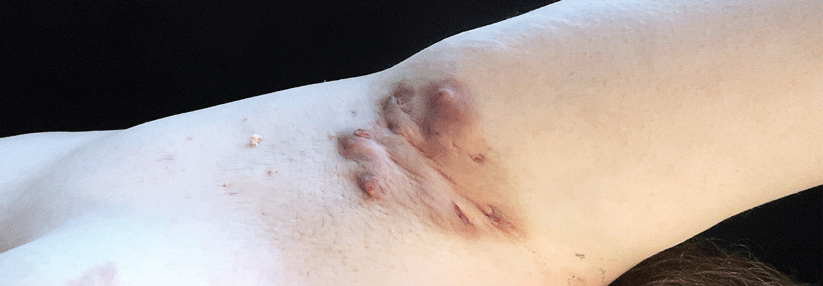
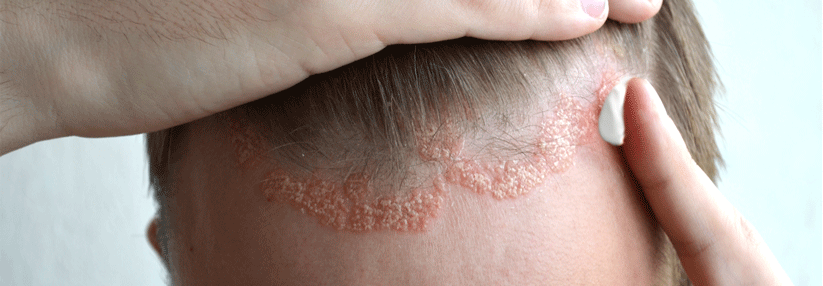
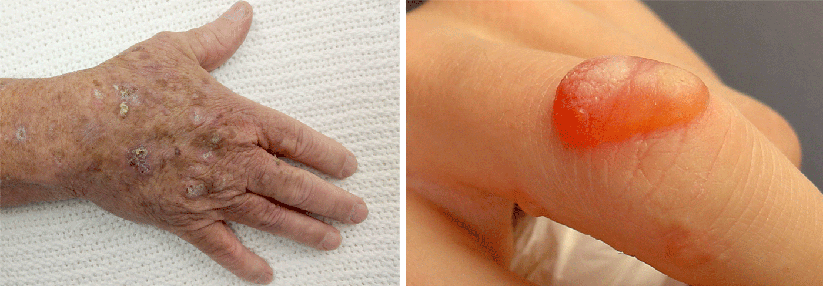
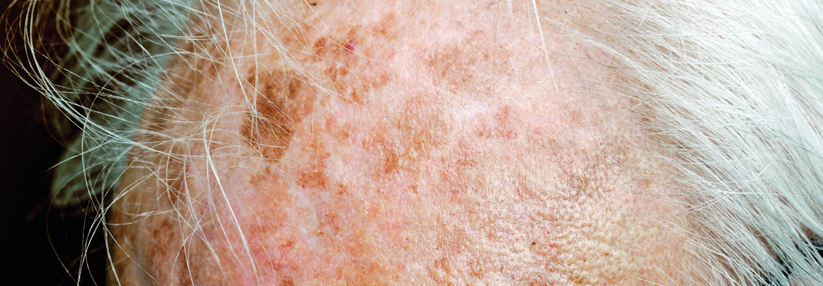
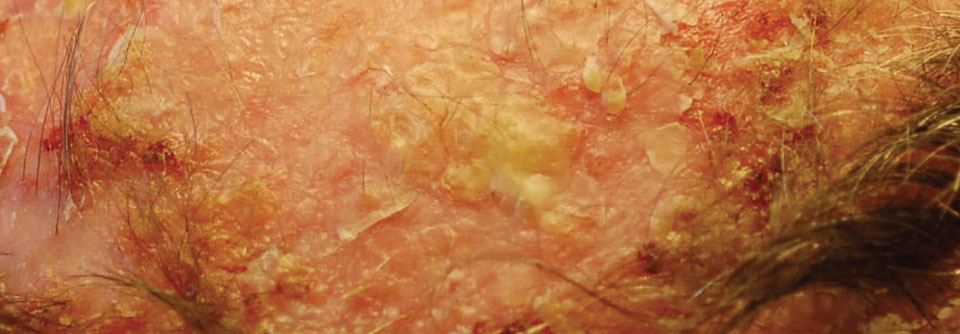
Typisch sind rötliche bis hautfarbene, fest haftende Rauigkeiten der Haut in UV-Licht ausgesetzten Arealen wie Gesicht, Handrücken oder Glatze.
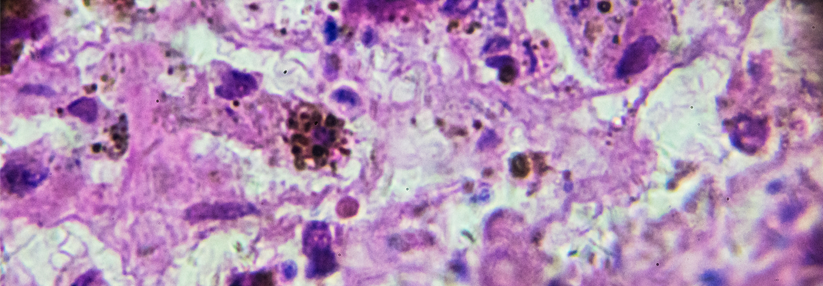
Histologisch stellt die aktinische Keratose eine von Keratozyten gebildete Dysplasie mit atypischen Kernen dar, die sich vergrößert, irregulär und hyperchromatisch darstellen. Die zytomorphologischen und genetischen Veränderungen der atypischen Keratinozyten ähneln den Tumorzellen eines invasiven Plattenepithelkarzinoms der chronisch lichtexponierten Haut, die anders als beim Karzinom die Basalmembran aber nicht überschreiten.
In etwa 10 % der Fälle (in der Literatur 0,03 bis 20 % pro Läsion und Jahr) geht eine aktinische Keratose in ein Plattenepithelkarzinom über, wobei keine sicheren prognostischen Faktoren bekannt sind, die eine Vorhersage des Krebsrisikos im Einzelfall erlauben. Man geht davon aus, dass etwa 60 % der invasiven Plattenepithelkarzinome aus einer aktinische Keratose hervorgegangen sind. Dem gegenüber steht eine spontane Remissionsrate der aktinische Keratosen von 15–63 %.
Hauptrisikofaktor für aktinische Keratose ist die kumulative UV-Exposition durch Sonnenlicht oder Solarien. Die Prävalenz nimmt daher mit dem Alter zu und Männer sind etwas häufiger betroffen als Frauen. Über alle Altersgruppen liegt die Prävalenz bei etwa 3 %, bei über 60-jährigen Männern liegt sie bereits bei 20 % und bei über 70-jährigen Männern bei über 50 %. Bei beruflich bedingter UV-Exposition („outdoor worker“) kann die aktinische Keratose als Berufskrankheit anerkannt werden.
Neben der malignen Transformation durch UV-Strahlung können auch andere ätiologische Faktoren eine Rolle spielen. Dazu zählen chronische Wunden und Entzündungen wie Ulzera crurum, Verbrennungen, Narben, lichenoide Erkrankungen und bullöse Dermatosen. Sonderformen sind die Asbest-Keratose und die PUVA-Keratose.
Typisch sind umschriebene, sicht- oder tastbare fest haftende Rauigkeiten der Haut („wie Schmirgelpapier“) im Bereich der sogenannten „Lichtterrassen“ wie Gesicht, Handrücken oder Glatze.
Bei der Inspektion der UV-Licht ausgesetzten Areale zeigen sich fest anhaftende Rauigkeiten (Keratosen) mit einem variabel ausgeprägten Erythem. Im Anfangsstadium können sie schwer zu erkennen sein, sie lassen sich aber in der Regel gut ertasten.
Die Verdachtsdiagnose einer aktinischen Keratose lässt sich in der Regel durch Inspektion und Palpation mit Nachweis der typischen Hautveränderungen stellen. Bei typischem Befund auf UV-exponierter Haut ist keine routinemäßige histologische Untersuchung notwendig. Eine Biopsie mit histologischer Untersuchung sollte aber bei Therapieresistenz und unklarem klinischem Befund erfolgen.
Zur weiteren Diagnostik und Beurteilung der Invasivität bei unklaren Befunden können zusätzlich folgende Untersuchungsmethoden eingesetzt werden:
- Dermatoskopie
- konfokale Lasermikroskopie
- optische Kohärenztomographie
Differenzialdiagnosen:
- seborrhoische Keratose
- Keratosen anderer Ursachen
- invasives Plattenepiethelkarzinom
Die Indikation zur Therapie von aktinischen Keratosen sollte immer in Zusammenhang des klinischen Bildes, der Risikofaktoren (z.B. Immunsuppression, kumulative UV-Exposition, Anzahl der Läsionen), Komorbiditäten, Lebenserwartung und des Patientenwunsches gestellt werden.
Zur Therapie steht eine Vielzahl von Optionen zur Verfügung, wobei man läsionsgerichtete und feldgerichtete Verfahren (unter Mitbehandlung UV-geschädigter Hautareale ohne nachweisebare aktinischen Keratosen) unterscheidet. Die Verfahren können ggf. auch miteinander kombiniert werden.
Topische medikamentöse Verfahren
Diclofenac
- dreiprozentigen Gels in Hyaluronsäure 2,5 % zur topischen Behandlung von leichten bis moderaten aktinischen Keratosen
- zugelassen bei immunkompetenten Erwachsenen
5-Fluorouracil (5-FU)
- In Deutschland ist 5-FU als 5%-ige Creme zur Behandlung von aktinischen Keratosen für eine maximale Fläche von 500 cm² zugelassen (auch als Kombination aus 5-FU 0,5 % mit Salicylsäure 10 % in Lösung)
- Behandlung einzelner oder mehrerer aktinischer Keratosen (Grad 1 und 2)
Ingenolmebutat
- als feldgerichtete Therapie (max. 25 cm²) bei einzelnen oder multiplen aktinischen Keratosen des Grades I-II sowie bei Feldkanzerisierung
- Bei aktinischen Keratosen im Gesicht oder der Kopfhaut wird Ingenolmebutat 0,015 % Gel, bei Läsionen am Rumpf oder den Extremitäten Ingenolmebutat 0,05 % Gel aufgetragen.
Imiquimod 5 % Creme
- feldgerichtet (max. 25 cm²) für einzelne oder multiple aktinische Keratosen des Grads I–II sowie bei Feldkanzerisierung bei immunkompetenten Personen
- läsionsgerichtete Therapie bei Einzelläsionen Grad 1–2
- Auftragung auf ein maximales Behandlungsareal von 25 cm²
- auch als Imiquimod 3,75 % zur Behandlung von Gesicht oder unbehaarter Kopfhaut
Photodynamische Therapien (PDT)
- Anwendung von lichtsensibilisierenden Substanzen wie 5-Aminolävulinsäure (ALA) oder seines Methylesters Methyl-Aminolävulinat (MAL) mit nachfolgender Aktivierung durch Licht geeigneter Wellenlänge
- feldgerichtet bei einzelnen oder multiplen aktinischen Keratosen des Grades 1–2 und bei Feldkanzerisierung
- auch als Tageslicht-MAL-PDT feldgerichtet für nicht-pigmentierte, einzelne oder multiple aktinische Keratosen des Grads 1–2 sowie bei Feldkanzerisierung im Gesicht und am Skalp in immunkompetenten Personen
Ablative Verfahren:
Kryochirurgie (lokale Gewebezerstörung durch Kälteanwendung)
- geeignet bei einzelnen oder mehreren aktinischen Keratosen aller Schweregrade
- nur bei immunkompetenten Patienten
Operative Entfernung (mittels Curretage, flacher Abtragung oder Komplettexzision)
- bei einzelnen Läsion bei immunkompetenten und auch immunsupprimierten Patienten
- ermöglicht histologische Untersuchung bei unklaren Fällen
Chemisches Peeling
- Ablation der oberen Hautschicht mit Trichloressig oder photodynamischer Therapie mit 5-Aminolävulinsäure (ALA-PDT)
Dermabrasio
- schmerzhaftes Verfahren (Lokalbetäubung oder Analgosedierung)
- nicht für größere Flächen geeignet
- Nutzen und Risiken sorgfältig abwägen
Ablative oder nicht-ablative Laserverfahren
- bei einzelnen oder mehreren aktinischen Keratosen aller Schweregrade
- nur bei immunkompetenten Patienten
Die beste Prävention ist die lebenslange Vermeidung einer übermäßigen UV-Licht-Exposition durch geeigneten Sonnenschutz.
Deutsche Dermatologische Gesellschaft (DDG):
Aktinische Keratose
S3-Leitlinie der Deutschen Dermatologischen Gesellschaft und der Deutschen Krebsgesellschaft (Konsultationsfassung Dezember 2018)
Aktinische Keratose und Plattenepithelkarzinom der Haut
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
25.04.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Periphere neuropathische Schmerzen beim älteren Patienten - Behandlungsmöglichkeiten bei Polymedikation Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
07.05.2025 | 16:00 - 19:15
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme Programm |
Online |
4 CME-Punkte
kostenfrei
|
|
09.05.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Krämpfe der Skelettmuskulatur – Diagnostik, Therapie und Prophylaxe Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.