CRPS
Bei 2-5% der Patienten entwickelt sich nach Verletzungen der Extremitäten aus bisher noch unbekannten Ursachen ein komplexes regionales Schmerzsyndrom (CRPS für chronic regional pain syndrome). Typisch sind ungemessen starke Schmerzen in der betroffenen Extremität, die nicht dem normalen Heilungsverlauf entsprechen. Die Symptome treten dabei außerhalb der ursprünglichen Traumalokalisation (meist distal) auf und beschränken sich nicht auf das Innervationsgebiet peripherer Nerven oder Nervenwurzeln.
Das Hauptmanifestationsalter liegt zwischen dem 40. und 70. Lebensjahr. Als Risikofaktoren gelten kritische Lebensereignisse – ansonsten ließen sich keine eindeutigen psychischen Faktoren nachweisen, die besonders für ein CRPS prädisponieren. Man findet bei betroffenen Patienten aber eine erhöhte Ängstlichkeit und Affektlabilität.
Wenn es bei dem vorangegangenen Trauma zu einer nachweisbaren Verletzung größeres peripherer Nerven gekommen ist, spricht man von CRPS II, ist dies nicht der Fall von CRPS I. Eine andere Unterscheidung richtet sich nach der Hautemperatur zu Beginn des CRPS. Patienten mit primär kaltem CRPS (kalte, livide Haut) haben eine schlechtere Prognose als Patienten mit primär warmer CRPS (warme entzündliche Haut).
Bei über der Hälfte der betroffenen Patienten kommt es im Verlauf zu einer weitgehenden Remission. Insbesondere bei zu später und falscher Therapiewahl und fehlender Berücksichtigung komplizierender Faktoren kann das CRPS chronisch werden und dann mit starken funktionellen Behinderungen einhergehen. Zu den Risikofaktoren für eine Chronifizierung gehören schmerzhafte Therapieverfahren, ungerechtfertigte invasive Maßnahmen und psychische Komorbiditäten .
ICD10-Code: G56.4, G57.8, M89.0
Zusätzlich zu den Schmerzen in Ruhe und bei Belastung bestehen Störungen im Bereich von Sensorik, Motorik und autonomen Nervensystem sowie trophische Störungen:
Sensorik: Sensibilitätsstörungen, Druckhyperalgesie an den Gelenken, mechanische und thermische Hyperalgesie, charakteristische Störungen der Körperwahrnehmung (Reizwirkung auf einer Körperseite wird auf beiden Körperseiten empfunden)
Motorik: Einschränkung der aktiven und passiven Beweglichkeit, Störungen der Feinmotorik und eine schmerzbedingte Kraftminderung – seltener auch Tremor, Myoklonien und Dystonien
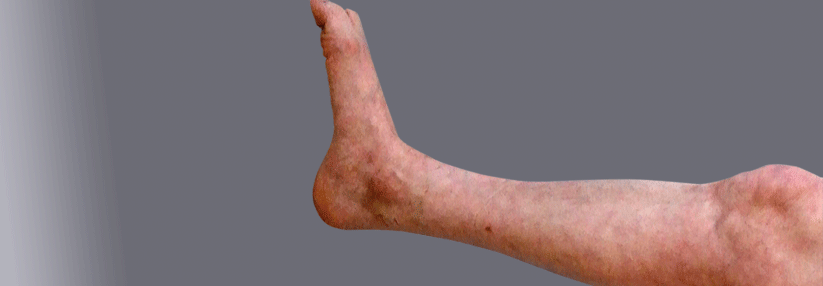
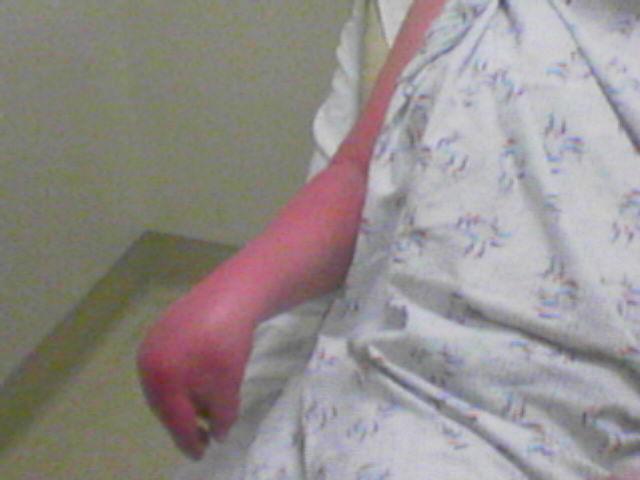
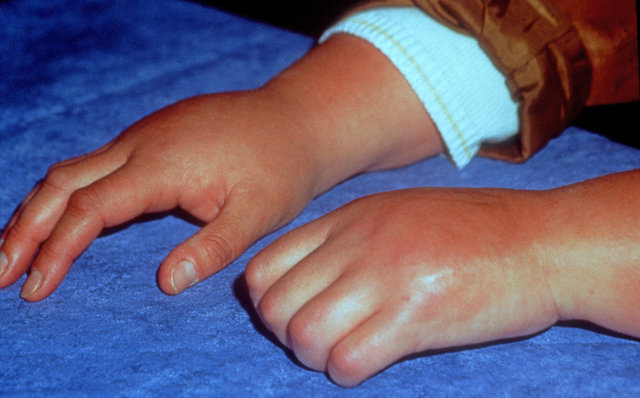
Autonomes Nervensystem: Änderungen der Hautdurchblutung (Hautfarbe und -temperatur), Schwitzen, Ödem (Symptome können sich im Verlauf stark ändern)
Trophik: Trophische Störungen im Bereich von Haaren und Nägeln, Bindegewebe, Muskeln und Knochen, die unbehandelt zu Kontrakturen und Bewegungseinschränkungen führen können.
Die Diagnose eines CRPS wird rein klinisch anhand der typischen Anamnese, der charakteristischen Symptomatik und des Befundes der klinisch/orthopädischen und neurologischen Untersuchung der betroffen Extremität gestellt.
Zusätzlich zu den Schmerzen und der Trauma-Anamnese sollten die Patienten für die Diagnose eines CRPS mindestens ein Symptom aus 3 der 4 folgenden Kategorien klagen: a. Hyperalgesie (Überempfindlichkeit für Schmerzreize), „Hyperästhesie“ (Überempfindlichkeit für Berührung, Allodynie)
b. Asymmetrie der Hauttemperatur, Veränderung der Hautfarbe
c. Asymmetrie im Schwitzen, Ödem
d. reduzierte Beweglichkeit, Dystonie, Tremor, „Paresen“ (im Sinne von Schwäche), Veränderungen von Haar oder Nagelwachstum
Bei der Untersuchung muss mindestens ein Symptom aus 2 der folgenden Kategorien vorliegen:
a. Hyperalgesie auf spitze Reize (z. B. Zahnstocher), Allodynie, Schmerz bei Druck auf Gelenke/Knochen/Muskeln
b. Asymmetrie der Hauttemperatur (Thermometer), Veränderung der Hautfarbe
c. Asymmetrie im Schwitzen, Ödem d. reduzierte Beweglichkeit, Dystonie, Tremor, „Paresen“ (im Sinne von Schwäche), Veränderungen von Haar oder Nagelwachstum
Außerdem muss sichergestellt werden, dass die Symptomatik nicht durch andere Erkrankungen bedingt sind.
Zur Unterstützung der Diagnose kommen folgende apparative Verfahren in Frage:
- 3-Phasen-Knochenszintigramm mit Technetium-99m-Diphosphonat (bandenforme gelenknahe Anreicherungen im Seitenvergleich)
- Wiederholte oder Langzeitmessungen der Hauttemperatur im Seitenvergleich (Unterschied > 1-2°C unterstützt die Diagnose)
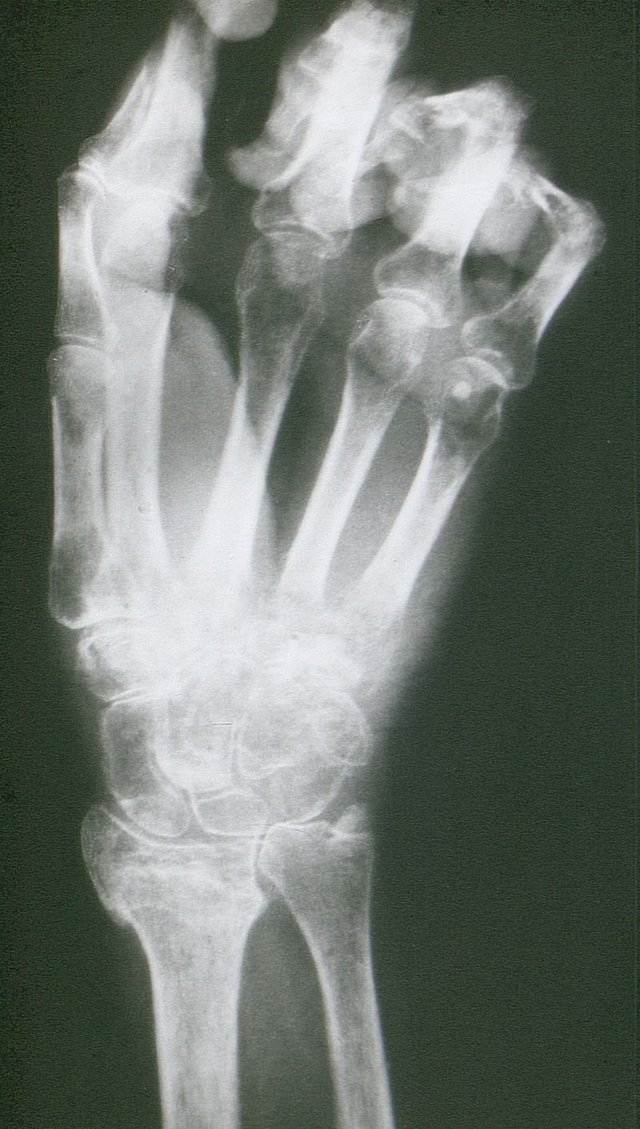
- Konventionelle Röntgenaufnahmen im Seitenvergleich (nach 4–8 Wochen kleinfleckige, osteoporotische, gelenknahe Veränderungen – geringe Sensitivität)
Im klinischen Alltag wird die Unterscheidung von anderen, ähnlichen verlaufenden Erkrankungen durch das breite Spektrum von unspezifischen klinischen Manifestationen und das Fehlen pathognomonischer Veränderungen erschwert.
Im Frühstadium stellt sich vor allem die Frage, ob es sich noch doch um einen evtl. etwas verzögerten normalen Heilungsverlauf handelt. Ansonsten müssen in der Frühphase vor allem Infektionen und entzündliche Veränderungen ausgeschlossen werden.
Ansonsten gehören zu den möglichen Differenzialdiagnosen:
- Neuropathische Schmerzustände (z.B. periphere Neuropathie, Nervenkompressionssyndrom)
- Ossäre Ursachen (z.B. Osteonekrose)
- Vaskuläre Ursachen (z.B. Thrombophlebitis, Lymphödem)
- Entzündliche Erkrankungen (z.B. Bursitis, Tendinitis, Arthritis, rheumatoide Arthritis)
- Dermatologische Ursachen (z.B. Lyme-Borreliose, Kontaktdermatitis)
- Weichteilrheumatische Ursachen (z.B. Über- und Fehlbelastung, Tendinosen)
- Psychiatrische Ursachen (z.B. somatoforme Schmerzstörung)
Therapieziele sind weitgehende Schmerzkontrolle und Wiedererlangung der Funktion. Dazu ist in der Regel eine Kombinationstherapie erforderlich.
Als Basismaßnahmen gelten Physio- und Ergotherapie (inklusive Spiegeltherapie und Motor Learning zur Wiedererlangung der Funktion) sowie eine auf neuropathische Schmerzen abzielende adäquate Schmerztherapie.
Bei sichtbaren entzündlichen Symptomen (Rötung, Schwellung) wird eine Therapie mit Bisphosphonaten oder Glukokortikoiden empfohlen. Schlagen diese Therapien nicht an, sollte intensiv eine psychische Komorbidität evaluiert und entsprechend mitbehandelt werden.
Führen alle diese Maßnahmen nicht zum Erfolg, kann im Rahmen einer stationären Behandlung ein Versuch mit einer einmaligen Ketamin-Infusion oder aber in einem geeigneten Schmerzzentrum eine Serie (etwa 10) von Grenzstrangblockaden durchgeführt werden.
In Einzelfällen kann in therapierefraktären Fällen auch eine elektrische Stimulation des Rückenmarks (Spinal Cord Stimulation, SCS) mit Aktivierung hemmender Bahnen und bei Dystonien eine intrathekale Baclofen-Therapie indiziert sein.
Deutsche Gesellschaft für Neurologie (DGN):
Diagnostik und Therapie komplexer regionaler Schmerzsyndrome (CRPS)
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
| Termin | Fortbildung | Ort | |
|---|---|---|---|
|
25.04.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Periphere neuropathische Schmerzen beim älteren Patienten - Behandlungsmöglichkeiten bei Polymedikation Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
|
07.05.2025 | 16:00 - 19:15
|
Case Conference 2025 Neues Wissen von Fall zu Fall Details Online-Teilnahme Programm |
Online |
4 CME-Punkte
kostenfrei
|
|
09.05.2025 | 07:30 - 08:15
|
Frühstücksfortbildung am Freitag 2025 Krämpfe der Skelettmuskulatur – Diagnostik, Therapie und Prophylaxe Details Online-Teilnahme Programm |
Online |
1 CME-Punkt
kostenfrei
|
Diese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.