Erektile Dysfunktion
Die erektile Dysfunktion ist definiert als die fortwährende Unfähigkeit, eine penile Erektion, die für einen befriedigenden Geschlechtsverkehr ausreicht, zu erreichen und aufrechtzuerhalten. Für die Diagnose wird gefordert, dass die Störung für mindestens sechs Monate besteht.
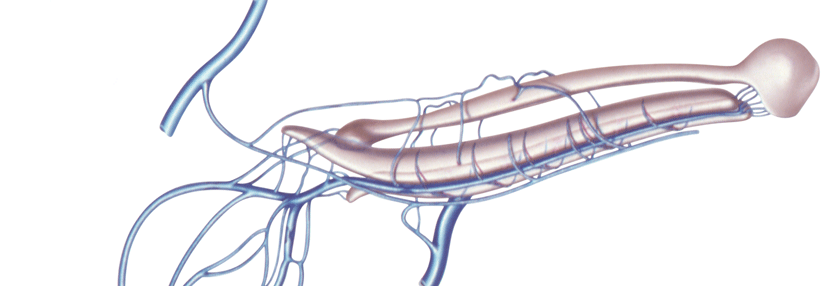
Durch die Erektionsstörung kann Lebensqualität und Wohlbefinden des Betroffenen sowie des Lebenspartners deutlich vermindert sein. Organische Ursachen können vaskulär (arteriell, venös, gemischt), neurogen, anatomisch oder endokrin bedingt sein. Hinzu kommen psychogen bedingte Ursachen, die generalisiert (Libidomangel, altersabhängige Abnahme des sexuellen Interesses, generalisierte Behinderung, chronische Störung von Intimbeziehungen) oder situativ sein können (partner-, situations- oder konfliktbezogen).
Die Prävalenz nimmt mit dem Alter deutlich zu: In der 3. Lebensdekade sind etwa 2–3 % der Männer betroffen, von den 70- bis 80-Jährigen mehr als 50 %.
Die Betroffenen berichten, dass sie nicht in der Lage sind, eine penile Erektion, die für einen befriedigenden Geschlechtsverkehr ausreicht, zu erreichen bzw. aufrecht zu erhalten.
Nicht alle betroffenen Patienten suchen deswegen einen Arzt auf oder wünschen eine Therapie. Bis zur 60. Lebensdekade äußern etwa 50 % der betroffenen Männer einen Therapiewunsch.
Zur klinisch-neurologischen Untersuchung gehören:
- genitale Sensibilität
- Hodendruckschmerz
- Kremasterreflex (wird durch das Bestreichen der Haut an der Innenseite des proximalen Oberschenkels ausgelöst und führt durch Innervation des N. genitofemoralis zu einem Aufsteigen des ipsilateralen Hodens)
- Bulbokavernosusreflex (nach leichtem Kneifen der Glans penis wird eine Kontraktion des M. bulbocavernosus ausgelöst. Diese Reflexantwort wird vom N. pudendus (S3–S4) vermittelt)
- perianale Sensibilität
- rektale Untersuchung zur Beurteilung des Sphinctertonus
- Analreflex (Berührung zirkulär rechts und links über die perianale Haut führt als afferent und efferent durch den N. pudendus (S3–S5) innervierter Fremdreflex zu einer Kontraktion des Sphincter externus)
Klinisch-andrologische Untersuchung
- Palpation des Penis (Indurationen bei Induratio penis plastica)
- Palpation des Skrotalinhalts (Hodenatrophie, Hodentumor)
- Gesamtkörperstatus (Habitus, Gynäkomastie?)
- rektal-digitale Untersuchung (benigne Prostatahyperplasie, Prostatitis, Prostatakarzinom)
Basisuntersuchungen sind die Anamnese (einschließlich ausführlicher Sexualanamnese, falls möglich mit Befragung der Partnerin) und eine komplette neurologische Untersuchung.
Für die Sexualanamnese können auch Fragebogen (z.B. International Index of Erectile Function – IIEF) genutzt werden. Der Punktescore erlabt auch eine graduelle Einteilung in keine, leichte, mittelschwere und schwere erektile Dysfunktion.
Laboruntersuchungen:
- Testosteron und Prolaktin (bei pathologischen Testosteronwerten auch andere endokrine Systeme wie Schilddrüse und Nebennieren)
- Blutzucker und HbA1c
- Leberenzyme
- Kreatinin
- Blutbild (Polyglobulie bei Schlafapnoe)
- Lipiddiagnostik
- PSA (bei Patienten über 45 Jahren)
Erweiterte Diagnostik:
Gefäßdiagnostik:
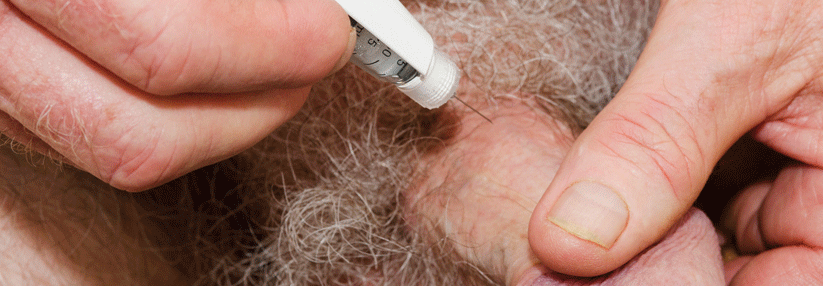
Gefäßuntersuchungen der penilen Gefäße sind nur bei artifizieller Erektion sinnvoll. Um eine Erektion zu erreichen, wird die Kombination mit dem Schwellkörperinjektionstest (SKIT) empfohlen. Hierbei wird die Erektion paharmakologisch induziert (mittels intrakavernöser Prostaglandin E1-Injektion).
Insbesondere die Farb-Duplexsonographie erlaubt differenzierte Aussagen über die Intaktheit der penilen Arterien sowie indirekt durch Messung der diastolischen Maximalgeschwindigkeiten über die Okklusionsfunktion des Schwellkörpers.
Bei Nachweis ein penilen Arteriopathie sollte immer auch eine KHK ausgeschlossen werden.
Eine angiographische Untersuchung der Penisgefäße (selektive A.-pudenda-interna-Angiographie) ist nur in Einzelfällen bei Verdacht auf Gefäßmissbildung oder bei geplanten interventionellen Maßnahmen indiziert.
Ein gutes Ansprechen auf PDE-5-Hemmer spricht für ein intaktes Gefäßsystem.
Neurologische Zusatzdiagnostik
- EMG des M. sphincter ani externus mit konzentrischen Nadelelektroden als Screening-Methode
- Spontanaktivität spricht für eine akute, periphere Läsion im motorischen Schenkel des N. pudendus
- veränderte Muskelaktionspotenziale (verlängert, polyphasisch, hochgespannt) sprechen für eine chronisch-neurogene Läsion des Analsphinkters
- Evokation des Bulbocavernosusreflex zu Nachweis von Läsionen der Cauda equina und des Conus medullaris
- Messung der somatosensorisch evozierten Potenziale des N. pudendus gibt Aufschluss über die gesamte Strecke der sensiblen Bahnen von penil bis zerebral sowie über Latenzverzögerungen bei peripheren (Diabetes) und zentralnervösen Schädigungen (Multiple Sklerose)
- quantitative sensible Testung des Temperaturempfindens (Warm-/Kalt-Wahrnehmungsschwellen) kann Auskunft über neuropathische Komponente geben
Psychiatrische Zusatzdiagnostik
Bei komplett unauffälligem körperlichem Untersuchungsbefund sollte evtl. ein erfahrener Sexualtherapeut hinzugezogen werden. Bei der Sexualanamnese deuten folgende Symptome auf eine überwiegend psychische Ursache:
- plötzlicher Beginn (ohne erkennbaren organischen Auslöser)
- vorausgehende belastende Lebensereignisse
- Fluktuationen und Situationsabhängigkeit der Störung (Partnerkontakt versus Masturbation)
- keine körperlichen Risikofaktoren (die Potenz beeinflussende Erkrankungen, Medikamente, Alkohol, Drogen)
- Alter unter 50 Jahren
- Fortbestehen nächtlicher Spontanerektionen
Diffenzialdiagnostisch müssen die verschiedenen möglichen Ursachen der erektilen Dysfunktion abgeklärt werden.
Primäres Ziel sollte nach Möglichkeit die kausale Therapie sein. Dazu gehört u.a. die Veränderung des Lebensstils und der Lebensgewohnheiten (z.B. Gewichtsreduktion, Reduktion oder Meiden von Nikotin und Alkohol) oder auch die optimierte Einstellung eines Diabetes.
Spezifische Therapien erfolgen z.B. bei Testosteronmangel oder auch bei anatomischen Hindernissen. Auch die psychiatrisch-psychologische Therapie gehört bei entsprechender Genese dazu.
Symptomatische medikamentöse Therapien
Bei der medikamentösen Therapie kann zwischen oraler, intraurethraler und intrakavernöser Applikation unterschieden werden.
PDE-5-Hemmer
Vor der Verordnung von PDE-5-Hemmern sollte eine kardiologische Risikoabklärung erfolgen. Zur Verfügung stehen:
Sildenafil
- Wirkung setzt nach 30–60 Minuten ein
- sexuelle Stimulation erforderlich
- Erfolgsraten liegen je nach Dosierung bei 56 bis 84 %
Vardenafil
- 10-mal potenter als Sildenafil
- Wirkeintritt bei sexueller Stimulation innerhalb von 30 min
- Erfolgsrate 60–80 %
Tadalafil
- lange Halbwertzeit von 17,5 Stunden, deshalb Wirkfenster von bis zu 36 Stunden
- Wirkeintritt bei sexueller Stimulation innerhalb von 30 min
- Erfolgsraten bei 67 bis 81%
Avanafil
- etwas weniger Nebenwirkungen
Nebenwirkungen:
Das Nebenwirkungsspektrum aller PDE-5-Hemmer ist vergleichbar: Kopfschmerzen, Flush-Symptomatik, verstopfte Nase und Dyspepsie, Rückenschmerzen (bei Tadalafil)
Kontraindikationen:
- Therapie mit Nitraten und NO-Donatoren
- sog. Poppers (Amylnitrit oder Amylnitrat)
- hohes kardiovaskuläres Risiko
- arterielle Hypertonie >170/110 mmHg, komplexe antihypertensive Medikation
- Herzinfarkt, Schlaganfall oder Arrhythmien in den letzten sechs Monaten
- obstruktive linksventrikuläre Kardiomyopathie, Aortenstenose
- hypertrophe Kardiomyopathie
- arterielle Hypotonie mit Blutdruckwerten <90/50 mmHg
- Retinitis pigmentosa
- antihypertensive Medikation, die mit orthostatischer Hypotonie einhergeht
- Medikamente, die die HWZ der PDE-5-Hemmer verlängern
- dekompensierte Leberinsuffizienz
- alpha-adrenerge Blocker, wie z.B. Doxazosin bei benigner Prostatahyperplasie
- non-arteriitische anteriore ischämische optische Neuropathie (NAION)
Patienten mit akutem Koronarsyndrom dürfen 24 Stunden nach Einnahme von Sildenafil oder Vardenafil und sogar 48 Stunden nach Einnahme von Tadalafil nicht mit Nitraten behandelt werden.
Apomorphin und Yohimbin
Das zentral wirksame Apomorphin-SL ist in Deutschland nicht mehr verfügbar. Yohimbin (Yocon-Glenwood, Yohimbin-„Spiegel“) als zentraler Alpha-2-Antagonist wird noch vereinzelt als Dauermedikation eingesetzt.
Lokale Pharmakotherapie (MUSE, SKAT)
Die lokale Pharmakotherapie bleibt für Patienten reserviert, bei denen die orale Therapie nicht ausreichend wirkt oder wegen Nebenwirkungen nicht möglich ist.
MUSE (Medical Urethral System for Erection)
- lokale Anwendung von Pharmaka über die Harnröhre (Prostaglandin-E1-haltige Pellets)
- wegen schwieriger Handhabung relativ selten angewandt
SKAT (Schwellkörperautoinjektionstherapie)
- Autoinjektion von Prostataglandin E1 in den Schwellkörper
- Nebenwirkungen: prolongierte Erektionen bis zum Priapismus, Thrombosen und lokale Fibrosen am Schwellkörper
Lokale Hilfsmittel
- Vakuumpumpen
- lokale Elektrotherapie (Ischiokavernosusstimulator EREC-FIT)
Die Schwellkörperimplantat-Chirurgie mit Verwendung hydraulischer Systeme liefert bei strikter Indikationsstellung gute Langzeitergebnisse und hat daher trotz aller neuen therapeutischen Entwicklungen weiterhin einen wichtigen Stellenwert bei der Therapie der erektilen Dysfunktion behalten.
Eine Prävention kann die optimierte Behandlung von kardiovaskulären Risikofaktoren und eine gute Diabeteseinstellung sein.
Leitlinie der DGN
Diagnostik und Therapie der erektilen Dysfunktion
Verschenken Sie kein Honorar: Das „Gebühren-Handbuch digital“ ist die ideale Weiterentwicklung der Printausgabe des bekannten „Medical Tribune Gebühren-Handbuchs“ - statt 2000 Buchseiten der schnelle digitale Zugriff.
Was Ihnen die Abrechnung leichter macht:
- die immer aktuelle Fassung von EBM und GOÄ (Einheitlicher Bewertungsmaßstab und Gebührenordnung für Ärzte)
- Tipps und Experten-Kommentare zur Honorarabrechnung (EBM/GOÄ), graphisch aufbereitet und leicht verständlich
- Kommentare von Kollegen lesen und selbst kommentieren
- persönliche Notizen und Lesezeichen setzen
Fortbildungen
Keine Fortbildung für diesen Fachbereich gefunden
Alle FortbildungenDiese Informationen dienen ausschließlich der Aus- und Weiterbildung von Angehörigen und Studenten der medizinischen Fachkreise (z.B. Ärzte) und enthalten nur allgemeine Hinweise. Sie dürfen nicht zur Selbstdiagnose oder -behandlung verwendet werden und sind kein Ersatz für eine ärztliche Beratung oder Behandlung. Die jeweiligen Autoren haben die Inhalte nach bestem Wissen gepflegt. Dennoch sollten Sie die Informationen stets kritisch prüfen und mit zusätzlichen Quellen vergleichen. Die Autoren und die Betreiber von medical-tribune.de übernehmen keine Haftung für Schäden, die durch nicht-kontrollierte Anwendung von Empfehlungen und Inhalten entstehen. Beiträge, die Angaben zum Einsatz und zur Dosierung von Medikamenten machen, sind die persönliche Einschätzung der Autoren. Sie ersetzen nicht die Empfehlungen des Herstellers oder des behandelnden Arztes oder Apothekers.