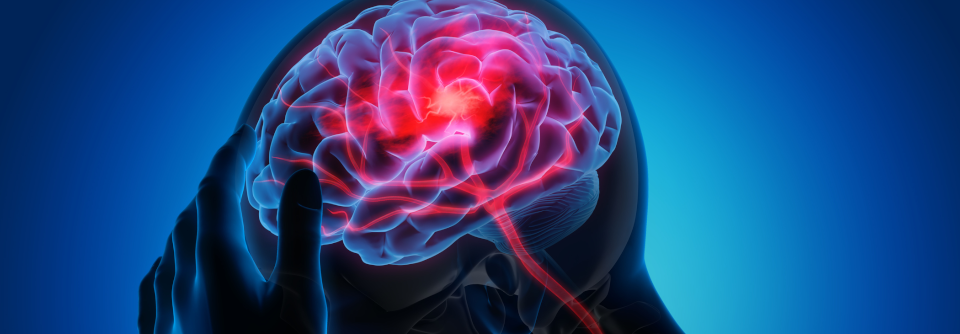
Frauen schlagen anders: Apoplex-Risikofaktoren jenseits von Hochdruck, Rauchen und Adipositas
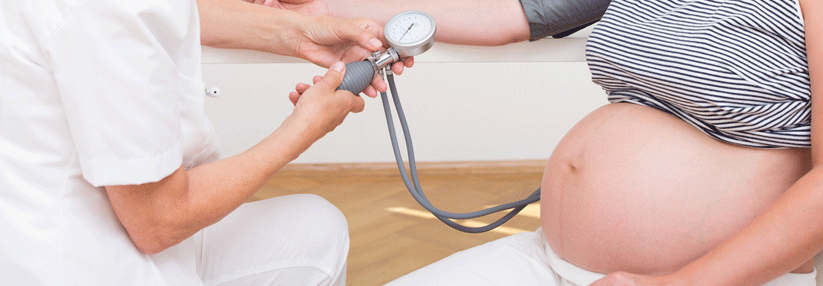 Engmaschige Blutdruckkontrollen bei Schwangeren können schon frühzeitig eine Eklampsie aufdecken.
© fotolia/drubig-photo
Engmaschige Blutdruckkontrollen bei Schwangeren können schon frühzeitig eine Eklampsie aufdecken.
© fotolia/drubig-photo
Auf den ersten Blick scheinen die Schlaganfall-Risikofaktoren bei beiden Geschlechtern vergleichbar zu sein. Eine große Fallkontrollstudie identifizierte als weltweit wichtigste Auslöser bei Frauen Hypertonie, abdominelle Adipositas und Hyperlipidämie. Nikotinabusus und kardiale Erkrankungen spielen ebenfalls eine wichtige Rolle, berichten Dr. Eric Kaplovitch vom Department of Medicine der Universität Toronto und seine Kollegin.1
Darüber hinaus gibt es speziell weibliche Gefahrenquellen. Den ersten bedeutsamen Risikofaktor stellt für junge Frauen meist die Schwangerschaft dar: Etwa 30 von 100 000 Graviden erleiden einen Hirninsult. Die Mehrzahl wird durch hypertensive Erkrankungen wie Präeklampsie und Eklampsie ausgelöst, schreibt das Team um Dr. Mollie McDermott von der Neurologie der Universität von Michigan in Ann Arbor.2 Die Präeklampsie ist weit gefährlicher als ein einfacher Schwangerschaftshochdruck. Als systemische Endotheliopathie befällt sie multiple Organsysteme, darunter Niere, Leber, Herz und Gehirn. So sorgt sie für einen 40-fachen Anstieg des Risikos für einen ischämischen Schlaganfall.
Wichtigste Maßnahme zur Prävention: die frühzeitige Diagnose. Dazu gehören engmaschige Blutdruckkontrollen, ergänzt durch gezielte Fragen nach Symptomen einer Präeklampsie bzw. Eklampsie – vor allem in der zweiten Hälfte der Schwangerschaft.
80 % höheres Langzeitrisiko nach (Prä-)Eklampsie
Unterschätzt werden oft die Langzeitfolgen hypertensiver Schwangerschaftserkrankungen: Zwar normalisiert sich der Blutdruck nach der Entbindung häufig, doch betroffene Frauen tragen in ihrem späteren Leben ein um 80 % erhöhtes Apoplexrisiko. Da bis zum nächsten Gefäß-Screening Jahrzehnte vergehen können, raten US-Kardiologen, Frauen sechs bis zwölf Monate nach Geburt ihres Kindes nach dem Risikofaktor (Prä-)Eklampsie zu fragen und die Antwort zu notieren.
Außerhalb der Schwangerschaft wirken sich Hormone bei jungen Frauen auf die Hirndurchblutung aus – allerdings sehr unterschiedlich. Endogene Östrogen- und Testosteronspiegel beeinflussen die Insultgefahr offenbar nicht, so die Forschergruppe um Dr. Stacie L. Demel von der Neurologie und Ophthalmologie der Michigan State University in East Lansing.3 Bei dem überwiegend in den Nebennieren gebildeten Hormon DHEAS* dagegen korrelieren niedrige Spiegel sowohl mit dem Auftreten von Schlaganfällen als auch mit dem Schweregrad.
Die exogene Zufuhr von Östrogenen durch orale Kontrazeptiva zeigte eine dosisabhängige Beziehung zu Hirninfarkten und kardiovaskulären Ereignissen. Allerdings ist das absolute Insultrisiko gering (niedriger als in der Schwangerschaft). Nicht unterschätzen darf man andere Gefahrenquellen: So haben oral verhütende Raucherinnen ein vierfach höheres Schlaganfallrisiko als Frauen, die nur die Pille einnehmen. Reine Gestagenkontrazeptiva dagegen gehen nicht mit einer höheren Insultgefahr einher.
Klassiker haben stärkeren Einfluss in der Damenwelt
Wichtige Auswirkungen zeigt zudem die postmenopausale Hormonersatztherapie: Die Women’s Health Initiative kommt zu dem Schluss, dass eine Kombinationstherapie mit Östrogen und Progesteron das Schlaganfallrisiko um 31 % steigert. Mit Östrogen allein wurde ein Anstieg um 37 % errechnet.
Klassische Faktoren wie Diabetes, Migräne und metabolisches Syndrom scheinen beim weiblichen Geschlecht stärker zu wirken. Für besonders bedeutsam halten Dr. Tracy E. Madsen von der Alpert Medical School der Brown University in Providence und Kollegen die anhaltende Unterdiagnostik und -therapie.4
Schlechtere Funktion und Langzeitprognose
So erhalten Patientinnen mit Vorhofflimmern seltener ein orales Antikoagulans, auch Statine werden Frauen oft vorenthalten. Dabei scheint der Erfolg nur eine Frage der Therapie, denn für 90 % des Schlaganfallrisikos zeichnen modifizierbare Faktoren verantwortlich.
In der Therapie des zerebralen Insults hat die Damenwelt ebenso schlechtere Karten: Vom funktionellen Ergebnis bis zur Langzeitprognose – alles fällt ungünstiger aus, schreiben Seana Gall von der University of Tasmania in Hobart und ihre Kollegen.5 Allerdings liegen diese Differenzen nicht nur am Geschlecht. Die Patientinnen sind oft älter, haben eine stärker eingeschränkte Gesundheit und leben mindestens doppelt so häufig wie Männer allein – Risikofaktoren, die sich kaum beeinflussen lassen, aber die therapeutischen Möglichkeiten einschränken.
*Dehydroepiandrosteronsulfat
1. Kaplovitch E, Anand SS. Stroke 2018; online first
2. McDermott M et al. A.a.O.
3. Demel SL et al. A.a.O.
4. Madsen TE et al. a.a.O.
5. Gall S et al. a.a.O.
Bereiche
- Allergologie
- Allgemeinmedizin
- Alternativmedizin
- Angiologie
- Chirurgie
- Dermatologie
- Diabetologie
- Endokrinologie
- Gastroenterologie
- Geriatrie
- Gynäkologie
- HNO
- Infektiologie
- Innere Medizin
- Kardiologie
- Naturheilkunde
- Nephrologie
- Neurologie
- Onkologie und Hämatologie
- Ophthalmologie
- Orthopädie
- Pädiatrie
- Palliativmedizin und Schmerzmedizin
- Pneumologie
- Psychiatrie
- Rheumatologie
- Sportmedizin
- Urologie
- Alle Beiträge
- Kongress aktuell