Anti-CD-20-Antikörper gegen pädiatrische hochmaligne B-Zell-Lymphome einsetzen
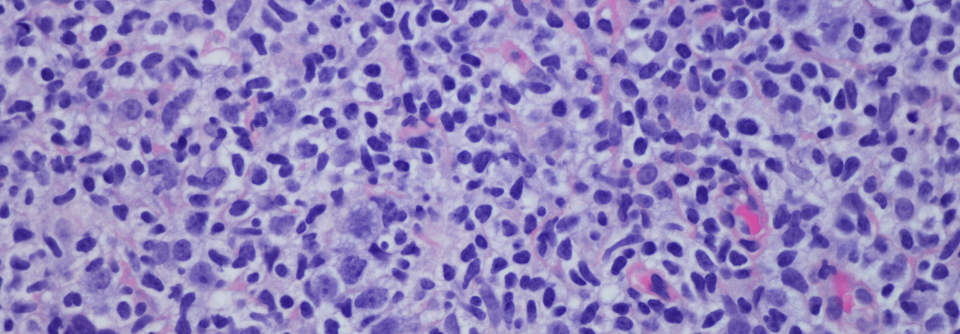
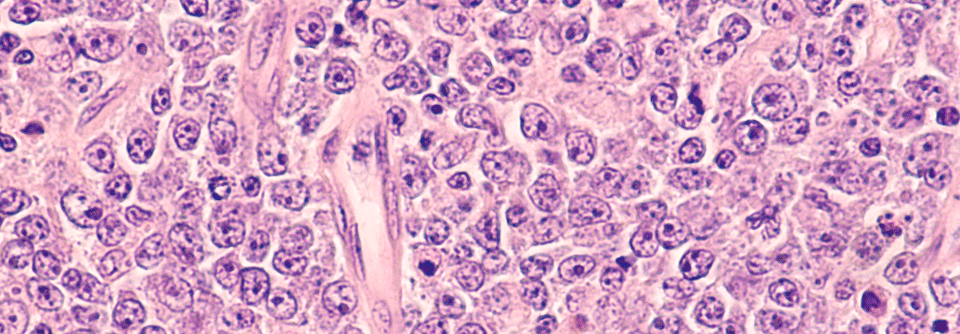
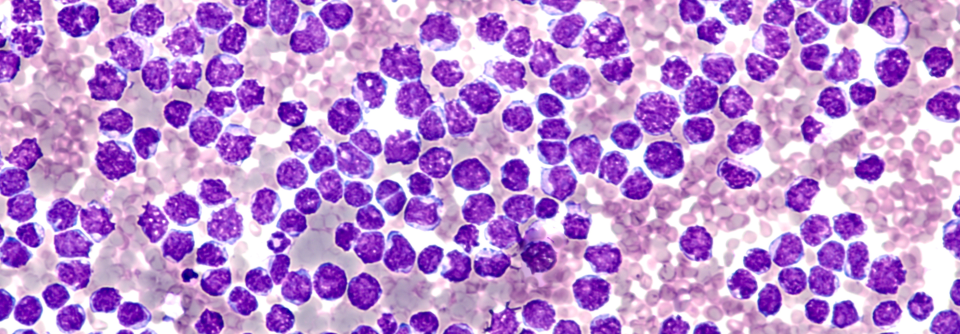
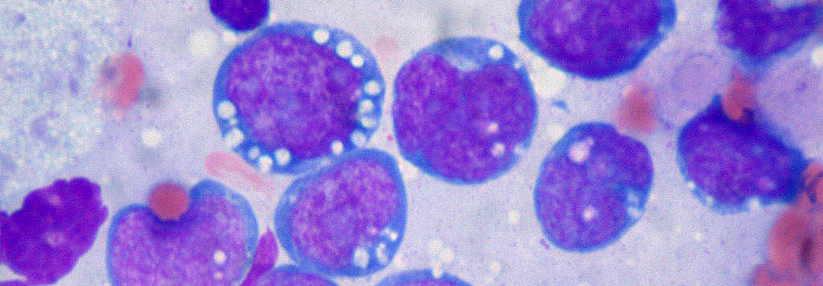 B-Lymphoblasten (lila-blau) und Makrophagen (weiß) bilden den für das Burkitt-Lymphom typischen „Sternenhimmel“ in der Histologie. Der rasant wachsende Tumor spricht i.d.R. gut auf die Chemo an.
© wikimedia/Ed Uthman, MD. (CC BY 2.0)
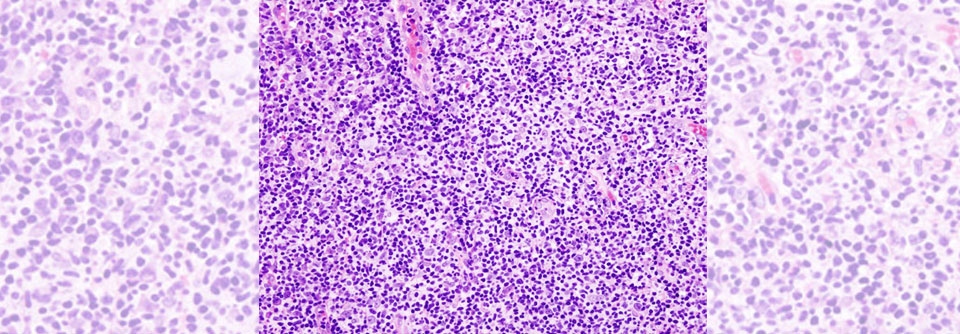
B-Lymphoblasten (lila-blau) und Makrophagen (weiß) bilden den für das Burkitt-Lymphom typischen „Sternenhimmel“ in der Histologie. Der rasant wachsende Tumor spricht i.d.R. gut auf die Chemo an.
© wikimedia/Ed Uthman, MD. (CC BY 2.0)
Anti-CD20-Antikörper sind in der Behandlung maligner B-Zell-Lymphome von Erwachsenen seit über 20 Jahren zunehmend unverzichtbar geworden, spielen aber bei Kindern und Heranwachsenden bislang keine wesentliche Rolle. Hochmaligne B-Zell-Lymphome dieser Gruppe sind in erster Linie als Burkitt-Lymphome, weniger häufig als diffus-großzellige B-Zell-Lymphome ausgeprägt. Sie sprechen auf eine alleinige Chemotherapie besser an als im Erwachsenenalter.
Für die Hochrisikogruppe reicht eine Chemo nicht aus
Allerdings gibt es ungünstige prognostische Faktoren, die eine Hochrisikogruppe von jungen Patienten definieren. Dazu gehören v.a. ein fortgeschritteneres Stadium, erhöhte Titer an Laktatdehydrogenase (LDH), leukämischer Knochenmarkbefall, eine ZNS-Beteiligung sowie eine primäre Refraktärität gegenüber der Behandlung. In einer Phase-2-Studie hatte sich Rituximab, zusätzlich zum LMB-Protokoll (Lymphomes Malins B) gegeben, als wirksam und sicher erwiesen. Deshalb testete ihn in der Phase-3-Studie Inter-B-NHL ritux 2010 randomisiert als Zugabe zu dieser Chemotherapie eine Arbeitsgruppe um Dr. Véronique Minard-Colin, Institut de Cancérologie Gustave Roussy, Department of Paediatrics, Villejuif.
Studienaufbau
Rituximab führt häufiger zu Hypogammaglobulinämien
Nebenwirkungen vom Grad 4–5 traten bei 33,3 % der Rituximab-Patienten auf, unter alleiniger Chemo bei 24,2 % (p = 0,07). Dabei handelte es sich meist um febrile Neutropenien und Infektionen. Ungefähr doppelt so viele Teilnehmer des Prüfarms wiesen ein Jahr nach Behandlungsbeginn niedrige IgG-Titer auf im Vergleich zum Standard. Den Autoren zufolge seien Langzeitdaten nötig, um die Hypogammaglobulinämien besser einschätzen zu können.Quelle: Minard-Colin V et al. N Engl J Med 2020; 382: 2207-2219; DOI: 10.1056/NEJMoa1915315
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
Verwandte Links
- Rituximab for High-Risk, Mature B-Cell Non-Hodgkin’s Lymphoma in Children Minard-Colin V et al. N Engl J Med 2020; 382: 2207-2219