Erhöhte Chancen beim kleinzelligen Lungenkrebs
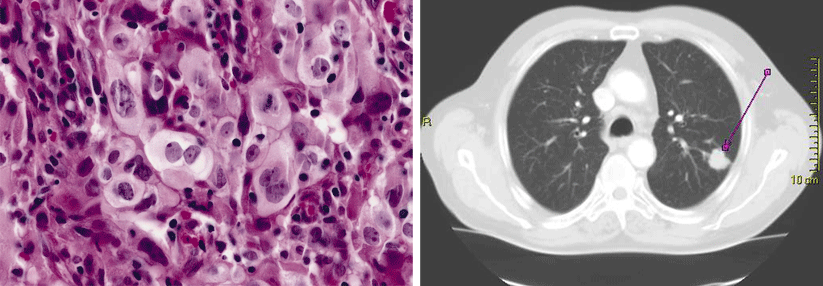
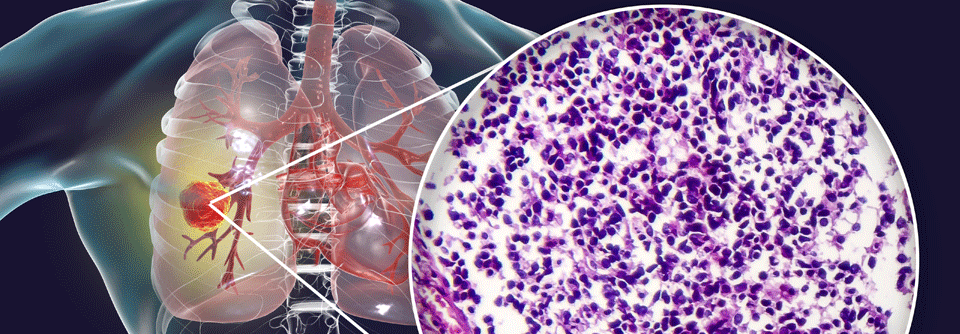
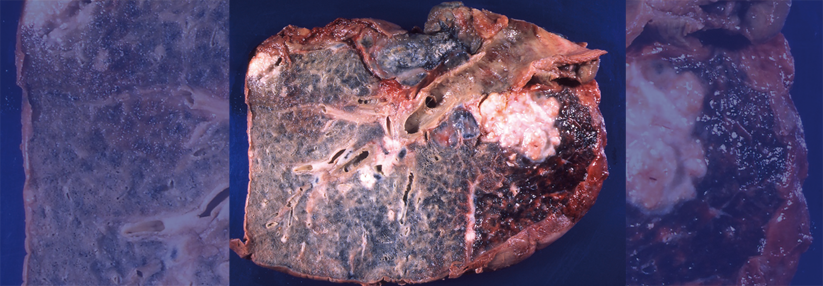 Ursprung dieses Karzinoms war wohl der Bronchus. Der Tumor reicht tief ins Parenchym, die Pleura ist ebenfalls betroffen.
© wikimedia/Yale Rosen
Ursprung dieses Karzinoms war wohl der Bronchus. Der Tumor reicht tief ins Parenchym, die Pleura ist ebenfalls betroffen.
© wikimedia/Yale Rosen
Das kleinzellige Lungenkarzinom (SCLC) macht ungefähr ein Sechstel aller Lungenkrebserkrankungen aus. Der Tumor mit neuroendokriner Histologie fällt durch schnelles Wachstum und frühzeitige Metastasierung auf. Da die Symptomatik meist unspezifisch ist, befindet er sich nur bei ungefähr jedem dritten Patient während der Erstdiagnose in einem lokal begrenzten Stadium, in dem er noch kurativ behandelt werden kann. Die übrigen Patienten leiden bereits an einer fortgeschrittenen Erkrankung. Diese spricht zunächst zwar auf eine Chemotherapie an, wird aber bald dagegen resistent, was sich negativ auf das (progressionsfreie) Überleben auswirkt.
Ähnlich wie beim nicht-kleinzelligen Lungenkarzinom haben die neuen Checkpoint-Inhibitoren die therapeutische Situation beim kleinzelligen Lungenkrebs in den letzten Jahren zum Positiven gewendet. Drei auf dem diesjährigen ESMO-Kongress vorgestellte Studien bestätigen die positive Wirkung:
IMpower133
Der PD-L1-Inhibitor Atezolizumab hatte in Kombination mit Carboplatin/Etoposid in der Phase-3-Studie IMpower133 gegenüber der alleinigen Chemo progressionsfreies und Gesamtüberleben von Patienten mit neu diagnostiziertem fortgeschrittenem SCLC signifikant verlängert.1 Professor Dr. Stephen Liu, Lombardi Comprehensive Cancer Center of Georgetown University, Washington, präsentierte eine Landmark-Analyse der 373 Patienten, die mindestens 18 Monate nach Randomisierung noch am Leben gewesen waren.
Atezolizumab wirkt langfristig positiv auf den Verlauf
Nach einem medianen Follow-up von 22,9 Monaten lebten von ihnen unter zusätzlichem Atezolizumab mit 33,5 % deutlich mehr als im Kontrollarm (20,4 %). Demnach wirkt die Immuntherapie auch positiv auf den Verlauf bei Erkrankten, die die 18-Monats-Marke erreicht hatten. Die Forscher konnten keine Faktoren identifizieren, die mit einem eindeutigen Benefit in Zusammenhang standen, auch wenn es Tendenzen gab hinsichtlich Alter, Geschlecht, ECOG-Performancestatus, Serum-Laktatdehydrogenase und dem Vorliegen von Hirnmetastasen bei Diagnosestellung.
REACTION
In der Phase-2-Studie REACTION erhielten Menschen mit fortgeschrittenem SCLC eine Chemotherapie aus Platin und Etoposid sowie – sofern sie nach den ersten beiden Zyklen ein objektivierbares Ansprechen gezeigt hatten – im experimentellen Arm ab dem dritten Zyklus zusätzlich den PD-1-Antikörper Pembrolizumab.2 Eine exploratorische Analyse präsentierte Dr. Benjamin Besse, CLCC Institut Gustave Roussy, Villejuif.
Hinsichtlich des progressionsfreien Überlebens bestand kein Unterschied zwischen beiden Gruppen, aber im Prüfarm lebten die Teilnehmer mit median 12,3 Monaten länger als im Kontrollarm mit median 10,4 Monaten (Hazard Ratio [HR] 0,73; p = 0,097). Bei einem vorab festgelegten Signifikanzniveau von 10 % war dieser Unterschied signifikant, sagte Dr. Besse.
CASPIAN
Der PD-L1-Antikörper Durvalumab schließlich war in der dreiarmigen Phase-3-Studie CASPIAN in einem experimentellen Arm mit Etoposid und Platin sowie in einem weiteren Arm zusätzlich mit dem CTLA-4-Antikörper Tremelimumab kombiniert worden.3 Durvalumab verlängerte das Gesamtüberleben signifikant und reduzierte das Mortalitätsrisiko um mehr als ein Viertel (HR 0,73; p = 0,0047).
Die meisten ohne Progress im ersten Jahr überlebten länger
Dr. Jonathan W. Goldman, Ronald Reagan UCLA Medical Center, Los Angeles, erklärte, dass mehr als 80 % der Patienten, die nach zwölf Monaten noch ohne Progression gewesen waren, auch nach zwei Jahren noch lebten. Diese bislang ungekannten Überlebensraten seien umso bemerkenswerter, als ein Teil dieser Menschen zu Beginn der Therapie prognostisch sehr ungünstige Faktoren wie Hirn- oder Lebermetastasen aufgewiesen hatte.
Quellen:
1. Liu SV et al. ESMO Virtual Congress 2020; Abstract 1781MO
2. Besse B et al. ESMO Virtual Congress 2020; Abstract LBA85
3. Goldman JW et al. ESMO Virtual Congress 2020; Abstract LBA86
Falls Sie diesen Medizin Cartoon gerne für Ihr nicht-kommerzielles Projekt oder Ihre Arzt-Homepage nutzen möchten, ist dies möglich: Bitte nennen Sie hierzu jeweils als Copyright den Namen des jeweiligen Cartoonisten, sowie die „MedTriX GmbH“ als Quelle und verlinken Sie zu unserer Seite https://www.medical-tribune.de oder direkt zum Cartoon auf dieser Seite. Bei weiteren Fragen, melden Sie sich gerne bei uns (Kontakt).
Verwandte Links
- 1781MO - IMpower133: Characterisation of long-term survivors treated first-line with chemotherapy ± atezolizumab in extensive-stage small cell lung cancer Liu SV et al. ESMO Virtual Congress 2020; Abstract 1781MO
- LBA85 - REACTION: A phase II study of etoposide and cis/carboplatin with or without pembrolizumab in untreated extensive small cell lung cancer Besse B et al. ESMO Virtual Congress 2020; Abstract LBA85
- LBA86 - Durvalumab (D) ± tremelimumab (T) + platinum-etoposide (EP) in 1L ES-SCLC: Characterization of long-term clinical benefit and tumour mutational burden (TMB) in CASPIAN Goldman JW et al. ESMO Virtual Congress 2020; Abstract LBA86